| Скачать .docx | Скачать .pdf |
Реферат: «Атопический марш» и антигистаминные препараты: возможна ли превентивная терапия?
«Атопический марш» и антигистаминные препараты: возможна ли превентивная терапия?
Гирина А.А., Заплатников А.Л.
Аллергические заболевания – одни из наиболее распространенных болезней человека в экономически развитых странах [1–3]. При этом ключевым звеном патогенеза аллергических заболеваний является реакция гиперчувствительности к аллергену, инициируемая различными иммунологическими механизмами. В тех случаях, когда основным механизмом развития гиперчувствительности является реагиновый – IgE–опосредованный – тип реакции, констатируют атопию (от греч. atopia – нечто необычное, странность), а развившиеся при этом заболевания – атопическими [1–8].
Установлено, что атопические заболевания развиваются у лиц с наследственной предрасположенностью к атопии. При этом сама концепция атопии была предложена еще в 1923 г. (Соса & Сооke), задолго до расшифровки ее патогенетических механизмов и связи атопических заболеваний с генетической предрасположенностью к IgE–опосредованной гиперчувствительности. Первоначально атопическими заболеваниями считали бронхиальную астму и сенную лихорадку, однако уже в 1933 г. (Wiese & Sulzberg) к ним был добавлен атопический дерматит на основании связи этой формы экземы с бронхиальной астмой и аллергическим ринитом. В настоящее время к атопическим заболеваниям относят атопический дерматит, аллергический ринит и конъюнктивит, атопическую бронхиальную астму, аллергическую крапивницу и отек Квинке, а также анафилактический шок [1–10].
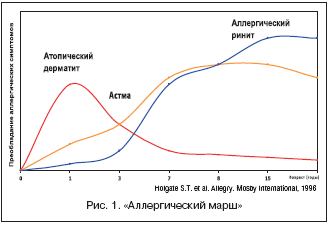
Большинство авторов, изучающих аллергические заболевания, отмечают определенную последовательность в возникновении клинических проявлений атопии. Эта последовательность получила название «атопический марш»;. Под «атопическим маршем»; понимают естественное течение атопических заболеваний, характеризующееся возрастной последовательностью развития сенсибилизации и клинических симптомов, которые нередко имеют тенденцию к спонтанной ремиссии [1–3, 7, 11–13]. На рисунке 1 наглядно представлена частота возникновения симптомов атопического дерматита, аллергического ринита и бронхиальной астмы в зависимости от возраста, когда произошла манифестация клинических проявлений этих заболеваний [11].
Следует отметить, что результаты целой серии независимых друг от друга исследований достоверно свидетельствуют о том, что в большинстве случаев первыми клиническими проявлениями IgE–опосредованной (реагиновой) гиперчувствительности являются симптомы атопического дерматита [3, 7, 11–18]. Так, в Германии в 1999 г. было закончено масштабное многоцентровое исследование, в ходе которого у 1314 детей проводили изучение возрастных и анамнестических аспектов манифестации атопических заболеваний на основании 7–летнего мониторинга, начиная с неонатального периода [13].
M. Kulig и соавт. (1999) было установлено, что в целом 69% детей, которые к 3–месячному возрасту уже имели симптомы атопического дерматита, в дальнейшем – к 5–летнему возрасту – были сенсибилизированы к аэроаллергенам [13]. При этом особое внимание авторы уделяли группе детей с высоким риском развития атопических заболеваний. Так, 38% из 1314 детей, включенных в исследование, имели анамнестические (атопия не менее чем у 2 членов семьи) или лабораторные (IgE в крови пуповины >0, 9 кЕ/л) факторы риска. К 5–летнему возрасту частота сенсибилизации к аэроаллергенам в этой группе возрастала до 77%. При этом у них достоверно чаще отмечались не только лабораторные маркеры сенсибилизации, но и клинические симптомы аллергического поражения респираторного тракта. Так, в возрасте 5 лет частота бронхиальной астмы и/или аллергического ринита у детей из группы риска составила 50%, в то время как в группе сравнения не превышала 12% [13].
На основании полученных данных авторы делают вывод о четкой взаимосвязи и последовательном формировании атопического дерматита, ранней сенсибилизации и развития аллергических заболеваний респираторного тракта, особенно у детей из группы риска. Аналогичные результаты были получены и при реализации других исследовательских проектов. При этом J.M. Spergel и A.S. Paller (2003), проведя несколько проспективных исследований, не только констатируют, что атопический дерматит предшествует развитию бронхиальной астмы и аллергического ринита, но и указывают на патогенетическую взаимосвязь данных заболеваний [14].
Изучение особенностей «атопического марша»;, возрастные аспекты дебюта клинических проявлений различных аллергических заболеваний и последовательность их манифестации (в первую очередь – атопического дерматита, аллергического ринита, бронхиальной астмы) представлены и в других работах, как отечественных, так и зарубежных авторов [7, 11, 12, 15–18]. Так, H.L. Rhodes и соавт. (2001) проводили лонгитудинальное мониторирование за состоянием здоровья 100 младенцев из семей с отягощенным наследственным анамнезом по атопии [15]. Результаты 22–летнего наблюдения показали, что частота атопического дерматита была максимальной на первом году жизни, достигая пика к 12–месячному возрасту (20%), а далее снижалась до 5% к концу исследования. Между тем одновременно распространенность аллергического ринита медленно нарастала и со временем увеличилась с 3 до 15%. Процент пациентов, родители которых сообщали о наличии свистящих хрипов, нарастал с 5% на первом году до 40% из оставшихся в исследовании в последний год его проведения [15].
Аналогичные данные были получены и при повторном проспективном исследовании, когда в течение 8 лет проводили мониторинг состояния здоровья 94 детей с атопическим дерматитом. Особо подчеркивалось, что атопический дерматит являлся первой клинической манифестацией реагиновой гиперчувствительности. При этом авторы отметили, что с течением времени регресс выраженности симптомов атопического дерматита имел место у 84 из 92 детей. Однако уменьшение частоты проявлений атопического дерматита сопровождалось манифестацией других атопических заболеваний. Так, у 43% пациентов в течение 8 лет наблюдения развилась бронхиальная астма и у 45% – аллергический ринит. Особый интерес вызывал тот факт, что только у детей с минимальными проявлениями атопического дерматита в дальнейшем не было отмечено формирования аллергического ринита или бронхиальной астмы, в то время как при тяжелом течении атопического дерматита развитие бронхиальной астмы имело место у 70% пациентов. Это позволило авторам сделать вывод о том, что степень тяжести атопического дерматита, наряду с уровнями общего и специфических IgE в сыворотке крови, могут быть рассмотрены в качестве факторов риска последующего развития бронхиальной астмы [16, 17].
Международное исследование бронхиальной астмы и аллергии у детей (Internаtional Study of Asthma and Allergies in Children), в котором изучали распространенность атопического дерматита, аллергического ринита и бронхиальной астмы во всем мире с помощью валидизированных опросников, также показало связь между анализируемыми заболеваниями и их последовательную манифестацию. При этом была установлена сильная корреляция между распространенностью атопического дерматита и частотой аллергического ринита и бронхиальной астмы.
Особый интерес представляют результаты исследования ETACTM study, в котором проводили не только изучение особенностей сроков манифестации атопических заболеваний у детей, но и анализировали клиническую эффективность и возможность приостановки «аллергического марша»; с помощью современного антигистаминного препарата Зиртек.
Зиртек является антигистаминным препаратом 2 поколения, который характеризуется значимой клинической эффективностью и высоким профилем безопасности. Зиртек влияет на раннюю гистаминозависимую стадию аллергических реакций, а также ограничивает высвобождение медиаторов воспаления на поздней стадии аллергической реакции, уменьшает миграцию эозинофилов, нейтрофилов и базофилов, стабилизирует мембраны тучных клеток. Установлено, что препарат устраняет кожную реакцию на введение гистамина, специфических аллергенов, а также на охлаждение, снижает гистамин–индуцированную бронхоконстрикцию при бронхиальной астме легкого течения. В терапевтических дозах Зиртек практически не оказывает антихолинергического и антисеротонинового действия, а также не вызывает седативного эффекта. В отличие от многих других Н1–блокаторов Зиртек практически не метаболизируется в организме, что и определяет его более быстрое, выраженное и пролонгированное терапевтическое действие, а также отсутствие негативного влияния на электрофизиологию сердца. Следует также отметить, что в случае одновременного использования препарата Зиртек с другими медикаментами риск развития лекарственного взаимодействия минимален. Безопасность, высокая эффективность и хорошая переносимость препарата Зиртек, а также наличие педиатрической формы выпуска (капли) определяют возможность его использования у детей начиная с 6–месячного возраста [19].
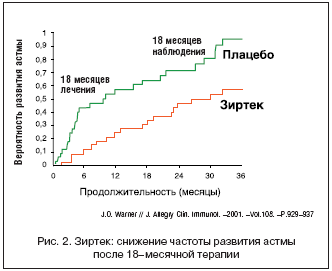
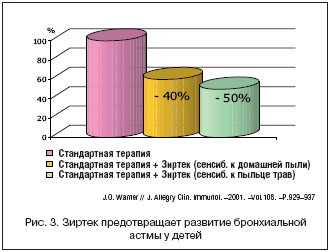
ETACTM study было проведено в 56 центрах из 13 стран. Дизайн ETACTM study соответствовал требованиям двойного слепого плацебо–контролируемого исследования. Всего в исследование было включено 817 детей с факторами риска атопии. Дети были рандомизированы методом случайного распределения на 2 группы, в одной из которых они на протяжении 18 мес. принимали Зиртек в возрастных дозировках, а в другой группе на протяжении 18 мес. применяли плацебо. После окончания терапии наблюдение за детьми продолжалось на протяжении последующих 18 мес. [20]. Результаты исследования показали, что раннее включение и пролонгированное применение препарата Зиртек у детей с атопическим дерматитом позволяет не только купировать симптомы заболевания, но и достоверно предупреждает развитие симптомов респираторной аллергии (рис. 2 и 3). Так, если у 54% детей из группы контроля через 36 мес. от начала наблюдения сформировалась бронхиальная астма, то у детей, получавших Зиртек – симптомы респираторной аллергии имели место только в 28% случаев [20]. При этом J.O. Warner (2001) подчеркивает, что превентивный эффект препарата Зиртек был отмечен как у детей, сенсибилизированных к аллергенам домашней пыли, так и при пыльцевой сенсибилизации (рис. 3). Особо следует отметить, что пролонгированный курс лечения препаратом Зиртек не сопровождался увеличением частоты побочных и нежелательных явлений, что подчеркивает высокий профиль безопасности препарата [20].
Таким образом, включение современных эффективных и безопасных блокаторов гистаминовых Н1–рецепторов в комплексное лечение детей с аллергией позволяет не только добиться уменьшения выраженности симптомов заболевания и развития их рецидивов, но и может приостановить дальнейшее развитие «атопического марша»;.
Список литературы
1. Клиническая иммунология и аллергология / Под ред. Г. Лорор, Т. Фишер, Д. Адельман; пер. с англ.– М.: Практика, 2000.
2. Аллергология / под ред. Р.М. Хаитова, Н.И. Ильиной. – 2–е изд., испр. и доп. – М..: ГЭОТАР–Медиа, 2009. – 256 с.
3. Детская аллергология./ Под ред. А.А. Баранова, И.И. Балаболкина. – М.: ГЭОТАР–Медиа, 2006.
4. Brostoff J., Male D. Immunology. 5th ed. – Mosby International Ltd., 1998.
5. Consensus statement on the treatment of allergic rhinitis. European Academy of Allergology and Clinical Immunology // Allergy.– 2000.– Vol. 55(2).– P. 116–134.
6. Settipane R.A. Demographics and epidemiology of allergic and nonallergic rhinitis // Allergy Asthma Proc.– 2001.– Vol. 22.– P. 185–189.
7. Балаболкин И. И. Атопия и аллергические заболевания у детей // Педиатрия. – 2003. – № 6. – С. 99–102.
8. Holoway J.W., Beghe B., Holgate S.T. The genetic basis of atopic asthma // Clin. Exp. Allergy.– 1999.– Vol. 29 (8).– P.1023–1032.
9. Национальная программа «Бронхиальная астма у детей: стратегия лечения и профилактика».– 3–е изд., испр. и доп.– М: Атмосфера, 2008.– 108 с.
10. Global Initiative for Asthma. Global strategy for asthma management and prevention, 2010.
11. Holgate S.T. Allergy.– Mosby International, 1996.
12. Балаболкин И. И. Проблемы профилактики аллергических заболеваний у детей // Педиатрия. – 2003. – № 6. – С. 4–7.
13. Kulig M., Bergmann R., Klettke U. Natural course of sensitization to food and inhalant allergens during the first 6 years of life // J. Allergy Clin. Immunol.– 1999.– Vol. 103.– P. 1173–1179.
14. Spergel J.M., Paller A.S. // Supplement to the Journal of Allergy and Clinical Immunology.– 2003.– Vol. 112. – № 6– Р.8–17.
15. Rhodes H.L, Sporik R., Thomas P. et al. Early life risk factors for adult asthma: a birth cohort study of subjects at risk // J. Allergy Clin. Immunol.– 2001.– Vol. 108.– P. 720–725.
16. Oettgen H.C., Geha R.S. IgE regulation and roles in asthma pathogenesis // J. Allergy Clin. Immunol.– 2001.– Vol. 107.– P. 429–440.
17. Burrows B., Martinez F.D., Halonen M. et al. Association of asthma with serum IgE levels and skin–test reactivity to allergens // N. Engl. J. Med.– 1989.– Vol. 320.– P.21–27.
18. Гирина А.А. Эффективность иммунопрофилактики ОРВИ и гриппа у детей с бронхиальной астмой: автореф. дис. канд. мед. наук.– М, 2009.– 24 с.
19. Государственный реестр лекарственных средств. – М.: МЗиСР РФ (интернет–версия www/drugreg.ru, обновление 21.12. 2011).
20. Warner J.O. A double–blinded, randomized, placebo–controlled trial of cetirizine in preventing the onset of asthma in children with atopic dermatitis: 18 months treatment and 18 months posttreatment follow–up // J. Allergy Clin. Immunol.– 2001.– Vol. 108.– P. 929–937.