| Скачать .docx | Скачать .pdf |
Реферат: Лікування виразкової хвороби дванадцятипалої кишки
Виразкова хвороба дванадцятипалої кишки
Виразкова хвороба дванадцятипалої кишки — хронічне рецидивуюче захворювання, найхарактернішим проявом якого є утворення виразкового дефекту на слизовій оболонці. Патологія часто прогресує з розвитком ускладнень, які загрожують життю пацієнтів і тому вимагають відповідної хірургічної допомоги.
На сучасному етапі найбільшого поширення набула поліетіологічна концепція виникнення й розвитку виразкової хвороби. У цьому плані з числа провідних етіологічних факторів потрібно назвати: пілоричний хелікобактеріоз, психоемоційна напруга й нейропсихічні "стресові" перевантаження, спадковість і генетична схильність, наявність хронічного гастродуоденіту, порушення режиму харчування та шкідливі звички (алкоголь, куріння). У патогенезі виразкової хвороби головну роль відіграє порушення рівноваги між агресивними та протективними властивостями секрету шлунка і його слизової оболонки. До основних факторів першого ряду відносять зміни, зумовлені гіпертонусом вагуса та гіпергаст-ринемією; гіперпродукцію соляної кислоти і пепсину, а також зворотну дифузію іонів Н+, дію жовчних кислот й ізолецитинів, токсини та ферменти пеіісооасіег руїогі (НР). Факторами, що сприяють агресії і виразкоутворенню, вважають порушення моторної функції шлунка та дванадцятипалої кишки, зокрема, воротаря, ішемію дванадцятипалої кишки, її закисленість, а також мета-плазію епітеліальних клітин.
Морфогенез виразки дванадцятипалої кишки принципово не відрізняється від такого в шлунку. Хронічні виразки переважно поодинокі, локалізуються на передній або задній стінці цибулини (бульбарна виразка) і лише в 7-8 % випадків — нижче неї (пост-бульбарна виразка). Множинні виразки дванадцятипалої кишки зустрічають у 25 % випадків.
Виразкову хворобу дванадцятипалої кишки поділяють:
І. За етіологією:
А. Справжня виразкова хвороба.
Б. Симптоматичні виразки. П. За перебігом захворювання:
Гостра (вперше виявлена виразка).
Хронічна: а) з нечастими загостреннями;
б) з щорічними загостреннями;
в) з частими загостреннями (2 рази в рік і частіше). ПІ. За стадіями захворювання:
Загострення.
Рубцювання: а) стадія "червоного" рубця;
б) стадія "білого" рубця.
IV. За локалізацією:
Виразки цибулини дванадцятипалої кишки.
Низькі постбульбарні виразки.
Поєднані виразки дванадцятипалої кишки і шлунка.
V. За розмірами:
Малі виразки — до 0,5 см.
Середні — до 1,5 см.
Великі — до 3 см;
Гігантські виразки — більше 3 см. VI За наявністю ускладнень:
Кровотеча (із зазначенням ступеня тяжкості).
Перфорація.
Пенетрація.
Органічний стеноз.
Перидуоденіт.
Малігнізація.
Симптоматика і клінічний перебіг
Найпостійнішим і найбільш вираженим симптомом виразкової хвороби дванадцятипалої кишки є біль в епігастральній ділянці, часто зі зміщенням вправо в зону проекції цибулини дванадцятипалої кишки та жовчного міхура. Також характерним для даної патології є;біль, що виникає через 1,5-2 години після приймання їжі, "голодний" та нічний біль. Як правило, він гострий, часом нестерпний, і припиняється тільки після вживання їжі або приймання соди. Такі хворі скаржаться на сезонні загострення, частіше навесні та восени, однак вони можуть мати місце також взимку або влітку. В гострому періоді захворювання часто посилюється печія, проте ця ознака також, і це треба мати на увазі, є частим симптомом недостатності кардії і шлунково-стравохідного рефлекссу при будь-якому рівні секреції. Для виразкової хвороби особливо характерним є різке пекуче відчуття кислоти в стравоході, глотці й навіть у порожнині рота. Часто бувають відрижка повітрям чи кислим вмістом, надлишкове слиновиділення. Разом із тим, треба зазначити, що блювання не є настільки притаманним виразковій хворобі симптомом, як на це вказують у різних посібниках. Ознакою, що в стадії загострення зустрічається частіше, є нудота. Іноді для полегшення хворі самовільно викликають блювоту. Ці симптоми, що часто виникають і набувають регулярного характеру, як правило мають місце в пізніх періодах перебігу виразкової хвороби, вже при формуванні стенозу (особливо його субкомпенсованої і декомпенсованої стадій).
Інтенсивність больового й диспепсичного синдромів залежить як від глибини проникнення, так і від поширення виразкового та периульцерозного процесів. Поверхневе виразкування в межах слизової оболонки, як правило, не викликає больових відчуттів. У зв'язку з тим, що слизова не має чутливих рецепторів, ендоскопічні маніпуляції (біопсія) і навіть операції типу діатермокоагуляції поліпів можна проводити без попередньої анестезії. Однак, більш глибокі шари стінки (м'язовий і особливо серозний) мають уже множинні чутливі вегетативні рецептори. Тому при поглибленні та поширенні процесу, а також посиленні контакту з агресивним шлунковим вмістом, виникає вісцеральний біль. При вираженому периульцериті та пенетрації виразки в сусідні органи й тканини в процес, зазвичай, втягується парієтальна очеревина, що має спинномозкову іннервацію. Біль при цьому набуває вісцерально-соматичного, більш інтенсивного характеру, що часто втрачає добовий ритм. Такий больовий синдром (з іррадіацією в спину) є характерним для низьких постбульбарних виразок та цибулинних виразок задньої стінки, що пенетрують у підшлункову залозу й печінкове-дванадцятипа-лу зв'язку. Апетит у хворих із такою патологією в більшості випадків збережений, хоча багато з них самі обмежують себе в прийманні звичайної їжі, переходять на дієтичне харчування малими порціями, а деякі — навіть утримуються від їжі, боячись спровокувати біль, і в результаті цього втрачають вагу. Частина хворих харчується більш інтенсивно й часто, "заїдаючи" біль, і при цьому зберігають або навіть збільшують масу свого тіла.
З боку психічного статусу хворих часто виникають зміни у вигляді астено-невротичного синдрому; подразливість, зниження працездатності, нездужання, іпохондрія, образливість, егоцентризм.
Огляд, як правило, дає незначні дані. У багатьох випадках на шкірі живота можна помітити гіперпігментацію від застосування грілки. Під час нападу болю хворі часто займають вимушене положення, лежачи з підігнутими ногами або сидячи скулившись. При поверхневій пальпації на обмеженій ділянці черевної стінки, що відповідає локалізації виразки, в них визначають гіперестезію. Поряд із тим, в умовах глибокої пальпації біль і м'язове напруження, здебільшого помірної інтенсивності, можна визначити в епігастральній ділянці справа. Важливе значення при цьому має симптом локальної перкуторної болючості (симптом Менделя): постукування зігнутими пальцями в симетричних ділянках епігастрію провокують біль у зоні локалізації виразки, який посилюють при вдиху. Основними діагностичними методами є рентгенологічний і ендоскопічний. Класичною рентгенологічною ознакою вважають симптом виразкової "ніші" — депо контрастної речовини, що за формою відповідає виразковому дефектові у вигляді ніші або плями з досить чіткими контурами і валиком просвітлення, до якого конвергують складки слизової. Важливою ознакою хронічного виразкового процесу є рубцево-виразкова деформація цибулини дванадцятипалої кишки у вигляді трилисника, метелика, звуження, трубки, дивертикулів та інших форм. Рентгенологічний метод особливо важливий для визначення конфігурації і розмірів шлунка та дванадцятипалої кишки, а також для оцінки моторно-евакуатор-ної їх функції. З огляду на це, рентгендослідження може мати основне значення при виразковій хворобі, ускладненій стенозом, із порушенням евакуації, дуоденостазі, дуоденально-шлунковому рефлюксі, шлунково-стравохідному рефлюксі, грижі стравохідного отвору діафрагми, дивертикулах тощо. Проте необхідно зазначити, що рентгенологічно часто важко діагностувати невеликі поверхневі виразки, гострі виразкові ураження, ерозії, гастрити й дуоденіти. Виходячи з цього, найбільш інформативним методом у таких випадках треба вважати фіброгастродуоденоскопію.
При сучасному ендоскопічному дослідженні візуально можна визначити локалізацію, форму, розміри та глибину виразки. Під час кровотечі виявляють згортки крові, підтікання крові з-під них або ж пульсуючу цівку крові. Шляхом зрошення кровоспинними плівкоутворюючими розчинами, кріоелектрокоагуляцією, лазерною фотокоагуляцією ендоскопія дозволяє також виконати локальний гемостаз. Поряд із цим, при перфорації виразки візуально, як діагностичний тест, вдається визначити рухоме дно виразки, просвітити тканини сусідніх органів і зафіксувати швидке зниження тиску повітря, що нагнітається через ендоскоп. Таке дослідження дозволяє зробити прицільну біопсію тканин виразки для визначення можливої малігнізації.
У хворих із низькими постбульбарними виразками клінічні прояви більш виражені. До них належить пізній (через 2-3 години після приймання їжі) та інтенсивний "голодний" і нічний біль, що часто іррадіює в спину та в праве підребер"я. Постбульбарні виразки схильні до частіших та триваліших загострень, а також до більш частих ускладнень, таких, як пенетрації, стенози й, особливо, кровотечі.
Із них частішими є виразкові кровотечі (цибулинні трапляються у 20-25 % випадків, постбульбарні — в 50-75 %), перфорації (10-15 % випадків). Пенетрації, стенози й малігнізації при виразках дванадцятипалої кишки спостерігають зрідка.
Пенетрація — часте ускладнення "низьких" і постбульбарних виразок дванадцятипалої кишки, що розміщені на задній, задньо-верхній і задньо-нижній стінках. Пенетрують, зазвичай, глибокі хронічні виразки, проникаючи при цьому через усі шари дванадцятипалої кишки в сусідні органи й тканини (головку підшлункової залози, печінково-дванадцятипалу зв'язку, малий і великий сальники, жовчний міхур, печінку). Таке проникнення супроводжується розвитком запального процесу в уражених органах і навколишніх тканинах та формуванням рубцево-злукового перипроцесу. Больовий синдром при цьому стає більш інтенсивним, постійним і часто біль іррадіює в спину. Інколи в зоні пенетрації можна пропальпувати болючий запальний інфільтрат.
Виразкову хворобу дванадцятипалої кишки доводиться диференціювати з багатьма захворюваннями, а найчастіше — з гострим і хронічним холециститом, панкреатитом, гастродуоденітом. У зв'язку з широким впровадженням у клінічну практику ендоскопічних методів дослідження, ця проблема практично відпала.
У більшості хворих під впливом консервативного лікування виразка загоюється протягом4—6 тижнів. Попередження рецидивів можна здійснювати лише підтримуючою терапією протягом багатьох років.
Найраціональнішою терапією виразкової хвороби дванадцятипалої кишки, що, як правило, асоціюється з хелікобактеріаль-ною інфекцією, є використання антагоністів Н2-рецепторів гістаміну (ранітидину — 300 мг увечері або 150 мг двічі на добу; фамотиди-ну — 40 мг увечері або 20 мг двічі на добу; нізатидину — 300 мг увечері або 150 мг двічі на добу; роксатидину —- 150 мг увечері) в поєднанні із сукральфатом (вентером) — по 1 г тричі на добу та антацидами (альмагель, маалокс чи гавіскон — по 1 десертній ложці через 1 годину після приймання їжі). Поряд із тим, до даного комплексу треба приєднати антибактеріальні (антихеліко-бактеріальні) засоби (де-нол по 1 табл. 4 рази на день протягом 4-6 тижнів + оксацилін по 0,5 г 4 рази на день — 10 днів + трихо-пол (метронізадол) по 0,5 г 4 рази на день — 15 днів).
У лікуванні виразкової хвороби, крім цього, використовують і холінолітики та міолітики (атропін, метацин, платифілін, гастроцепін в загальноприйнятих дозах), а також мезопростол (200 мг 4 рази на добу) й омепразол (20 або 40 мг на добу).
Таке лікування хворих із виразкою дванадцятипалої кишки повинно тривати 4—6 тижнів, причому, при відсутності ускладнень немає потреби також в особливій дієті.
У зв'язку з появою нових фармацевтичних препаратів і сучасних терапевтичних схем лікування, показання до оперативних методів значно звузилися. Разом із тим, не знижується число гострих ускладнень виразкової хвороби, особливо кровотеч та перфорацій, що вимагають екстреної хірургічної допомоги. З огляду на це, для попередження виникнення ускладнень, треба завжди своєчасно й радикально ставити питання про необхідність хірургічного лікування у плановому порядку.
Методи хірургічного лікування. У хворих із виразкою дванадцятипалої кишки розрізняють три види оперативних втручань:
органозберігаючі операції;
органощадні операції;
резекційні методи.
Із них потрібно надавати перевагу органозберігаючим операціям із ваготомією, вирізанням виразки й дренуючим втручанням.
Види ваготомії: стовбурова (СтВ) (рис. 1), селективна (СВ) (рис. 2), селективна проксимальна (СПВ) (рис. 3.). У плановій хірургії виразкової хвороби дванадцятипалої кишки оптимальним
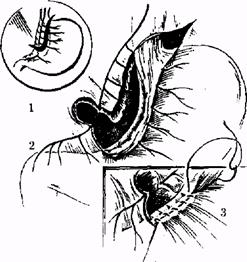
Рис.1.Селективна ваготомія:
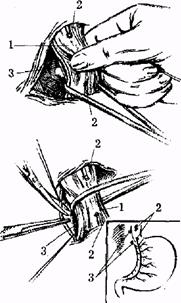
Рис. 2. Стовбурова ваготомія:
1) стравохід;
2) перерізання шлункових гілок ваперерізаний передній блукаючий гуса й нерва Латарже;
3) перитонгзацгя малої кривини
4)задній блукаючий нерв.
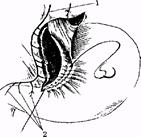
Рис. 3. Селективна проксимальна ваготомія:
1)передній блукаючий нерв;
2) «гусяча лапка» нерва Латарже.
3)другий ряд серо-серозних швів.
В ургентній хірургії досить часто застосовується стовбурова, селективна або селективна проксимальна в поєднанні з дренуючими операціями.
До дренуючих шлунок операцій відносять: пілоропластику за Гейнеке-Мікулічем, за Фіннеєм, підслизову пілоропластику за методом Дівера-Бурдена-Шалімова, гастродуоденостомію, запропоновану Жабуле, гастро-ентероанастомоз та ін.
Необхідно зазначити, що "чиста ізольована" СПВ, виконана з приводу виразки дванадцятипалої кишки, досить часто (в 15-20 % випадків) призводить до рецидивів. У зв'язку з цим, останнім часом така операція, як самостійне втручання, застосовується зрідка. Значно менше число рецидивів (8-10 %) спостерігається після СПВ у комбінаціях із дренуючими втручаннями. Особливо небезпечними потрібно вважати рецидиви виразок, розміщених низько в проекції великого дуоденального соска, після гастродуоденостомії за методом Жабуле. Це, до речі, й обмежує застосування такої операції.
Найменше число рецидивів виразкової хвороби спостерігають після органозберігаючих операцій, що поєднують СПВ і видалення виразки.
При розміщенні виразки на передній поверхні цибулини дванадцятипалої кишки вирізання її не складає труднощів і може бути проведене за відомим методом Джада з подальшою пілоропластикою типу Гейнеке-Мікуліча.
У хворих із декомпенсованим стенозом та вираженою дилятацією й атонією шлунка потрібно застосовувати класичну резекцію шлунка залежно від дампінг-схильності за Більрот-І або Більрот-ІІ. При декомпенсації м'язовий шар шлунка вище перепони стає тоншим, тонус його знижується, а пілоричне кільце звужується до кількох міліметрів. Мікроскопічне наявна атрофія слизової оболонки й м'язових волокон, судини склерозовані, збільшена їх звивистість. Шлунок набирає форми розтягнутого мішка, який опускається до рівня малого таза.
Вибір же на користь субтотальної резекції шлунка треба робити при підозрі на малігнізацію або ж при гістологічне підтвердженій малігнізації виразки, проте в дванадцятипалій кишці цей процес трапляється дуже рідко.
Література
1. Довідник лікаря – інфекціоніста – М. 1995 р.
2. Довідник інфекційних хвороб – М. 1999р.
Сучасний медичний словник – К. – 2000