| Скачать .docx | Скачать .pdf |
Курсовая работа: Запобігання виразковій хворобі та її рецидивам
ЗМІСТ
Вступ
Основна частина
Розділ 1. Короткі відомості про анатомію і фізіологію шлунка і дванадцятипалої кишки
Розділ2. Основні ознаки захворювання
Розділ 3. Основні причини виникнення виразкової хвороби
Розділ 4. Запобігання виразковій хворобі Та її рецидивам
4.1 Соціальні та організаційні заходи
4.2 Заходи, спрямовані на покращення харчування та обміну речовин
4.3 Фізичні тренування як засіб профілактичного лікування
4.4 Інші види профілактичного лікування виразкової хвороби
Розділ 5. Способи фізичної реабілітації при захворюваннях шлунку
5.1 Клініко-фізіологічне обгрунтування застосування засобів фізичної реабілітації
5.2 Фізична реабілітація при гастриті
5.3 Фізична реабілітація при виразковій хворобі шлунку і дванадцятипалої кишки
Висновки
Використана література
Вступ
На сьогодні величезна кількість людей страждає захворюваннями травної системи, найчастіше - різного ступеня складності виразкової хвороби різних органів шлунково-кишкового тракту, гастритами тощо.
Слід відзначити, що переважна більшість хворих - люди старшого та середнього віку, що пояснюється, здебільшого, нерегулярністю харчування внаслідок ненормованого робочого дня, помилково складеним раціоном та іншими факторами.
Актуальність теми курсової роботи, із врахуванням вищесказаного, набуває значної гостроти, так як захворювання працездатної категорії населення призводить до зменшення трудових ресурсів держави, погіршенням соціального здоров'я нації, тобто, проблема захворювання органів травлення, особливо хронічного характеру, набуває державного значення.
Джерельною базою для отримання основної частини матеріалів стали роботи здебільшого російських та українських вчених, проте оглянуто й праці деяких європейських фахівців.
Неабияку роль у запобіганні виразкової хвороби відіграють профілактичні огляди населення, під час яких виявляються особи з незначними порушеннями травлення. Вчасне обстеження їх, кваліфікована медична консультація допомагають запобігти розвиткові хвороби.
Також у профілактиці захворювань травної системи значну роль відіграє диспансеризація великих груп населення. Правильною постановкою питання диспансеризації є проведення загальної диспансеризації населення. Слід передбачити обстеження кожного громадянина щороку і, якщо виникають перші ознаки захворювань, вчасне лікування.
Організація і здійснення загальної диспансеризації потребують спільної творчої праці не тільки організаторів охорони здоров'я, практичних лікарів та спеціалістів. Це також справа самої людини, а також тих, хто оточує її вдома й на роботі. Це справа всього нашого суспільства. На жаль, ще не завжди знаходяться потрібні підходи до виховання населення в цьому напрямі. Дуже часто люди знають, як зберегти здоров'я, та далеко не завжди ведуть відповідний спосіб життя.
Основна частина
Розділ1. Короткі відомостіпро анатомію і фізіологіюшлунка і дванадцятипалої кишки
Перш ніж приступити до розгляду заходів щодо профілактики розвитку виразкової хвороби шлунка і дванадцятипалої кишки, необхідно коротко зупинитися на анатомічній і фізіологічній характеристиці цих органів.
Шлунок людини розташований між закінченням стравоходу і початковою частиною дванадцятипалої кишки. У ньому розрізняють дві поверхні - передню і задню, два краї, або так звані кривизни, - малу і велику - та їхні відділи (вхідну частину і дно).
Вхідна частина називається ще кардіальною або серцевою, оскільки вона ближче розташована до серця, сюди надходить їжа зі стравоходу. Це - початковий відділ, потім йде дно, - куполоподібна частина, що знаходиться трохи лівіше вхідної. Вихідна частина, через яку їжа переходить у дванадцятипалу кишку, називається пілоричною. Це - кінцевий відділ шлунка.
Форма і величина шлунка залежать від консистенції його вмісту (рідка, тверда, газоподібна), а також від періоду травлення. При помірному розширенні шлунок має грушовидну форму, причому верхні дві третини розташовані вертикально, а нижня третина - поперечно. У розслабленому стані шлунок займає вертикальне положення. Довжина помірно розтягнутого шлунка дорослих людей дорівнює 22-23 сантиметрам, поперечник у найширшому місці - 9-10 сантиметрам, об'єм - 3 літрам. Об'єм може коливатися в залежності від індивідуальних особливостей, а також від кількості випитої рідини, з'їденої їжі і тонусу м'язів.
В окремих випадках ємність шлунка може значно перевищувати 3 літри. Д. М. Зернов, видатний російський анатом, відзначав у пацієнта шлунок 10-літрової ємності [7].
Стінки шлунка складаються з трьох оболонок - серозної, м'язової і слизової. Перша покриває шлунок з усіх боків. М'язова оболонка складається з трьох шарів: зовнішнього, середнього і внутрішнього. Зовнішній шар утворений подовжніми, середній - круговими або кільцевими, а внутрішній - косими м'язевими волокнами.
Кільцевий шар на межі шлунка і дванадцятипалої кишки утворює потовщення - сфінктер воротаря (привратникову заслінку). При скороченні сфінктера воротаря порожнина шлунка відокремлюється від порожнини дванадцятипалої кишки. У слизуватій оболонці розташована велика кількість залоз, що виробляють шлунковий сік. За добу виділяється від 1 до 3 літрів шлункового соку.
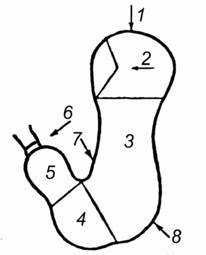
Рис. 1 Схематичне зображення шлунка:
1 - звід; 2 - кардіальна частина; 3 - тіло шлунка; 4 - синус; 5-пілоро-антральний відділ; 6 - воротар; 7 - мала кривизна; 8 - велика кривизна.
Шлункові залози (їх нараховується 35000000) розташовані в тілі шлунка, почасти в пілоричному і кардіальному відділах. Вони складаються з клітин, які виділяють пепсин, і клітин, що виділяють соляну кислоту. Крім них є ще додаткові клітини, що виробляють слизоподібну речовину.
Залози кардіальної і пілоричної частин виділяють переважно слиз у вигояді пластівців або ниток. Цей слиз має лужну реакцію, слизовиділення збуджується механічним або сильним хімічним впливом на слизову оболонку і являє собою захисну реакцію, що охороняє слизову оболонку від безпосереднього впливу на неї шкідливих подразників.
У фундальній частині шлунка виробляється спеціальна речовина - гастромукопротеїд, що сприяє засвоєнню організмом вітаміну B12 і відіграє важливу роль у нормальному кровотворенні. При дефіциті гастромукопротеїду розвивається недокрів'я.
Всі артерії шлунка з'єднані між собою капілярами, тонкі розгалуження яких проникають через м'язовий шар до підслизового і слизового шару. Найбільші артерії проходять по малій і великій кривизні.
Усередині стінок шлунка закладена велика кількість нервових сплетінь, що відіграють важливу роль у виділенні шлункового соку й у руховій функції шлунка.
Основні функції шлунка - хімічна і механічна переробка їжі. Першу здійснюють головним чином ферменти шлункового соку, що розщеплюють харчові речовини (білки) і готують їх до всмоктування.
Механічна обробка їжі (її подрібнювання, перемішування зі шлунковим соком і просування зі шлунка в кишечник) здійснюється завдяки м'язовим скороченням (перистальтика) шлунка.
Шлунок володіє ще однією корисною функцією - видільною. У процесі обміну речовин в організмі утворюються токсичні речовини, що підлягають виділенню з організму головним чином нирками. При захворюваннях останніх (запалення нирок) виділення цих отруйних речовин порушується і частково здійснюється шлунком. Крім того, у порожнину шлунка виділяються і деякі лікарські речовини (йод, саліциловий натрій, морфін) і барвні речовини (метиленова синь й інші).
Поза періодом травленням шлунок не робить рухів, за винятком періодичних (інакше кажучи, голодних). Завдяки подовжнім волокнам їжа просувається в бік воротаря. Поперечні чи кругові волокна перетирають їжу, а косі перемішують її.
Надходження механічно і хімічно переробленої їжі зі шлунка в дванадцятипалу кишку регулюється сфінктером, який періодично розслаблюється і пропускає їжу в дванадцятипалу кишку. Потім він знову закривається і не пропускає нових порцій їжі доти, доки кислий вміст дванадцятипалої кишки не буде нейтралізовано. Скорочення пілоричного м'яза викликається і соляною кислотою шлункового соку, що надходить у дванадцятипалу кишку, тому що пілоричний м'яз не розслаблюється доти, доки соляна кислота не буде нейтралізована лужним соком підшлункової залози.
Діяльність шлунка як однієї з основних частин травної системи була особливо ретельно вивчена фізіологом І. П. Павловим і його учнями. Були обгрунтовані закономірності шлункового травлення і встановлене провідне значення нервової системи в регуляції діяльності шлунка [4].
І.П. Павлов виділив у процесі травлення дві фази: умовно-рефлекторную і нервово-гуморальну.
Рефлекторна фаза збігається з актом приймання їжі, коли виділення шлункового соку відбувається під впливом нервово-психічних явищ. Запах їжі, її вигляд, сервіровка столу через органи чуттів передаються корі головного мозку, і у відповідь, ще до прийому їжі, відбувається виділення шлункового соку. Виділення шлункового соку продовжується і після прийому їжі під впливом смакових відчуттів, актів жування і ковтання.
У другій фазі травлення соковиділення підтримується в основному хімічними збудниками, що містяться в їжі, які всмоктуються в кров зі шлунково-кишкового тракту. На посилення соковиділення впливає також гормон, який виділяється у цей час.
І.П. Павлов встановив, що жири пригнічують соковиділення у шлунку, а варені овочі, хліб, фрукти, картопля, м'ясо і м'ясний суп (бульйон), навпаки, підсилюють його. Він же довів, що при тривалому дефіциті кухонної солі в їжі соковиділення зменшується аж до повного припинення.
Від прийнятої їжі шлунок цілком звільняється протягом 2-5 годин, у залежності від її якості. Довше всього в шлунку затримуються м'ясо і жири, швидше всього його залишають вода і молоко. Жир викликає сильне скорочення сфінктера шлунка, і це надовго затримує перехід їжі в дванадцятипалу кишку.
Дванадцятипала кишка є початковою частиною тонких кишок. Довжина її, будучи рівної у поперечнику 12 пальців (приблизно 23-27 сантиметрів), ще в древні часи одержала назву "дуоденум", що означає дванадцять. Вона має значну ємність (150-200 мілілітрів) і тісно зв'язана з підшлунковою залозою. Дванадцятипала кишка складається з верхньої горизонтальної частини, безпосередньо розташованої за воротарем шлунка, що має довжину 3-4 сантиметри; при наповненні газами вона набуває кулястої форми і тому називається цибулиною. Спадна частина дуоденума переходить під кутом у нижню горизонтальну частину, і вся дванадцятипала кишка набуває форми підкови.
У порожнину дванадцятипалої кишки надходять жовч через жовчну протоку і ферменти підшлункової залози через протоку підшлункової залози. Обидві протоки проходять через середину задньої стінки спадної частини дуоденума. Жовчні пігменти і ферменти підшлункової залози відіграють дуже велику роль у переварюванні білків, жирів і вуглеводів.
Розділ2. Основні ознаки захворювання
У перебігу виразкової хвороби можна виділити 3 стадії. Першу називають передвиразковою, або, точніше, стадією хронічного виразкоподібного гастродуоденіту. У цей період, незважаючи на вираженість багатьох ознак, що характеризують виразкову хворобу, виразки ще немає, але внаслідок дії несприятливих факторів в організмі відбуваються глибокі зміни, які далі можуть призвести до утворення її.
Звичайно розлади, що виникають в організмі, мають функціональний характер. Найчастіше вони бувають у тих людей, які мало дбають про своє здоров'я, харчування, зміцнення нервової системи. Якщо несприятливі фактори діють тривалий час, функціональні зміни шлунка або дванадцятипалої кишки можуть перейти в хронічні. Так, запальна набряклість слизової оболонки й порушення структури клітин набирають сталого характеру, залози виробляють більше кислого вмісту шлунка. У таких хворих під час рентгенологічного обстеження виявляють потовщення складок слизової оболонки, грубий її рельєф.
Значні зміни в слизовій оболонці шлунка й дванадцятипалої кишки визначають, проводячи гастродуоденофіброскопію, що дає змогу в цій стадії захворювання бачити ознаки запалення в шлунку й дванадцятипалій кишці, підвищену секрецію, а подеколи й утворення поверхневих дефектів на слизовій оболонці - ерозій. Це - початок виразкової хвороби.
Під впливом вчасного лікування, правильного режиму дня, харчування описані зміни повністю зникають. Та коли хворий не надає їм серйозного значення й не звертається до лікаря, захворювання задавнюється й за певних умов може призвести до переходу виразкової хвороби в другу стадію - стадію виражених клінічних проявів. Якщо на місці, де була виразка, розвиваються рубцьові зміни (перидуоденіт), перигастрит, звуження воротарної (вихідної) частини або перебіг захворювання ускладнюється, говорять про третю стадію виразкової хвороби.
Однією з характерних особливостей виразкової хвороби є її циклічний перебіг, коли загострення змінюється ремісіями.
Найчастіше хворий звертається до лікаря з причини болю в надчеревній ділянці. Звичайно він буває в одній певній точці й пов'язаний зі споживанням їжі: залежно від місця виразки біль виникає або посилюється через 10-15 хв. чи 1,5-2 год. після їжі. Для виразкової хвороби характерний біль уночі або натщесерце. Невелика кількість їжі (молоко, шматочок черствого хліба та ін.) сприяє зниканню болю. Іноді при виразковій хворобі біль може віддавати в спину, в ділянку серця, під ліву лопатку.
При виразковій хворобі біль може бути зумовлений підвищеною кислотністю шлункового соку, спазмом і порушенням рухової функції шлунка, подразнювальним впливом самої їжі тощо. Деякі хворі не відзначають залежності між виникненням болю і прийманням їжі. Постійний біль може свідчити про всілякі ускладнення.
Біль може бути тупий, ниючий, пекучий, іноді приступоподібний. Можливий гострий біль, що супроводиться блюванням. Такі стани спричиняє періодичний спазм воротарної частини і всього шлунка.
Біль при виразковій хворобі характеризується добовою (посилюється в другій половині дня), сезонною періодичністю (больові явища посилюються в осінньо-зимові та весняні місяці) й циклічністю (періоди болю змінюються безбольовими тривалістю від кількох місяців до кількох років).
Проте в деяких людей болю може не бути. Це спостерігається в разі так званих німих виразок, які мають прихований перебіг, нерідко вперше проявляються тяжкими ускладненнями (кровотеча, прорив). Докладним опитуванням хворих удається встановити, що раніше вони відчували нудоту, печію, іноді невиражений біль у надчеревній ділянці.
Одна з частих ознак виразкової хвороби - печія, яка виникає внаслідок потрапляння вмісту шлунка з підвищеною кислотністю в стравохід. Нерідко вона передує болю в надчеревній ділянці й, таким чином, являє собою найбільш ранню ознаку виразкової хвороби. Печія виникає через 30-60 хв. після їжі, рідше натщесерце. У деяких хворих її може не бути навіть тоді, коли кислотність різко підвищується, і навпаки, вона може турбувати хворих на виразкову хворобу, що проходить на фоні зниженої кислотності.
З інших диспептичних явищ слід зазначити відчуття тиску та ваги в надчеревній ділянці, їх спостерігають переважно в хворих із супутнім гастритом. Нудота й блювання бувають не завжди. Блювання починається здебільшого в розпал травлення, на піку болю. Крім їжі у блювотних масах є велика кількість кислого вмісту. Якщо блювання виникає через тривалий час після їжі, увечері або навіть уночі, блювотні маси містять майже один чистий шлунковий сік, відтак хворим значно легшає.
Апетит у багатьох хворих на виразкову хворобу посилений. Зменшення апетиту спостерігається, якщо сполучаються захворювання шлунка, печінки, підшлункової залози або кишок. Звичайно хворі в період загострення виразкової хвороби відмовляються від їжі, побоюючись виникнення болю і в такому разі вони худнуть [11].
При виразковій хворобі спостерігаються порушення секреторної і рухової функцій шлунка. У більшості хворих кількість шлункового соку зростає, період соковиділення подовжується, у вмісті шлунка підвищується рівень хлористоводневої кислоти та пепсину. Іноді секреторна функція шлунка знижується, а в деяких хворих у вмісті шлунка немає вільної хлористоводневої кислоти. Це частіше спостерігається в разі локалізації виразки в шлунку. Згасання діяльності шлункових залоз спричинене розвитком атрофічного процесу в слизовій оболонці шлунка. Зниження вмісту або відсутність хлористоводневої кислоти у вмісті шлунка може спостерігатися і тоді, коли порушується харчування.
Значне підвищення кислотності шлункового соку звичайно характерне для виразкової хвороби дванадцятипалої кишки. Це пояснюється надмірним збудженням нервової системи, підвищенням тонусу блукаючого нерва.
Найчастіше підвищення кислототворної функції шлунка поєднується із збільшенням у його вмісті ферменту пепсину, що бере активну участь у травленні їжі. При виразковій хворобі він може зруйнувати слизову оболонку шлунка або дванадцятипалої кишки. Звичайно протеолітична (травна) активність вмісту шлунка лишається підвищеною значно довше, ніж кислототворна функція шлунка. Часто бувають випадки, коли кислотність шлункового соку нормальна або трохи вища, а вміст активного пепсину в ньому значно підвищений.
Досить часто у хворих на виразкову хворобу в період загострення спостерігається напруження м'язів живота. Це захисний рефлекс на обмеженому просторі надчеревної ділянки, у верхній третині прямого м'яза живота. Виникнення больових відчуттів під час постукування по цій ділянці також свідчить про подразнення очеревини в зв'язку з поширенням запального процесу.
У хворих на виразкову недугу часто виникають зміни в інших органах травної системи.
Виразковий процес нерідко супроводиться запором, що пояснюється переважно надмірним збудженням блукаючого нерва, який спричинює послаблення скорочень кишок. Запор виникає ще й через те, що так дієта не містить достатньої кількості клітковини, потрібної для збудження перистальтики кишок (скорочення й розслаблення м'язів стінок кишок, що дають змогу перетравленій їжі просуватися вздовж них). Із стиханням виразкового процесу зникає і запор.
Дуже часто при виразковій хворобі в процес втягуються печінка й жовчні протоки. Хворі скаржаться на біль і відчуття ваги в правому підребер'ї, нудоту й неприємний присмак вранці у роті. Спочатку виникають рухові розлади жовчних проток і жовчного міхура, а якщо не проводиться правильне лікування, можуть розвинутися хронічний холецистит і навіть хронічний гепатит.
У хворих на виразкову недугу спостерігають підвищену збудливість нервової системи, дратівливість, часто пригнічений настрій. Підвищена збудливість блукаючого нерва проявляється в хворих на виразкову недугу через сповільнення пульсу, зниження артеріального тиску, пітливість, неприємні відчуття в ділянці серця.
Для підтвердження діагнозу виразкової хвороби раніше проводили рентгенологічне дослідження. Проте в деяких хворих, незважаючи на виражені ознаки захворювання, під час ретельного рентгенологічного дослідження навіть досвідчений лікар може не виявити виразкову хворобу. Тепер таким хворим проводять гастродуоденофіброскопію в спеціалізованих відділеннях. Це цілком безпечний метод, який дає змогу виявити виразку, уточнити її розміри, а повторні обстеження в процесі лікування допомагають слідкувати за тим, як вона гоїться [2, 18].
Виразкова хвороба шлунка й дванадцятипалої кишки в разі, якщо хворий не додержується рекомендацій лікаря або ж пізно до нього звернувся, може ускладнитись.
Основними ускладненнями виразкової хвороби є наступні.
Кровоточива виразка виникає внаслідок роз'їдання судин дна виразки. Іноді шлункова або кишкова кровотеча може бути першою ознакою виразкової хвороби, яка доти мала безсимптомний перебіг. Ознаки шлунково-кишкової кровотечі - велика загальна кволість, шум у вухах, запаморочення, пришвидшення пульсу, різкий спад артеріального тиску. Обличчя блідне, вкривається холодним потом. Через деякий час починається криваве блювання, а якщо його немає, з'являються кашкоподібні випорожнення чорного кольору. Звичайно після кровотечі або кривавого блювання біль зникає, та натомість розвивається недокрів'я. Кровотеча становить небезпеку для життя, особливо в літніх людей, через склеротичні зміни судин. Не в усіх хворих з кровоточивою виразкою може бути криваве блювання або чорний кашкоподібний кал. Проте прихована кровотеча, яку виявляють за допомогою мікроскопічного й хімічного досліджень калу або шлункового соку, - майже стала ознака виразки. У період, коли захворювання загострюється, вона спостерігається в багатьох пацієнтів [1].
Перфорація (прорив) виразки - найнебезпечніше ускладнення. Звичайно перфорується передня стінка шлунка або дванадцятипалої кишки, і вміст цих органів потрапляє в черевну порожнину. Перфорація зумовлена багатьма факторами, в основному нервовим. Проте груба й гостра їжа, зловживання алкогольними напоями, фізичне перенапруження також можуть спричинити її.
Прорив виразки супроводиться гострим болем, який хворі порівнюють з ударом кинджала. Біль спочатку відчувається в надчеревній ділянці, потім розливається, віддає в грудину, спину, лівий бік, праве плече, ключицю. Незабаром виникають ознаки розлитого запалення очеревини (перитоніту): сповільнений спершу пульс пришвидшується, підвищується температура тіла, живіт здимається, гази не відходять. У разі прориву виразки потрібна негайна хірургічна допомога.
При стенозі (звуженні) воротарної частини шлунка хворі скаржаться на ваготу й тиск у надчеревній ділянці, неприємний запах з рота, відрижку тухлим, біль і блювання їжею, спожитою напередодні. Біль звичайно дужчає надвечір і меншає після блювання. Шлунок значно розтягується й опускається, м'язи його надмірно збільшуються, посилюється перистальтика (хвилеподібні скорочення).
Відкачуючи вміст шлунка, знаходять рештки їжі, спожитої напередодні або за кілька днів перед дослідженням. Іноді блювотні маси мають запах тухлого яйця, що пояснюється відсутністю вільної хлористоводневої кислоти, розвиненням процесів гниття з утворенням сірководню.
Пенетруюча виразка - це виразка, що проникає в глибокі шари шлунка або дванадцятипалої кишки, аж до сусідніх органів. Сама виразка майже ніколи не рубцюється й терапевтичному лікуванню не піддається.
До ускладнень виразкової хвороби також належить утворення зрощень і спайок шлунка та дванадцятипалої кишки з навколишніми органами (печінкою, жовчним міхуром, підшлунковою залозою, очеревиною). Зрощення й спайки деформують шлунок і кишку, спричинюють звуження їхнього отвору, значне подразнення нервових закінчень. Хворі скаржаться на постійний біль, що дужчає після їжі внаслідок розтягування шлунка, а також, коли рухаються, під час труської їзди, фізичних напружень, зміни положення. Часто просте постукування по надчеревній ділянці або глибокий вдих викликають біль.
Хронічна кальозна (змозоліла) виразка має деякі особливості. Біль набирає тривкого, сталого характеру й мало пов'язаний зі споживанням їжі, він дужчає при фізичному напруженні. Щоб послабити біль, хворі лягають. Допомагають теплові процедури, щадна дієта, бо вона зменшує запальні зміни навколо виразки. Сама виразка рубцюється нешвидко, іноді спостерігається лише часткове зменшення її поверхні. Лікування тоді здебільшого оперативне [15, 16].
У дитячому та юнацькому віці виразкова хвороба має тяжчий перебіг, ніж у дорослих, часто загострюється, нерідко супроводиться великими кровотечами, погано піддається лікуванню. Виразки звичайно розташовані в дванадцятипалій кишці й супроводяться значним підвищенням кислотності й протеолітичної (яка сприяє розщепленню білка) активності вмісту шлунка. Хворі на виразкову недугу в цьому віці дуже часто відстають у фізичному розвитку. Це зумовлене виснаженням нервової системи, різко вираженим больовим синдромом і недоїжанням через побоювання, що біль після їжі посилиться.
Виразкова хвороба в літніх людей проходить з частими кровотечами через супутній атеросклероз і гіпертонічну хворобу. Кровотечі, як правило, буває важко спинити.
У літньому віці захворювання часто поєднується зі зниженою секрецією шлункового соку. Виразки великого розміру, зі значними запальними змінами. Ці особливості пояснюються зниженням життєдіяльності й більш млявими відновлювальними процесами в організмі. Виразкова хвороба в літніх людей потребує ретельного лікарського нагляду, щоб вчасними заходами запобігти можливим ускладненням.
Отже, виразкова хвороба - серйозне захворювання. У разі появи перших ознак її потрібно відразу звернутися до лікаря.
Розділ 3. Основні причини виникнення виразкової хвороби
Усі дослідники, що займалися вивченням виразкової хвороби шлунка і дванадцятипалої кишки, у першу чергу цікавилися причиною її виникнення, оскільки, лише знаючи цю причину, можна вказати найбільш ефективні міри лікування і профілактики захворювання.
Виразкова хвороба - загальне захворювання організму, яке проявляється, зокрема, утворенням дефекту (виразки) в слизовій оболонці шлунка або дванадцятипалої кишки - початкового відділу тонкої кишки. Розміром виразки можуть бути від просяного зернятка до п'ятикопійкової монети й навіть більші. Поступово поглиблюючись і проникаючи крізь усі шари шлунка або дванадцятипалої кишки, виразка може спричинити такі тяжкі ускладнення, як прорив їх, кровотеча, пенетрація (проростання в прилягаючі органи) тощо.
Виразкова хвороба може розвинутися в будь-якому віці. Проте частіше вона трапляється в осіб молодого й середнього віку, набирає хронічного характеру, часто стаючи однією з причин втрати працездатності або набуття інвалідності.
Певне зростання темпів захворюваності пов'язують з урбанізацією, надмірним напруженням, зміною ритму життя, нераціональним харчуванням, шкідливим впливом шуму та іншими факторами.
Найчастіше до лікаря звертаються особи з вираженими ознаками захворювання. У разі наполегливого лікування виразка гоїться, зарубцьовується. Проте нерідко виразкова хвороба має затяжний перебіг, час від часу загострюючись упродовж багатьох років.
Як і іншим захворюванням, виразковій хворобі шлунка й дванадцятипалої кишки легше запобігти, ніж її лікувати.
Первинна профілактика виразкової хвороби охоплює широкий комплекс заходів, спрямованих на запобігання їй: підвищення матеріального й культурного рівня всього населення, величезні масштаби житлового будівництва, безкоштовна медична допомога, доступність санаторно-курортного лікування, широкий розвиток спорту, фізкультури, туризму тощо.
Вторинна профілактика - це комплекс заходів, що спрямовані на запобігання рецидивам виразкової хвороби, а також перешкоджають прогресуванню й ускладненню захворювання, якщо воно вже виникло, і сприяють якомога повнішому вилікуванню хвороби [13].
Успішно боротися проти виразкової хвороби можна лише за умови раннього виявлення й вчасного лікування її. Обізнаність з причинами й факторами, що зумовлюють розвиток виразкової хвороби, усунення їх - це основна умова профілактичного лікування виразкової хвороби.
До виникнення виразкової хвороби призводить багато причин. Проте основна з них - розлад діяльності нервової системи. Істотне значення мають фактори зовнішнього середовища, психічні травми, нервове перенапруження та перевтома. Не менше важить і неправильний режим дня, що зумовлює швидку перевтому організму й здебільшого супроводиться порушенням режиму харчування. Безладне харчування через великі проміжки може призвести, особливо в нервових людей, до порушення функції шлунка. Внаслідок нагромадження в шлунку великої кількості шлункового соку, не зв'язаного з їжею, подразнюється слизова оболонка й збільшується можливість утворення виразки.
Під впливом того, що їжу приймають у певні години, у людини виробляються рефлекси до виділення шлункового соку - відчувається голод, пече під грудьми, виникають легке тремтіння, головний біль тощо. Коли в ці години не поїсти, то шлунковий сік не зв'язується з їжею і несприятливо впливає на слизову оболонку шлунка, подразнює нервові закінчення, закладені в товщі його стінок. Вони передають сигнали в центральну нервову систему й надмірно збуджують її.
До виразкової хвороби можуть спричинити переїдання, зловживання гострими спеціями, приправами, які подразнюють слизову оболонку шлунка.
Велике значення має також стан ротової порожнини. Якщо немає багатьох зубів і пережовування недостатнє, це призводить до того, що в шлунок потрапляє погано подрібнена їжа. Усе це стимулює подразнення слизової оболонки.
Негативно впливають на слизову оболонку шлунка і куріння та алкоголь. Серед курців виразкова хвороба трапляється приблизно в 12 разів частіше, ніж серед тих, хто не курить [16].
Наявний у тютюні нікотин - отруйна речовина, яка насамперед порушує регулюючий вплив нервової системи на діяльність різних органів, зокрема й органів травлення. Часто нікотин призводить до підвищення кислотності вмісту шлунка, розвитку гастриту в курців. Під впливом його звужуються судини, що спричинює порушення кровообігу, а значить, і живлення шлунка та дванадцятипалої кишки, зниження стійкості тканин проти "роз'їдаючої" дії шлункового соку, утворення виразки в шлунку або дванадцятипалій кишці.
У хворих, які лікуються в стаціонарі, але і надалі курять, виразка гоїться значно повільніше.
Алкоголь припікає слизову оболонку. Це один із сильних збудників секреції, він пригнічує центральну нервову систему. Підвищуючи кислотність, секрецію й подразнюючи слизову оболонку шлунка та дванадцятипалої кишки, алкоголь провокує загострення виразкової хвороби й часто призводить до таких серйозних ускладнень, як кровотеча, прорив шлунка з розвиненням запалення очеревини. У хворих, які зловживають спиртним, нерідко виникають також інші захворювання органів травлення (цироз печінки, важкі форми панкреатиту тощо) [11].
Виразкова хвороба розвивається і в разі функціональних та структурних морфологічних змін у шлунку й дванадцятипалій кишці. Наслідком загальних і місцевих розладів механізмів регуляції є надмірна діяльність (гіперсекреція) залоз шлунка, що виробляють шлунковий сік з підвищеною кислотністю, переважно хлористоводневу кислоту та пепсин. Коли кількість слизу, що вкриває слизову оболонку, достатня, стінка шлунка захищена від роз'їдаючої дії цих речовин. Та в разі виразкової хвороби хлористоводнева кислота і пепсин виробляються й виділяються швидше, ніж слиз. Внаслідок цього порушується перший захисний бар'єр, яким є слиз.
Хлористоводнева кислота і пепсин проникають глибше, ніж звичайно, і "атакують" другу "лінію захисту" - епітеліальні клітини слизової оболонки шлунка, й вони зазнають "самоперетравлювання". Зміну будови клітин при виразковій хворобі спричинює порушення кровообігу слизової оболонки в тих місцях, де шлунковий сік діє найбільше. При цьому клітина, відчуваючи нестачу поживних речовин, втрачає здатність утворювати енергетичні ресурси й зберігати свою структуру. Виникає дефект слизової оболонки - виразка шлунка або дванадцятипалої кишки.
Робота шлунка, так само як і інших органів, значною мірою залежить від діяльності залоз внутрішньої секреції, особливо гіпофізу та надниркових залоз. Вони виділяють безпосередньо в кров велику кількість різних гормонів, що впливають на обмін речовин та роботу окремих органів і систем організму. З порушенням функції системи "гіпофіз-надниркові залози", коли в кров надходить підвищена кількість гормонів гіпофізу, в організмі виникає ряд змін. Зокрема, посилюється секреція, підвищується кислотність і виділення пепсину шлункового соку, зменшується вироблення слизу.
Слизова оболонка шлунка стає більш чутливою до дії хлористоводневої кислоти й пепсину, а також несприятливих факторів зовнішнього середовища (недоброякісна їжа, деякі медикаменти та інше). Внаслідок цього також може виникнути виразкова хвороба шлунка або дванадцятипалої кишки.
Роботу всіх внутрішніх органів контролюють, прискорюють або сповільнюють спеціальні центри головного мозку. У разі перевтоми знижується працездатність клітин кори головного мозку, послаблюється вплив її на підкіркові центри.
Судинний, харчовий та інші центри немов більш не підлягають корі, внаслідок чого починають діяти хаотично. При цьому до внутрішніх органів безладно йдуть імпульси, що спричиняють різні порушення, наприклад скорочення м'язів шлунка. Іноді ці скорочення мають характер тривалих болісних спазмів, і шлунковий сік виділяється тоді, коли в цьому немає потреби.
Певну роль у розвитку виразкової хвороби відіграють мимовільні скорочення м'язів, а також спазм кровоносних судин у місцях, де шлунок і дванадцятипала кишка найбільше подразнюються. Це призводить до порушення живлення даної ділянки. Функція її різко знижується, змінюється структура клітин, а під впливом кислоти шлункового соку посилюються запальні процеси. Згодом на цьому місці може утворитися виразка шлунка або дванадцятипалої кишки.
Отже, уявлення про виразкову хворобу як патологічний процес, що виникає внаслідок порушення нервової системи, не виключає ролі інших чинників, які більшою чи меншою мірою стимулюють розвиток цього захворювання. Ці чинники можуть бути як зовнішніми, так і внутрішніми. До перших належать негативні емоції, тривале нервове й фізичне перенапруження, порушення режиму й ритму харчування, куріння, вживання алкоголю, до других - спадковий фактор, індивідуальна особливість нервової системи хворого, попередні захворювання, що спричинили виснаження нервових регуляторних процесів, нервово-ендокринні зміни (особливості статевого дозрівання, патологічний клімакс), наявність патологічних осередків в організмі (апендицит, холецистит та ін.). Те чи інше поєднання названих факторів і створює передумови для розвитку виразкової хвороби. Однак основними чинниками залишаються фактори, вплив яких на виникнення виразкової хвороби шлунка ті дванадцятипалої кишки ілюструє діаграма 1 [3].
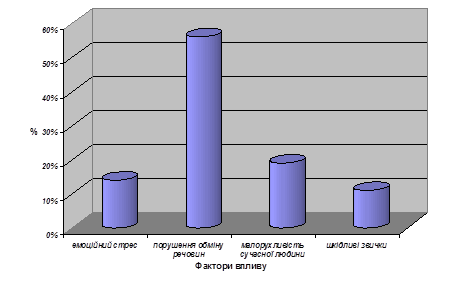
Діаграма 1. Відсотковий розподіл впливу основних факторів, які сприяють виникненню виразкової хвороби
Можна спробувати заперечити, що мільйони людей курять, деякі зловживають алкоголем, порушують режим життя і харчування, стикаються з емоційними стресами, зазнають фізичної перевтоми тощо, а проте лише в небагатьох із них буває виразкова хвороба. Причина цього полягає в тому, що багато шкідливих факторів зовнішнього середовища самі собою, без відповідних умов в організмі людини, не завжди спроможні призвести до тих чи інших серйозних наслідків. Щоб хвороба виникла, потрібна певна схильність, послаблення опірної здатності організму. Грунтуючись на цих даних, багато хто з представників медицини воліє проблему розвитку виразкової хвороби звести до внутрішніх чинників, конституції (тобто будови організму), проте це - очевидна помилка.
Виникає цілком обгрунтоване запитання: чи мають значення для розвитку виразкової хвороби конституція та спадковість? На це питання відповідають по-різному. Відомий німецький терапевт Г. Бергман, виходячи з того, що на виразкову хворобу часто хворіють члени однієї сім'ї, схильний вважати її спадковою. Деякі вчені вважають, що однорідні захворювання в членів однієї сім'ї можуть бути наслідком однакових умов існування, харчування та інших чинників, а не спадковості. Щоправда, дехто може мати спадкову схильність до виразкової хвороби, та це ще не хвороба. Щоб у цих осіб розвинулася виразкова хвороба, потрібні зовнішні впливи. Одне з важливих завдань медицини полягає в тому, щоб за допомогою профілактичних заходів усувати шкідливі зовнішні фактори, які спричинюють виразкову хворобу в схильних до неї осіб.
Це ставить профілактику виразкової хвороби на рівень соціальних завдань.
Розділ 4. Запобігання виразковій хворобі Та її рецидивам
Крім загальнодержавних заходів, а також широкої лікувально-профілактичної роботи, велике значення для боротьби проти виразкової хвороби має індивідуальна (особиста) профілактика.
Оскільки нормальну діяльність харчового каналу значною мірою визначає стан нервової системи, зміцнення її, створення найсприятливіших умов на роботі і в побуті дуже багато важать у запобіганні виразковій хворобі.
4.1 Соціальні та організаційні заходи
У зв'язку зі сказаним потрібно спинитися передусім на правильній організації праці та відпочинку. Систематична праця сприятливо впливає як на нервову систему, так і на весь організм людини. Всі знають, що людина, яка активно працює, завжди має добрий апетит, легко засинає й міцно спить, уміє добре відпочивати. Тим часом в осіб, що не займаються активною трудовою діяльністю, м'язи часто стають в'ялими, порушується обмін речовин, розвивається ожиріння й настає передчасна старість.
Завдяки бурхливому розвитку науки й техніки людство значною мірою звільнило себе від багатьох форм ручної праці, замінивши її машинною. Проте одночасно з науково-технічним прогресом надміру посилилось нервово-психічне напруження й скоротилась біологічно необхідна м'язова діяльність людини.
Перевтома, перенапруження нервової системи виникають не від праці, а від неправильної її організації. Беручись за виконання будь-якої роботи, слід організувати її в певному ритмі, раціонально. Рівномірна, ритмічна робота це краще, ніж чергування напруженої і поспішної роботи з періодами простою.
Якщо спосіб життя людини малорухливий, на неї негативно впливають деякі фактори зовнішнього середовища. Добре, коли людина почуває радість творчої праці, бере активну участь у громадському житті, буває в кіно, театрах, на диспутах, вечорах, тобто живе активним повноцінним життям.
Дуже важливий момент у раціональній організації праці, а значить, і режиму - формування характеру, що починається ще в дитячому віці, виховання почуття товариськості, поваги до оточуючих людей, любові до праці.
Особливу увагу слід приділяти вихованню витримки й самовладання. Часто доводиться стикатися з фактами, коли деякі керівники, здебільшого добрі працівники, поводяться нестримано зі своїми підлеглими, не припускаючи, що їхні грубощі й надмірна вимогливість можуть спричинити тяжкі наслідки, завдати психічної травми. Це буває через те, що на якомусь етапі виховання їх не навчили витримки й уміння керувати своїми емоціями.
Нормальні, спокійні взаємини в сім'ї, доброзичливість до всіх оточуючих сприяють вихованню людини, в якої нервово-регуляторні центри добре справляються з нервово-психічним навантаженням [6].
Добрі, товариські стосунки в побуті, на роботі - це не тільки принцип нашого суспільства, а й чинник, що зменшує можливість виникнення багатьох захворювань, зокрема виразкової хвороби.
Дуже велике значення мають не тільки вдоволеність своєю щоденною працею, а й різноманітні захоплення. Малярство, музика духовно збагачують людину, створюючи своєрідну розрядку, нормалізуючи основні процеси в центральній нервовій системі. Захоплення, що викликають позитивні емоції, допомагають переключатися, продуктивно заповнюють вільний час, дають задоволення. Усе це благотворно впливає на нервову систему.
Найважливіша умова запобігання захворюванням травної системи - чергування праці й відпочинку. Проте не треба думати, що відпочинок після роботи має означати стан цілковитого спокою, нерухомості. Тільки тоді, коли дуже стомилися після роботи, можна полежати якийсь час, щоб звільнитися від утоми. В основному своє дозвілля треба проводити активно.
Деякі люди нераціонально використовують вихідні дні, відкладаючи на них хатню роботу. Вихідний день потрібно цілком присвячувати відпочинку. Його бажано заздалегідь планувати, стараючись провести частину дня на свіжому повітрі, за містом. Корисні також туристські походи, спортивні ігри, гімнастика, тим більше що сучасний транспорт часто позбавляє мешканця міста здорового фізичного навантаження.
Щоб зміцнити своє здоров'я, людина повинна раціонально використовувати відпустку.
Заходи, спрямовані на збереження діяльності нервової системи, передбачають нормальний сон. Він має бути достатньо тривалим і глибоким. Неспокійний сон з тривожними сновидіннями, навіть коли він досить тривалий, не додає бадьорості. Середня тривалість сну для здорових людей - 8 год. Систематичне недосипання призводить до порушення діяльності нервової системи, зниження працездатності, підвищеної стомлюваності, дратівливості.
Заняття фізкультурою дуже ефективні. Систематичні тренування, добрий розвиток м'язів, поліпшуючи кровообіг, сприяють нормальному травленню. І навпаки, в осіб, які ведуть сидячий спосіб життя, розвивається гіподинамія, їжа повільно проходить харчовим каналом, погано перетравлюється. Малорухливий спосіб життя є однією з основних причин порушення відтікання жовчі з жовчного міхура, що також негативно позначається на травленні й разом із загальною гіподинамією призводить до виникнення запору. Застій жовчі в жовчному міхурі й жовчних протоках спричиняє запальні зміни в них.
Щоденна ранкова гімнастика - це неодмінний мінімум фізичного тренування. У багатьох установах протягом робочого дня роблять фізкультурні паузи. Цілком виправдала себе оздоровчо-профілактична гімнастика, яку проводять наприкінці робочого дня в багатьох установах. Вона сприяє усуненню застійного осередку збудження в корі великого мозку, прискоренню відновлювальних процесів, особливо в тих органах і системах, на які лягало найбільше навантаження під час виконання виробничих операцій; компенсуванню дефіциту рухової активності, зняттю несприятливих впливів виробничої діяльності.
Усі фізичні вправи потрібно виконувати в добре провітрюваному приміщенні, а краще на свіжому повітрі. Найпростіша форма фізичних вправ - ходьба, прогулянка. Це особливо важливо для людей, які ведуть сидячий спосіб життя. Прогулюватися добре в ранкові й вечірні години. Такі прогулянки сприяють поліпшенню самопочуття, викликають відчуття бадьорості, припливу сил.
Регулярне перебування на свіжому повітрі, недільні піші прогулянки влітку, лижні - зимової пори, водні мандрівки, туризм, відпочинок у лісі, на березі річки або озера справляють оздоровчий вплив на організм людини, передусім на його нервову систему. Під дією їх швидко зникають втома, дратівливість, неспокій, поліпшується сон, з'являється апетит. Отже, регулярне перебування на свіжому повітрі по 1-1,5 год щодня - одна з важливих умов здорового способу життя.
Неабияку роль у запобіганні багатьом недугам відіграє загартування організму, що підвищує його опірність, зміцнює нервову систему. Приступати до загартувальних процедур треба поступово й проводити їх обережно. Найбільш раціонально розпочинати загартовування з повітряних ванн, їх можна приймати як у приміщенні протягом усього року, так і на відкритому повітрі теплої пори.
Водні процедури краще починати з розтирання тіла спочатку сухим рушником протягом кількох днів, переходячи поступово до вологих обтирань звичайною теплою водою (35- 36°С), потім прохолодною, і лише пізніше переходять до обливання холодною водою. Після водної процедури з'являється приємне відчуття тепла в усьому тілі, припливу сил, бадьорості. Не можна допускати, щоб після процедури виникали неприємні відчуття холоду, остуди, слабості. Це свідчить про передозування процедури. У такому разі повертаються до м'якших, меншої сили подразників. Після вологих обтирань потрібно витертися сухим рушником. Водні процедури поєднують з ранковою гігієнічною гімнастикою [9].
4.2 Заходи, спрямовані на покращення харчування та обміну речовин
Багато важить для нормальної життєдіяльності в цілому й діяльності органів травлення правильне (раціональне) харчування. Встановлено, що енергетична цінність їжі для осіб, які займаються розумовою працею, не повинна перевищувати 12560 кДж (3000 ккал), а фізичною - 14654-15910 кДж (3500-3800 ккал). Важка фізична праця зумовлює добове витрачання енергії 18841-20935 кДж (4500-5000 ккал), а подеколи 25122 кДж (6000 ккал).
Їжа повинна бути не тільки достатньою за кількістю, а й різноманітною, повноцінною за складом, тобто мати в певних співвідношеннях усі потрібні організмові поживні речовини, до яких належать білки, жири, вуглеводи, вітаміни, мікроелементи.
Завдяки численним дослідженням давно встановлено, що в раціоні здорової людини оптимальне співвідношення білків, жирів та вуглеводів - 1:1:4. Тільки за такої умови цілком перетравлюються й всмоктуються харчові речовини, поповнюючи в клітинах нашого організму запаси амінокислот, поліненасичених жирних кислот, вітамінів, мікро- і макроелементів.
Останнім часом в усьому світі поширилося захоплення всілякими "харчовими культами". Зокрема, дуже популярні вегетаріанські дієти. При цьому різко зменшують, а іноді зовсім виключають споживання м'ясних продуктів. Таке незбалансоване харчування обмежує находження в організм незамінних амінокислот, на які багатий тваринний білок. Ці раціони також не містять вітаміну В12, мають низьку енергетичну цінність. Тому додержання їх протягом тривалого часу може призвести до виникнення серйозних захворювань.
Особливо захоплюються модними дієтами люди, які мають надмірну масу тіла. Замість того, щоб, виконуючи поради лікаря, відрегулювати режим харчування, утримуватися від мучного й солодкого, займатися фізкультурою, вони йдуть легшим шляхом і призначають собі одну з "рятівних дієт" (французьку, рисову, голодування за рекомендаціями різних авторів тощо).
У медицині з лікувальною метою використовують голодування. Та це треба робити обережно й під постійним наглядом лікаря. Безконтрольне голодування призводить до глибоких порушень обміну речовин, окислювально-відновних процесів, до переходу організму на використання власних тканинних запасів. А запасів цих організм має небагато, особливо резервів білка, вітамінів, вуглеводів. Якщо проводити голодування без суворого медичного контролю, можуть виникнути глибокі, іноді майже необоротні порушення обміну речовин, а значить, і захворювання, що важко піддаються лікуванню.
Найраціональніше чотириразове харчування з 4-годин-ним інтервалом між їжею. Загальний об'єм усієї спожитої за день їжі - близько 3 л (3 кг). Спожита в обід їжа повинна становити 40-45%, під час вечері - 20-25% від усього раціону. Решта їжі припадає на два сніданки.
Якщо умови роботи або інші обставини не дають змоги їсти 4 рази на день, можна обмежитися першим ситним сніданком до початку роботи, другим - під час перерви на роботі та обідом після роботи.
Раціональний розподіл продуктів і добір страв протягом дня - одна з найважливіших умов правильного харчування. Вибираючи продукти на сніданок, обід і вечерю, беруть до уваги, які саме з них і скільки потрібні людині залежно од її віку та фаху.
Вранці їжа має бути тривкою, але не надмірною. На перший сніданок рекомендують каші (вівсяну, манну, гречану, рисову та ін.) з молоком і маслом, яєчню натуральну тощо. Не виправдали себе "легкі" сніданки перед роботою - склянка чаю абб кави з шматочком хліба. Наукові дослідження показали, що тоді люди швидко стомлюються, знижується їхня працездатність.
На другий сніданок (через 3-4 год.) краще з'їсти одну страву (сирну запіканку, оладки з моркви, кабачків, овочеве рагу, котлети та ін.), бутерброд, випити чаю або молока, з'їсти яблуко, грушу тощо.
Обід рекомендують з 3 або 4 страв (включаючи закуску). Перша страва неодмінно має бути рідкою, друга - м'ясною, рибною, овочевою з гарніром і третя - компот, кисіль, сік, фрукти. Щоб поліпшити апетит і травлення, перед їдою рекомендуються салат, шматочок оселедця з цибулею, вінегрет тощо. Обідати краще через деякий час після роботи, коли організм уже відпочив і з'явився апетит.
Якщо перша страва - м'ясний суп, то друга повинна бути легшою - з овочів, крупів або риби, і навпаки, якщо вибирають легшу першу страву, то на друге готують м'ясо чи рибу з гарніром.
Вечеря має бути легкою, за 2-3 год. до сну: салат, фрукти із сиром та сметаною, омлет, овочеві котлети, запіканки з сиру, пудинги, фруктові соки.
Добираючи страви й складаючи раціон, беруть до уваги сезонність. Восени та взимку в денному меню повинні бути гарячі страви - супи м'ясні, рибні, до того ж жирніші й ситніші; улітку та навесні - холодний борщ, холодник, юшка з буряків, фруктово-ягідні супи й легкі овочеві на м'ясному, овочевому, грибному й рибному бульйонах. Обробляючи продукти, треба прагнути зберегти поживні речовини в них. Найпевніший спосіб теплової обробки - варіння. Під час теплової обробки гинуть збудники глистових захворювань, руйнуються або переходять у відвари, вилучаючись з ними, деякі отруйні речовини. Теплова обробка не повинна тривати довше, ніж це потрібно. Якщо продукти довго варяться, вони втрачають багато вітамінів та ароматичних речовин. Смак і запах харчових продуктів також значно змінюються. Тому, як правило, потрібно додержувати таких рекомендацій: їжу краще подавати до столу по змозі одразу ж після приготування і в жодному разі повторно подовгу не розігрівати.
Величезне значення для засвоєння має температура їжі. Для гарячих страв вона не повинна перевищувати 50-60 °С, а для холодних- 9-10 °С. Під час їжі шкідливо читати книжку або газету, а також вирішувати якісь складні й нагальні питання. Не можна хапливо їсти, обпікаючись їжею, ковтати великі шматки, не пережовуючи їх.
Старанне пережовування, подрібнювання їжі певною мірою оберігають слизову оболонку травного апарату від механічних ушкоджень, подряпин і, крім того, сприяють швидкому прониканню соків у глибокі шари харчової маси. Треба постійно стежити за станом зубів та порожнини рота.
Надходячи в порожнину рота, їжа змочується слиною й подрібнюється, що поліпшує контакт з ферментами травних соків. Завдяки змочуванню слиною вона краще проходить через глотку й стравохід. Наявний у слині фермент амілаза розщеплює крохмаль до глюкози [7, 18].
Подрібнена їжа надходить у шлунок, де на неї діє шлунковий сік. Він має в своєму складі ферменти й хлористоводневу кислоту, яка сприяє активності ферментів, а також набряканню й розпушуванню білкових речовин. Під впливом ферменту пепсину на білки здійснюється перша стадія перетравлювання їжі, потім маса з шлунка надходить у дванадцятипалу кишку. У кишках під впливом ферментів, що виробляються організмом, білки розщеплюються на амінокислоти, а жири - на жирні кислоти та гліцерин. Отже, їжа перетворюється на порівняно прості сполуки, що всмоктуються в кров у тонкій кишці й використовуються в процесі обміну речовин. Такий обмін відбувається з поглинанням або виділенням теплової енергії. Якщо кількість їжі за енергетичною цінністю відповідає енергетичним потребам організму, вивільнювана енергія використовується одразу, проміжні продукти не нагромаджуються. Рештки неперетравленої їжі надходять у товсту кишку, де відбувається всмоктування води й формування калових мас.
Отже, травлення - це складний процес, що потребує безперервної роботи всього організму.
Запобігання багатьом захворюванням, зокрема й виразковій хворобі, визначається значною мірою правильним режимом дня, який складають з урахуванням характеру виконуваної роботи й побутових умов.
Суворе додержання звичного режиму дня сприяє виробленню багатьох умовних рефлексів, що готують організм до певної діяльності впродовж доби. Безладний спосіб життя призводить до руйнування сформованих умовних рефлексів.
Отже, здоров'я кожного багато в чому залежить від нього самого. Тому прикро, що й тепер є люди, які через власну безвідповідальність свідомо руйнують своє здоров'я нерозважливою поведінкою, неправильним харчуванням, шкідливими звичками (куріння, вживання алкоголю, наркотиків, токсичних речовин та ін.), малорухливим способом життя. А здоров'я - не тільки особиста справа кожного, це - багатство колективу, де людина працює, добро всього народу й держави. Хвороба кожного з нас - гальмо, що перешкоджає швидшому поступові суспільства.
Природа наділила людину здоров'ям, тілесною красою. Треба вміти берегти їх, розвивати все те цінне, що успадковано від батьків, і набувати нове. Якими ми будемо, значною мірою залежить від нас самих. Зростання відповідальності кожного за своє здоров'я - це вимога часу.
Проте часто люди не дбають про своє здоров'я, не дотримуються рекомендацій медичних працівників і звертаються до лікаря лише тоді, коли виникли очевидні ознаки виразкової хвороби.
Тому до завдань медичних працівників належить пропаганда серед населення бережливого ставлення кожного до свого здоров'я, правильної організації праці й відпочинку, правильного харчування, занять фізичною культурою, загартовування організму, зміцнення нервової системи, доброзичливого ставлення до співробітників у колективі й до своїх близьких тощо. Усе це допоможе запобігти виразковій хворобі.
Схильність виразкової хвороби до рецидивуючого перебігу, виникнення ускладнень потребують розроблення комплексу заходів щодо вторинної профілактики її [13].
Запобігання рецидивам виразкової хвороби - це рання діагностика й активне профілактичне лікування, що перешкоджає переходові гострого перебігу хвороби в хронічний, функціональної стадії захворювання - в органічну, лікування, яке не допускає ускладнень.
Багатоетапне (у стаціонарі, поліклініці, санаторії) лікування виразкової хвороби пов'язане з тим, що після лікування у стаціонарі ще довгий час зберігаються зміни як у травній, так і в нервовій системі. У зв'язку зі стійкістю змін, що розвинулися в організмі хворого на виразкову хворобу, реабілітаційні (відновлювальні) заходи застосовують відповідно до лікування.
Рання діагностика виразкової хвороби визначається чітким проведенням щорічної диспансеризації всього населення з урахуванням факторів ризику (спадкового фактора, стресових ситуацій, нераціонального харчування, шкідливих звичок, функціональних порушень в органах травлення та ін.).
Якість відновного лікування визначається строками початку лікування, науковим підходом до вибору лікувальних засобів, наполегливим здійсненням профілактичних заходів.
У нашій країні розроблено й впроваджено в практику лікувальних закладів комплекс заходів з тривалого лікування хворих на виразкову хворобу на різних етапах. Таке лікування називають реабілітаційно-етапним. Воно передбачає широкий комплекс лікувально-профілактичних заходів, розрахованих на кілька років і спрямованих на цілковите вилікування хворого й профілактику ускладнень виразкової хвороби. У разі загострення виразкової хвороби або виявленої патології хворі неодмінно проходять курс лікування в умовах стаціонару. Це перший етап лікування. Після того як хворого виписано зі стаціонару, він повинен далі лікуватися під постійним наглядом дільничного лікаря й гастроентеролога. При лікарнях і поліклініках відкривається дедалі більше реабілітаційних відділень, де хворі проходять другий етап лікування; третій - передбачає диспансерний нагляд і лікування в умовах поліклінічних відділень, а четвертий - санаторно-курортне лікування.
Цілковите вилікування можливе лише тоді, коли хворий точно виконує рекомендації лікаря.
Профілактичне лікування хворих на виразкову хворобу буває тривале й переривчасте. Суть тривалого методу полягає в безперервному 2-річному лікуванні хворих на виразкову хворобу. Саме впродовж такого часу після рецидиву хвороби зберігаються стійкі зміни в травній системі й розлади нервової регуляції. Цей метод лікування показаний усім хворим на виразкову хворобу.
Методика тривалого профілактичного лікування хворих на виразкову хворобу виключає безконтрольне використання лікарських препаратів. Основну увагу приділяють зміцненню нервової системи хворого, лікувальному харчуванню, фізіотерапії, лікувальній фізкультурі, санаторно-курортному лікуванню.
Особливе місце в профілактичному лікуванні виразкової хвороби надають лікувальному харчуванню. Основний принцип його полягає у фізіологічній взаємодії між окремими харчовими речовинами з урахуванням потреби організму.
До харчового раціону потрібно вводити жири тваринного (70 %) і рослинного походження. Функція харчового каналу швидко нормалізується під впливом оливкової олії. Вживання в їжу якісно відмінних жирів сприяє швидкому рубцюванню виразки. У лікувальному харчуванні хворих на виразкову хворобу широко використовують молочні продукти.
Принцип лікувального харчування при виразковій хворобі полягає у високій якості їжі й одночасному щадінні шлунка. Противиразкова дієта № 1 передбачає поступове розширення раціону, тренування травної системи. Вона фізіологічна, різноманітна, достатньої енергетичної цінності, багата на вітаміни, мікроелементи, обмежує вживання солі.
Лікувальне харчування призначають строго індивідуально залежно від особливостей перебігу хвороби. Неодмінна умова - часте (5-6 разів на день) харчування.
Перші 2-3 місяці після того, як хворих виписано зі стаціонару, вони повинні дотримуватися дієти № 1. У наступні 5 років рекомендовані профілактичні курси лікувального харчування протягом 1-2 міс. 2 рази на рік, що перешкоджає виникненню рецидивів і ускладнень [14].
Ця дієта (№ 1) містить 100 г білків, 80 г жирів, 450 г вуглеводів і включає такі продукти.
М'ясо (яловиче, теляче, куряче, кроляче), риба у вигляді парових котлет, кнелей, суфле, варена ковбаса, яловичі сосиски, зрідка - нежирна шинка, вимочений оселедець.
Молоко й молочні продукти (молоко незбиране свіже, сухе, згущене, вершки, свіжа некисла сметана, некислий сир). Деякі хворі добре сприймають кисле молоко, ацидофільне молоко, ацидофільно-дріжджові суміші (переважно, коли кислотність нормальна або знижена). Хворим, у яких в період загострення був виражений біль і збереглися залишкові явища "подразненого" шлунка, доцільно випивати на ніч склянку молока. Це сприяє зв'язуванню вільної хлористоводневої кислоти, заспокоює "голодну перистальтику" шлунка. У разі несприймання молоко можна вживати розведеним, невеликими порціями.
Рекомендується вживати несолоне (50-70 г) масло, оливкову або рафіновану соняшникову (30-40 г) олію.
При виразковій хворобі можна з'їдати не більш як 2 яйця на день (некруто зварених, паровий омлет, омлет з 2-3 білків). Не слід уживати сирі яйця, бо вони містять речовину, що подразнює слизову оболонку шлунка.
Рекомендуються супи вегетаріанські з крупів, овочів (крім капусти), молочні супи з вермішеллю, локшиною, макаронами.
Овочі й зелень уживають у вигляді пюре, пудингів, запіканок, каш; солодкі сорти фруктів і ягід, відварені у вигляді пюре, желе, у разі сприймання - компоти, киселі; цукор, мед, варення; некислі соки (овочеві, фруктові, ягідні). Не треба вживати виноградний сік, особливо якщо при цьому виникає печія. У разі поганого сприймання соки слід додавати до каш, киселю або розводити їх перевареною водою.
Серед рекомендованих страв та інгредієнтів слід відзначити наступні.
Соуси (молочний), закуски (сир негострий, тертий).
Пшеничний білий хліб, випечений напередодні, булочки; печиво нездобне, бісквіт, у разі сприймання - чорні сухарі.
Напої - солодкий чай, чай з молоком або вершками. Корисний відвар шипшини. Він багатий на вітаміни й відзначається легкою жовчогінною дією.
Рекомендують супи або відвари з пшеничних висівок, які містять тіамін. Замість відвару з висівок можна пити пивні дріжджі.
Дуже добре діє вітамінний напій - настій шипшини на відварі висівок. Спосіб приготування: 60 г пшеничних висівок заливають окропом, ретельно розмішують, кип'ятять 30 хв, потім настоюють не менш як 4 год. Одержаний відвар, користуючись пресом, віджимають, закладають 15 г подрібнених сухих ягід шипшини, доводять до кипіння (та не кип'ятять), настоюють 4 год., проціджують, в одержаний напій додають 10 г цукру. Пшеничний напій - цінний поживний продукт, він містить більше білка й менше вуглеводів, ніж пшеничне борошно, велику кількість тіаміну, нікотинову кислоту та солі магнію.
У разі нічного болю рекомендується випивати склянку молока ввечері та вночі, а якщо він нестерпний,- молочнокислі суміші. З їжі виключають свинину, баранину, гусятину, качатину, круті бульйони, м'ясні супи, овочеві й грибні навари, смажене або в'ялене м'ясо, шинку, солону рибу, копчення, круто зварені яйця, яєчню, збиране молоко, міцний чай, каву, какао, квас, пиво, газовану воду, перець, гірчицю, цибулю, хрін, часник, лавровий лист та ін. Не рекомендуються вироби зі здобного тіста, чорний хліб, здобне печиво, продукти, що містять грубу клітковину.
Недоцільно пити журавлиновий сік. Заборонено алкогольні, дуже гарячі або холодні напої, морозиво.
Орієнтовне меню:
Хліб білий - 300 г, сірий - 100 г, цукор - 30-40 г, вершкове масло - 30-40 г, олія - 30 г.
8.00 - омлет паровий з маслом (або сир зі сметаною, манна каша), чай з молоком (молоко), білий хліб.
11.00 - відвар шипшини (вітамінний напій, соки) або некруто зварене яйце, печене яблуко.
14.00-15.00 - суп-пюре з овочів із молоком (або рисовий суп з овочами), м'ясні парові котлети з кашею, молочний соус, кисіль або сік, молочний крем, білий хліб.
19.00 - відварна риба з картопляним пюре (паровий манний пудинг або парова бабка з локшини), чай з молоком чи відвар шипшини, хліб.
22.00 - склянка молока з булочкою або сухим печивом [14].
Велике значення має правильна кулінарна обробка харчових продуктів. Слід пам'ятати, що при розморожуванні жирів руйнується 5-10 % ретинолу, при додаванні харчової соди до виробів з борошна - 10-30% тіаміну, при варінні в лужному середовищі тіамін легко руйнується, у кислому середовищі він стійкий. Молоко не можна тримати на осонні, бо воно втрачає 60 % рибофлавіну. Нікотинова кислота не піддається хімічним впливам, але коли варити м'ясо, кількість її значно зменшується. Найбільш нестійка аскорбінова кислота, її руйнує сонячне проміння, вона легко окислюється при наявності кисню, під час відтавання продуктів. Тільки в кислій капусті, вкритій розсолом, аскорбінова кислота зберігається півроку.
Слід уникати споживання великої кількості їжі за 1 раз (не більше як 350-400 г). При кислій відрижці, коли вміст шлунка потрапляє в стравохід, їжу приймають що 2 год. їсти треба без поспіху, добре пережовуючи їжу. Якщо відчувається втома, слід трохи відпочити перед їдою. Рекомендується відпочивати протягом 15 хв після їжі. Тим, хто працює, доцільно брати з собою на роботу в термосі тепле молоко, слабкий чай з молоком, відвар шипшини, вітамінний напій.
Якщо немає скарг, у період стійкої ремісії застосовують так званий зигзаг навантаження. У цей час можна на короткий період призначити м'ясні супи й капусняк, смажені на вершковому маслі котлети (яловичі, курячі, рибні), консервовані фрукти у власному соку, негострий сир, вироби з дріжджового тіста, слабку каву й какао з цукром і вершками.
Тренувальна дієта в період ремісії з включенням хліба з борошна грубого помелу, овочів і фруктів сприяє поліпшенню травлення, цілюще впливає на нервову систему, усуває почуття відрази до їжі, що часто виникає після вживання каш, протертих овочів.
Хворі в стадії стійкої ремісії поступово переходять на звичайне харчування.
Позитивно впливає на процеси гоєння виразки метил-метіонінсульфонію хлорид. Він міститься в овочах, злаках, сирому молоці, яєчному жовтку, а найбільше його у білокачанній капусті.
Сприяють гоєнню виразки вітаміни, які є в соку з білокачанної капусти. Лікування ним показане хворим на виразкову хворобу із зниженою шлунковою секрецією. Свіжий сік по 0,25-0,5 склянки п'ють перед їдою 2-3 рази на день. Кількість соку, якщо сприйнятливість його добра, можна поступово збільшувати до 1 склянки. Курс лікування повинен становити 10-14 днів.
Для лікування виразкової хвороби успішно використовують також сирий картопляний сік, який містить соланін, вуглеводи, лимонну, аскорбінову, молочну кислоти, різні солі. При лікуванні картопляним соком швидко зникає печія, а на 3-4-й день - біль. Він добре впливає в разі ускладнень виразкової хвороби; його вживають, якщо кислотність підвищена.
Спосіб приготування картопляного соку: сиру картоплю миють щіткою, не очищаючи лушпайки, труть на тертушці, віджимають крізь марлю. Свіжий картопляний сік п'ють перед їдою по 0,25-0,5 склянки 2-3 рази на день протягом 14 днів. Якщо сприйнятливість добра, кількість соку можна збільшити до 1 склянки.
Лікувальне харчування при виразковій хворобі повинно бути індивідуальним, причому враховують особливості перебігу хвороби.
Обмеження вживання білків збільшує небезпеку утворення виразки.
У разі, коли крім виразкової хвороби є інші захворювання, потрібна відповідна корекція лікувального харчування. Якщо виразкова хвороба сполучається з хронічним холециститом, особливе значення має ритм споживання їжі; призначають продукти, що мають виражені жовчогінні властивості (при зниженні функції жовчного міхура - круто зварені яйця, оливкова олія), проте обмежують уживання жирів. Якщо виразкова хвороба супроводжується хронічним гепатитом, у дієту включають сир, вівсяну кашу, рис і вітаміни (капустяний і картопляний соки, вітамінний напій та ін.). Особам, які хворіють на ожиріння (часто з супутніми захворюваннями печінки), знижують енергетичну цінність їжі, обмежують жири.
Виразкова хвороба може сполучатися з панкреатитом або функціональними порушеннями підшлункової залози. Отже, цим хворим потрібно обмежити споживання жирів і збільшити кількість білків до 130-140 г на добу.
Якщо виразкова хвороба сполучається з хронічним колітом, що проявляється запором, особливо ефективним є лікування дієтою без механічного щадіння, а також з використанням овочів та фруктів. Така дієта передбачає споживання 50-100 г сирих овочів і фруктів (перед їдою 3- 4 рази на день). Це сприяє тому, що біль у багатьох хворих зникає. Якщо сприйнятливість погана, а також на початку курсу лікування кількість сирих овочів та фруктів можна зменшити до 30-50 г на 1 раз. В основному використовують моркву, листя салату, яблука. У деяких випадках до раціону можна додавати свіжу капусту. У разі коліту, що супроводиться проносом, їжа має бути механічно щадною. Доцільно включати кальцинований сир (100г), кисіль з чорниць.
Хворим на виразкову хворобу, сполучену з атеросклерозом, корисно включати в дієту сир, вівсяну кашу, олію, зелень, капустяний сік.
Енергетична цінність їжі повинна відповідати професії хворого, витрачанню енергії.
У деяких лікувально-профілактичних закладах успішно використовують з лікувальною метою пропіоново-ацидофільне молоко, багате на вітаміни групи В, аскорбінову кислоту, вільні амінокислоти, ферменти. Його призначають по 1 склянці на день (звичайно в полудень) протягом 2-3 тиж. На другому й третьому етапах лікування воно нормалізує функції кишок, усуває дисбактеріоз.
Для профілактичного лікування хворих на виразкову хворобу використовують міські дієтичні їдальні, дієт-точки їдалень на промислових підприємствах. Правильно організоване лікувальне харчування сприяє профілактиці загострення виразкової хвороби, його проводять під наглядом лікаря-дієтолога.
Лікування хворих на виразкову хворобу повинно бути комплексним і індивідуальним. Передусім воно має бути спрямоване на нормалізацію функцій нервової системи й залоз внутрішньої секреції, зниження секреторної і кислототворної функцій шлунка, перетравлювальної активності шлункового соку, а також на підвищення опірності слизової оболонки шлунка.
Під час профілактичних курсів терапії призначають лікарські засоби рослинного походження. Вони діють м'якше порівняно з іншими препаратами.
Ромашка лікарська (використовують квітки, що містять у собі ефірну олію; вона відзначається протизапальною дією, посилює регенераторні процеси, пригнічує алергічні реакції). З квіток ромашки виділяють хамелін, що діє спазмолітично. Ромашка позитивно впливає на перебіг виразкової хвороби, надто коли та сполучена з функціональними порушеннями кишок, метеоризмом.
Шипшина (плоди) містить рутин, філохінони, каротин, аскорбінову, лимонну кислоти та ін. Застосовують як відвар з плодів: 1 столову ложку подрібнених плодів заливають 1 склянкою окропу, кип'ятять 10 хв в емальованому посуді із закритою накривкою, настоюють протягом 1 доби, проціджують. Рекомендують також препарати з плодів шипшини: сироп, таблетки, холосас, вітамінний чай.
Безсмертник польовий (квітки) має жовчогінну, протизапальну дію. Використовують також сухий екстракт безсмертника (по 1 г 3 рази на день за 30 хв до їжі) і фламін у таблетках. Безсмертник впливає на кислотність вмісту шлунка й внутрішньошлунковий тиск. У разі підвищеної кислотності його слід застосовувати одночасно з препаратами, що знижують її.
Крім того, є багато настоїв, відварів та інших засобів профілактичного лікування виразкової хвороби, проте наводити їх детально немає потреби [10].
4.3 Фізичні тренування як засіб профілактичного лікування
Одна із складових частин профілактичного лікування виразкової хвороби - лікувальна фізкультура (ЛФК).Це важливий метод комплексного лікування хворих і ефективний засіб запобігання захворюванню.
Фізичні вправи загартовують організм, позитивно впливають на функціональний стан нервової системи, викликають відчуття бадьорості, поліпшують настрій, підвищують активність, а це особливо важливо при виразковій хворобі. Правильно дібрані гімнастичні вправи впливають на ті чи інші групи м'язів, дихальну, кровоносну системи, на роботу внутрішніх органів (шлунка, печінки, жовчного міхура та ін.).
Нестомливі фізичні вправи й легка фізична робота сприяють процесам травлення. Помірне фізичне навантаження посилює шлункову секрецію, і навпаки, тривала важка фізична праця пригнічує її.
Лікувальна фізкультура при виразковій хворобі нормалізує функції вегетативної нервової системи, зрівноважує нервові процеси, поліпшує обмін речовин і процес сокови-ділення, зміцнює черевний прес, збільшує рухливість діафрагми. Це сприяє вирівнюванню внутрішньочеревного тиску й поліпшенню кровообігу в черевній порожнині, допомагає боротися зі спайковими процесами, зменшує застійні явища в жовчному міхурі й жовчних шляхах, регулює евакуаторну функцію кишок.
Комплекси фізічних вправ при виразковій хворобі добирають строго індивідуально. Є 3 основні режими ЛФК для хворих на виразкову хворобу [8, 12].
Режим № 1 - щадний, застосовують при виразковій хворобі в період затихаючого загострення через 4-5 днів після кровотечі, якщо загальний стан задовільний; через 3-4 міс після операції у зв'язку з виразковою хворобою шлунка й дванадцятипалої кишки. Амплітуда рухів тулуба й ніг при цьому режимі невелика, для рук і поясу верхніх кінцівок - так само обмежена. Вправи поєднують з глибоким і повільним діафрагмальним диханням (дихання животом). Акцент робиться на тривалому повному вдиху з невеликою затримкою дихання після нього (на рахунок 2-4). Темп вправ плавний, повільний. Недопустимі різкі натужування, біг і підскоки.
Режим № 2 - щадно-тренувальний з малим і середнім фізичним навантаженням для хворих на виразкову хворобу в період ремісії, через 5-6 міс після операції у зв'язку з виразковою хворобою шлунка й дванадцятипалої кишки, якщо самопочуття задовільне й немає ускладнень. Амплітуда рухів для тулуба, нижніх кінцівок - середня, для рук і поясу верхніх кінцівок - не обмежена. Темп виконання вправ середній, а окремих вправ - швидкий. Допустимі підскоки, виключають силові вправи з елементами натужування. Дихання рівномірне, глибоке, грудне й діафраг-мальне з акцентом на повному і тривалому видиху.
Режим № 3 - тренувальний зі значним фізичним навантаженням, призначають при стійкій ремісії виразкової хвороби. Амплітуду руху тулуба й кінцівок не обмежують. Під час виконання вправ у повільному й середньому темпі дихання рівномірне, глибоке, з акцентом на тривалому видиху. Під час виконання вправ у швидкому темпі дихання має бути ритмічним, з коротким вдихом і активним енергійним видихом. Використовують усі види дихання: грудне, діафрагмальне й мішане. Допустимі біг, підскоки й невеликі ривки. Протипоказані елементи натужування й підняття ваги.
Нижче наведено орієнтовний комплекс фізичних вправ для хворих на виразкову хворобу в період ремісії (3-4-й етапи лікування).
Вступна частина (поступове надання навантаження організмові).
1. В. п. - стоячи, руки вздовж тулуба, ноги на ширині плечей. Вправа для рук на рахунок 4-5. Повторити 4-5 разів. Темп середній.
2. В. п. - стоячи. Ходьба на місці (2 хв.). Темп середній.
Основна частина (навантаження досягає максимуму).
1. В. п. - стоячи, руки опущені, ноги на ширині плечей. Нахиляння вперед і в сторони з торканням пальцями колін і наступним згинанням тулуба; 4-5 разів. Темп повільний.
2. В. п. - те саме. Відведення плечей назад. Повторити 4-5 разів. Темп середній.
3. В. п. - лежачи на спині, руки вздовж тулуба, ноги разом. Згинання по черзі ніг з відривом од підлоги; 4-5 разів. Темп повільний.
4. В. п. - те саме. Піднімання по черзі випрямлених ніг; 3-4 рази. Темп середній.
5. В. п. - лежачи на спині, руки вздовж тулуба. Нахиляння зігнутих ніг навперемінно в сторони на рахунок 4; 4-5 разів. Темп повільний.
6. В. п. - лежачи на спині, руки вздовж тулуба, ноги зігнуті. Дихальні вправи з розведенням рук у сторони; 3-4 рази. Темп повільний.
7. В. п. - сидячи на стільці. Вправа на увагу з плесканням в долоні у відповідь; 3-4 рази. Темп повільний.
8. В. п. - те саме. Нахиляння тулуба в сторони; 3-5 разів. Темп повільний.
9. В. п. - напівповороти (повороти) тулуба в сторони; 3-5 разів. Темп повільний.
10. В. п. - стоячи. Ходьба з прискоренням і сповільненням (1,5 хв). Темп середній.
11. В. п. - те саме. Дихальні вправи з розведенням рук у сторони; 3-4 рази. Темп повільний.
12. В. п. - те саме. Повороти праворуч, ліворуч, кругом; 4-5 разів. Темп середній.
13. В. п. - те саме. Колові рухи випрямленими руками; 4-5 разів. Темп повільний.
14. В. п. - те саме. Згинання і розгинання рук у ліктьових суглобах; 4-5 разів. Темп повільний.
Заключна частина (зменшення навантаження).
1. В. п. - сидячи на стільці, кисті на стегнах. Піднімання навперемінно п'яток і носків; 4-5 разів. Темп повільний.
2. В. п. - те саме. Обертальні рухи руками; 3-4 рази. Темп повільний.
3. В. п. - те саме. Дихальні вправи; 3-4 рази. Темп повільний.
При цьому у будь-якому положенні (стоячи, лежачи, сидячи) через кожні 2-5 вправ рекомендується переходити на поглиблене діафрагмальне дихання.
Застосування ЛФК в комплексному лікуванні хворих на виразкову хворобу сприяє поліпшенню віддалених результатів, зменшує кількість рецидивів захворювання. Позитивна дія фізичних вправ на перебіг виразкової хвороби пов'язана також з поліпшенням роботи серцево-судинної системи.
Крім лікувальної фізкультури хворим на виразкову хворобу в період ремісії рекомендована ранкова гігієнічна гімнастика.
Наведемо орієнтовний комплекс ранкової гігієнічної гімнастики (за М. Ф. Гріненком).
1. В. п. - лежачи на спині, права рука на грудях, ліва на животі. Діафрагмальне дихання; 15-20 разів. Темп середній. Дихання глибоке, видих подовжений, з утягуванням живота.
2. В. п. - лежачи на спині, руки вздовж тулуба. Руки підняти й покласти на потилицю - вдих, опустити - видих; 3-4 рази. Дихання повільне, вільне.
3. В. п. - те саме. Вдих, підняти й опустити ноги по черзі - видих; 3-5 разів. Дихання поглиблене, переважає діафрагмальне.
4. В. п. - лежачи на спині, руки вздовж тулуба, ноги зігнуті. "Звалювання" ніг у сторони; 8-12 разів. Дихання довільне.
4. В. п. - лежачи на спині, руки вздовж тулуба. Вдих, підняти і опустити голову - видих; 3-5 разів. Дихання поглиблене, переважає діафрагмальне.
6. В. п. - те саме. Вдих, зробити 2-3 рухи зігнутими ногами ("велосипед") по черзі - видих; 3-4 рази. Дихання вільне.
7. В. п. - лежачи на спині, руки вздовж тулуба, ноги зігнуті. Вдих, підняти таз, утягуючи живіт (тримати до рахунку 2), опустити - видих; 3-4 рази. Дихання поглиблене, з паузами розслаблення.
8. В. п. - лежачи на спині, руки вздовж тулуба. По черзі згинати й розгинати руки в ліктьових, ноги - в гомілковостопних суглобах (імітація ходьби); 4-6 разів. Дихання довільне.
9. В. п. - лежачи на спині, права рука на грудях, ліва - на животі. Глибоке діафрагмальне дихання; 15-20 разів. Темп повільний.
При виразковій хворобі рекомендують виконувати діафрагмальне дихання, дихальні вправи лежачи, вправи на розслаблення м'язів рук і ніг. Доцільні прогулянки, не-стомливі спортивні ігри (індивідуально). Фізичне навантаження потрібно збільшувати поступово. Дихальні вправи сприяють розвиткові процесів гальмування в корі великого мозку, посиленню перистальтики кишок, зняттю спазмів органів черевної порожнини, поліпшенню кровообігу. Виконують їх лежачи на спині із заплющеними очима, водночас розслаблюють м'язи, під коліна підкладають валик. При звичайній глибині дихання рекомендується вести по-думки рахунок на вдих (1 або 1-2) і видих (1-2 або 1-2-3). Як правило, через 5-15 хв. настає стан дрімоти. Тривалість занять 20-40 хв (краще проводити їх увечері перед сном). Вправи на розслаблення м'язів рук і ніг сприяють зняттю підвищеного тонусу й спазму шлунка.
Усім хворим на виразкову хворобу (крім тих, кому тимчасово призначений постільний режим) рекомендована лікувальна дозована ходьба.
Дозування лікувальної ходьби збільшують поступово, тому потрібно добирати маршрути різної тривалості й складності. Використовують 3 варіанти: № 1 - щадний, від 800 до 1500 м, рівною місцевістю або з невеликим підйомом в гору (кут підйому не повинен перевищувати 10°); № 2 - тонізуючий, від 1200 до 3000 м, рівною місцевістю або з 1-2 підйомами в гору (кут підйому до 15°); № 3 - тренувальний, від 2000 до 5000 м рівною місцевістю або з 2-3 підйомами в гору (кут підйому до 25°).
Потрібно навчитися ритму дихання під час лікувальної ходьби рівною місцевістю й підйому в гору, вибрати швидкість ходьби відповідно до особливостей організму, ходити по маршруту з поступовим навантаженням - спочатку за щадним, потім за тонізуючим і лише згодом переходити до тренувального маршруту.
Під час ходьби рівною, місцевістю потрібно додержувати такого ритму дихання: вдих носом на 2-4 кроки, видих через ніс або рот, складений трубочкою, на 3-4 або 6 кроків. Підіймаючись в гору, увагу зосереджують на видиху через рот. його виконують активно, імітуючи звукосполучення "п-ф", або "ф-о".
Темп ходьби збільшують поступово: 50-70 кроків на 1 хв в перші дні лікування: 70-80 - після засвоєння дихання; 90-100 кроків на 1 хв, якщо самопочуття добре; 110-120 - якщо самопочуття відмінне. Під час підйому в гору швидкість ходьби не повинна перевищувати 50- 70 кроків на 1 хв.
Відпочиваючи на маршруті, треба дихати спокійно, глибоко, через ніс, з акцентом на довгому і повному видиху. Паузи для відпочинку - від 2 до 10 хв.
Перед початком маршруту слід відпочити сидячи 5- 10 хв. Одяг має бути легкий, щоб він не обмежував рухів. Розмови під час лікувальної ходьби недопустимі. Темп ходьби індивідуальний для кожної людини, але має бути швидший від звичайного й не порушувати ритму дихання. Найкращий час для лікувальної ходьби влітку - ранкові й вечірні години, узимку - середина дня. Якщо після лікувальної ходьби виникають відчуття втоми, ваготи в голові або неприємні відчуття в ділянці серця, печінки та інших органів черевної порожнини, треба припинити її або зменшити дозування й звернутися за порадою до лікаря.
Основну роль у комплексі лікувальної фізкультури в період ремісії виразкової хвороби відіграють ігри. Вони поліпшують координацію, швидкість реакції, психофізичний стан хворого, відвертають його увагу від хвороби, підвищують ефективність лікувальної гімнастики й лікування в цілому.
Один із методів лікувальної фізкультури - самомасаж. Під впливом регулярного самомасажу, поєднаного з гімнастичними вправами й глибоким диханням, значно поліпшуються обмінні процеси, кровообіг, зменшуються й зникають застійні явища в органах черевної порожнини, легенях, венах нижніх кінцівок.
При регулярному самомасажі живота поступово зменшуються жирові відкладення, а в поєднанні з діафрагмальним диханням вирівнюється внутрішньочеревний тиск, зникають здуття живота й запор, зміцнюється черевна стінка, набуває більшої рухливості діафрагма, яка, в свою чергу, справляє виражений "масажуючий" вплив на органи черевної порожнини.
Основні способи й послідовність самомасажу: погладжування, розтирання й розминання, знову погладжування, далі гімнастичний рух масажованої ділянки й дихальна пауза. Такі прийоми під час масажу живота, як постукування й активний рух діафрагмою, застосовують лише тоді, коли немає болю в ділянці печінки або харчового каналу.
Самомасаж живота починають і закінчують діафрагмальним диханням у вихідному положенні лежачи на спині з розведеними на ширину плечей зігнутими ногами.
Хворі, які вперше вирішили зайнятися лікувальною фізкультурою, неодмінно повинні ознайомитися з основними елементами самоконтролю. Потрібно пам'ятати, що такі негативні явища, як м'язовий біль, утома й млявість, іноді легке запаморочення (від незвичного глибокого дихання), цілком закономірні в перші дні занять. Через 4- 6 днів ці відчуття зникають, загальний стан поліпшується, відзначається приплив бадьорості та енергії [6].
Методи самоконтролю загальноприступні й не потребують спеціальних знань і навичок. Перша умова самоконтролю - регулярне стеження за пульсом до і після занять фізкультурою. Зміна частоти пульсу, його ритму, напруження й наповнення свідчить про те, якою мірою переносять фізичні навантаження. Пульс у здорової людини в стані спокою дорівнює 60-80 на 1 хв. Пришвидшений пульс протягом 1-1,5 год після фізичного навантаження свідчить про загальну перевтому організму або порушення діяльності серцево-судинної системи. У цьому разі неодмінно треба звернутися до лікаря.
Важливий показник впливу фізичного навантаження на серцево-судинну й дихальну системи - зміна частоти дихання. Норма для дорослої людини - 16-18 дихань на 1 хв. Дихання потрібно тренувати. Воно повинно бути глибоким. Від повноти видиху залежить глибина вдиху. Швидке прискорення дихання свідчить про легку збудливість організму, фізичне перевантаження або дихальну недостатність. Коли виникає задишка або утруднюється дихання, потрібно тимчасово припинити заняття фізкультурою, а також звернутися за порадою до лікаря. Тим, хто починає займатися лікувальною фізкультурою, не слід дихати надто глибоко. Це може спричинити запаморочення або головний біль.
До елементів самоконтролю належать також вимірювання зросту, маси тіла, життєвої місткості легень, сили рук, спини та черевного пресу, оцінка загального самопочуття, сну, апетиту та ін.
За допомогою певного дозування фізичних навантажень, рухів різного характеру й ритму можна цілеспрямовано вплинути на функції травної системи і всього організму. Лікувальну гімнастику, як і інші види лікування, призначає лікар.
Важлива ланка профілактичного лікування виразкової хвороби - фізіотерапія, що сприятливо впливає на функції органів травлення, поліпшує місцевий кровообіг, зменшує запалення й посилює відновні процеси, сприяє в комплексі з іншими методами лікування гоєнню виразки.
4.4 Інші види профілактичного лікування виразкової хвороби
При виразковій хворобі використовують теплові процедури, електро-, світло-, грязе-, водолікування тощо.
Велике значення має санаторно-курортне лікування. Воно рекомендоване хворим на виразкову хворобу шлунка та дванадцятипалої кишки в період загострення; у разі наявності спайок і зрощень; при порушенні рухової функції шлунка, зумовленому супутнім гастродуоденітом і хронічним холециститом після операції на шлунку. Протипоказане курортне лікування, якщо є схильність до кровотечі, прориву виразки, стенозу воротарної частини.
Особливе місце серед методів лікування на курорті належить мінеральним водам, ваннам, грязелікуванню. При виразковій хворобі використовують маломінералізовані або помірно мінералізовані лужні мінеральні води, що не подразнюють слизової оболонки шлунка й швидко всмоктуються. Приймання мінеральної води при виразковій хворобі нормалізує функції травної системи в цілому (жовчогінна дія, поліпшення функції травного каналу). Деякі мінеральні води сприяють розчиненню й вимиванню надміру слизу, затиханню запального процесу в шлунку.
Для профілактичного лікування можна використовувати мінеральні води, розлиті в пляшки. Лікування мінеральними водами в домашніх умовах проводять тільки за призначенням лікаря. Самолікування мінеральною водою недопустиме. Неправильний вибір і приймання завдають шкоди. Лікування мінеральною водою ефективне тільки в тому разі, якщо хворий додержує дієти, режиму праці й побуту, рекомендованого лікарем.
Крім бальнеологічних курортів для лікування хворих на виразкову хворобу використовують місцеві санаторії, нічні профілакторії. Якщо хворому курортне лікування протипоказане, рекомендований відпочинок у сільській місцевості з додержанням відповідного режиму.
Курортне лікування - важлива ланка в комплексній терапії хворих на виразкову хворобу, особливо якщо лікування проводять кілька років підряд або з однорічними інтервалами. Проте попри всі позитивні якості санаторно-курортного лікування воно не відіграє провідної ролі в тривалому профілактичному лікуванні хворих на виразкову хворобу. Після курортного лікування потрібно ретельно виконувати всі профілактичні заходи.
Отже, запобігання виразковій хворобі та рецидивам її передбачає раціональний ритм життя, раціональне харчування, регулярні заняття лікувальною фізкультурою, правильну організацію відпочинку тощо.
Розділ5. Способи фізичної реабілітації при захворюваннях шлунку
5.1 Клініко-фізіологічне обгрунтування застосування засобів фізичної реабілітації
Лікувальну фізичну культуру при захворюваннях органів травлення застосовують на всіх етапах реабілітації хворих. Лікувальна дія фізичних вправ виявляється у вигляді чотирьох основних механізмів, серед яких на перший план виступає механізм нормалізації функцій та трофічної дії.
Органи травлення знаходяться у складних взаємозв'язках з вищими відділами ЦНС, підкорковими центрами, зоровим, нюховим, смаковим аналізаторами. Тому будь-яке порушення в діяльності кори і підкорки призводить до змін у секреторній, моторній і всмоктуючій функціях травної системи. І навпаки, від хворого шлунка, кишок та інших органів поступають викривлені імпульси в ЦНС, що негативно відбивається на її функціональному стані, взаємовідношеннях між корою і підкоркою, процесах керування травленням, психічному статусі хворих, утворюючи, таким чином, замкнуте коло.
Фізичні вправи сприяють оптимальному збалансуванню процесів збудження і гальмування, нормалізації регулюючої функції ЦНС і поліпшенню діяльності вегетативної нервової системи, що позитивно впливає на функції органів травлення. Основою цих процесів є моторно-вісцеральні рефлекси. Під час виконання фізичних вправ аферентні імпульси, що поступають у кору з працюючих м'язів, змінюють тонус центрів головного мозку, в тому числі і травного. Вони створюють у корі домінантні вогнища збудження, що за законом негативної індукції сприяє затуханню застійного вогнища збудження, приглушенню патологічної імпульсації від хворих органів.
Фізичні вправи змінюють та нормалізують рухову (рис. 1), секреторну (рис. 2; 3) та всмоктуючу функції органів травлення. Ці зрушення можуть мати різноманітний характер, що залежить від інтенсивності і тривалості фізичних навантажень, часу прийому їжі, вихідного функціонального стану органів травлення.
Рис. 1. Електроманометрична гастрограма хворого з гіпокінетичною дискінезією: 1 — до фізичного навантаження; 2 — після субмаксимального фізичного навантаження спостерігається підвищення біопотенціалів шлунка (0.1. Самсон, М.Г. Триняк, 1983)
Рис. 2. Показники інтрагастрального рН у хворого з низькою кислотністю: 1 — до фізичного навантаження; 2 — після мінімального фізичного навантаження спостерігається підвищення кислотоутворення (О.І. Самсон, М.Г. Триняк, 1983)
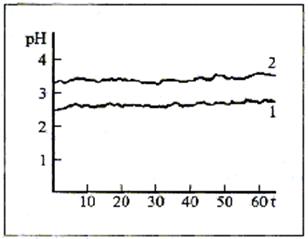
Рис. 3. Показники інтрагастрального рН у хворого з високою кислотністю: 1 — до фізичного навантаження; 2 — після субмаксимального фізичного навантаження спостерігається зниження кислотоутворення (О.І. Самсон, М.Г. Триняк, 1983)
Помірні фізичні навантаження підвищують кислотність шлункового соку, збільшують виділення жовчі, стимулюють всмоктування і перистальтику шлунка та кишок, якщо м'язова робота виконана за 1,5-2 год до чи після приймання їжі. Секреторна функція пригнічується, якщо фізичними вправами займатися безпосередньо перед прийманням їжі або зразу після цього. Пригнічують травлення тривалі фізичні навантаження великої інтенсивності. Вони зменшують виділення шлункового соку, знижують його кислотність та рухову функцію.
Під впливом фізичних вправ активізуються трофічні процеси в органах травлення: поліпшення крово- і лімфообігу, інтенсифікації обмінних процесів сприяє згасанню запальних і прискоренню регенеративних процесів та загоєнню виразки. Збільшення екскурсії діафрагми при виконанні дихальних вправ, скорочення і розслаблення м'язів живота періодично змінюють внутрішньочеревний тиск, масажують внутрішні органи, підсилюють гемодинаміку і ліквідують застійні явища у черевній порожнині. Одночасно активізується моторно-евакуаторна функція кишок, відбувається скорочення жовчного міхура і його випорожнення.
Доведено, що довільне м'язове розслаблення при виразковій хворобі, хронічному холециститі зменшує спазм м'язів шлунка і сфінктерів жовчовивідних протоків. Виконання комплексу спеціальних вправ перед дуоденальним зондуванням (рис. 4) збільшує в 1,5-2 рази кількість міхурової і печінкової жовчі, скорочуючи тривалість цієї доволі неприємної процедури. Склад такої жовчі свідчить про ослаблення концентраційної функції жовчного міхура і застою жовчі у ньому.
Фізичні вправи здатні нормалізувати положення внутрішньочеревних органів у разі їх опущення. Застосовуючи спеціальні вправи, що спрямовані на зміцнення м'язів живота, підвищення тонусу м'язів порожнистих органів, можна досягти місця, що їм анатомічне притаманно.
Лікувальний масаж застосовують на всіх етапах реабілітації хворих. Лікувальна дія його проявляється трьома основними механізмами, серед яких основним є нервово-рефлекторний.
Масаж врівноважує основні нервові процеси в ЦНС, поліпшує нервово-гуморальну регуляцію травних процесів, покращує і нормалізує порушену хворобою функцію вегетативної нервової системи, діє знеболююче, заспокійливо, позитивно відбивається на нервово-психічному стані хворого. Він рефлекторно впливає на секреторну функцію органів травлення, змінює тонус м'язів порожнистих органів. Залежно від застосованих прийомів масаж може підсилювати або послаблювати перистальтику шлунка та кишок, діяти спазмолітично або стимулююче і таким чином сприяти нормалізації видільної, рухової та евакуаторної функцій. Отож масаж необхідно використовувати при хронічних колітах, що супроводжуються спастичним і атонічним запором, порушеннях рухової функції шлунка і кишок, при хронічних захворюваннях печінки і жовчних шляхів.
Масаж активізує крово- і лімфообіг у черевній порожнині, покращує мікроциркуляцію, обмінні і трофічні процеси в стінці шлунка і кишок, що зменшує запалення і позитивно впливає на процес загоєння виразок. Він ліквідує застійні явища у печінці і черевній порожнині, поліпшує приплив крові до серця, що забезпечує ефективну його діяльність.
Лікувальний масаж призначають у лікарняний і післялікарняний періоди реабілітації у вигляді сегментарно-рефлекторного, точкового і класичного масажу.
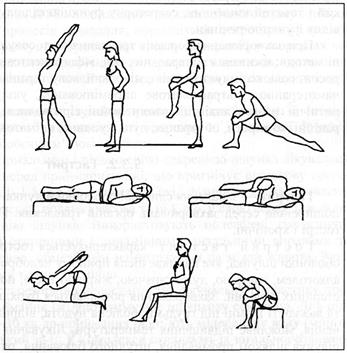
Рис. 4. Орієнтовний комплекс фізичних вправ перед дуоденальним зондуванням (за О.П. Івановим, О. М. Потьомкіним)
Фізіотерапію застосовують у лікарняний і післялікарняний періоди реабілітації. Основними механізмами лікувальної дії при захворюваннях органів травлення є нервово-рефлекторний і гуморальний.
Фізіотерапевтичні методи нормалізують функціональний стан ЦНС, вирівнюють діяльність вегетативної нервової системи і травлення; діють протизапально, знеболююче, антиспазматично і підвищують неспецифічну резистентність та імунологічні властивості організму.
Фізіотерапевтичні процедури, що викликають активну гіперемію та пов'язані з нею активізацію мікроциркуляції, обмінних і трофічних процесів в органах травної системи, сприяють загасанню загострення захворювання, загоєнню виразки, скорішому одужанню і подовженню ремісії.
Фізичні лікувальні чинники позитивно діють на секреторну, моторно-евакуаторну і всмоктувальну функції шлунка, перистальтику шлунково-кишкового тракту. Вони поліпшують дренажну функцію жовчного міхура і жовчних шляхів, зменшують застій жовчі, що запобігає утворенню каміння.
Вживання мінеральних вод нормалізує функцію слизових оболонок органів травної системи. Залежно від фізико-хімічного складу, характеру захворювання, стану секреторної, моторно-евакуаторної функції шлунка, часу прийняття їжі мінеральні води можуть підвищувати секрецію і кислотність шлункового соку або гальмувати їх. Так, для стимуляції секреторної діяльності, зменшення швидкості евакуації шлункового вмісту воду п'ють за 10-15 хв до їди, а при підвищеній секреції і кислотності шлункового соку — за 1,5 год. Проходячи далі травним шляхом мінеральна вода позитивно впливає на тонкий і товстий кишечник, секреторну функцію підшлункової залози, жовчовивідну функцію печінки.
При захворюваннях органів травлення застосовують такі фізіотерапевтичні методи: вживання мінеральних вод, медикаментозний електрофорез, електросон, солюкс, індуктотермію, мікрохвильову терапію, магнітотерапію, діадинамотерапію, ультрафіолетове опромінювання, ультразвук, парафіно-озокеритні чи грязьові аплікації, ванни хвойні, сірководневі, радонові, перлинні, вібраційні, компреси, обтирання, душ, купання, кліматолікування.
5.2. Фізична реабілітація при гастриті
Гастрит — запалення слизової оболонки шлунка. Ця патологія є найбільш поширеною серед захворювань органів травлення. Гастрити поділяються на гострі і хронічні.
Гострий гастрит характеризується гострим запаленням слизової оболонки шлунка, яке виникає після прийому недоброякісної їжі, зловживання алкоголем, гострою, дуже гарячою, жирною їжею, потраплення в шлунок нестерпних речовин. Захворювання розвивається бурхливо: з'являються відчуття важкості в ямці під грудьми, болісна нудота, відрижка, блювота, запаморочення, можливе підвищення температури. Лікування зводиться до очищення шлунка шляхом промивання, штучного блювання, очищувальної клізми, введення абсорбуючих речовин і ліків, голодної дієти. ЛФК при гострих гастритах не застосовують.
Хронічний гастрит характеризується не тільки запаленням, а й дистрофічними змінами слизової оболонки шлунка, його функцій. Він виникає внаслідок порушень режиму харчування, якості і складу їжі, постійного зловживання алкоголем, гострими приправами, безконтрольного прийому медикаментів, паління. До хронічного гастриту можуть призвести захворювання печінки, підшлункової залози, хронічні запальні процеси, інфекції, часті стреси, порушення регулюючої функції нервової і ендокринної систем.
Розрізняють хронічні гастрити із секреторною недостатністю (гіпоацидний гастрит), нормальною (нормоацидний гастрит) та підвищеною секрецією (гіперацидний гастрит). Хворі з першим видом гастриту скаржаться на зниження апетиту, відчуття важкості в ділянках шлунка, відрижку, нудоту. При нормоацидному та гіперацидному гастритах на перший план виступає печія, відрижка, блювота, біль під грудьми, що пов'язане з прийомом їжі. Захворювання перебігає за фазами загострення, підгострого перебігу та ремісії.
Лікування хворих проводять комплексно, диференційовано, залежно від секреторної діяльності шлунка. Призначають медикаменти, дієтотерапію, вживання мінеральної води, а також засоби фізичної реабілітації, що застосовують у лікарняний і післялікарняний періоди реабілітації.
У лікарняний період реабілітації застосовують ЛФК, лікувальний масаж, фізіотерапію.
Лікувальну фізичну культуру призначають у період стихання процесу загострення. Вона протипоказана при сильному болю, багаторазовому блюванні. Завдання ЛФК: поліпшення психоемоційного стану і нейрогуморальної регуляції процесів травлення; нормалізація секреторної і моторної функції травного тракту; стимулювання крово- і лімфообігу в органах черевної порожнини, підсилення трофічних і репаративних процесів, зменшення запальних явищ; покращання функції дихання; зміцнення м'язів живота і промежини.
ЛФК під час стаціонарного лікування проводять у два періоди, її методика основується на фізіологічній залежності секреторної і моторної функцій шлунка від характеру і обсягу м'язової роботи.
При гастритах з нормальною і підвищеною секрецією шлунка лікувальну гімнастику проводять перед прийманням їжі, що пригнічує шлункову секре-цію.З цією ж метою за 1-1,5 год до приймання їжі і фізичних вправ вживають мінеральну воду (лужанська, поляна квасова та ін.), що, у свою чергу, теж гальмує секреторну функцію шлунка. Використовують полегшені гімнастичні вправи у поєднанні зі статичними і динамічними дихальними вправами та вправами на розслаблення, обмежуючи навантаження на м'язи живота. Рухи виконують у повільному темпі, ритмічно.
При гастритах із секреторною недостатністю лікувальну гімнастику проводять за 2 год до приймання їжі, що стимулює шлункову секрецію. Для підвищення ефекту за 20-30 хв до приймання їжі п'ють мінеральну воду (миргородська, нарзан кримський та ін.). Комплекси складають із загальнорозвиваючих вправ з невеликою кількістю повторень і обмеженою амплітудою рухів. Спеціальні вправи для м'язів живота виконуються обережно.
І період відповідає гострій та підгострій фазам захворювання. Хворому призначають напівпостільний режим. Застосовують ранкову гігієнічну і лікувальну гімнастику, лікувальну ходьбу. Тривалість занять лікувальною гімнастикою 10—20 хв, загальне навантаження невелике.
II період збігається з покращанням загального стану хворого, поступовим одужанням, переходом на вільний руховий режим, нарощенням навантажень, застосуванням спортивно-прикладних вправ. У комплексах лікувальної гімнастики зберігається кількість дихальних вправ і вправ на розслаблення, збільшуються спеціальні, загальнорозвиваючі з предметами, за рахунок чого заняття тривають 20-25 хв. У цьому періоді у хворих на гастрит з підвищеною секрецією навантаження на м'язи живота залишаються обмеженими.
Лікувальний масаж призначають у ті самі строки, що й ЛФК для нормалізації діяльності ЦНС і вегетативної нервової системи, поліпшення крово- і лімфообігу та обмінних процесів у шлунка, нормалізації його секреторної і моторної функцій. Застосовують сегментарно-рефлекторний, класичний і апаратний масаж. Масажують паравертебральні зони середньогрудних D9 — D5 і середньошийних С5 — С4 спинномозкових сегментів, рефлексогенні зони спини, шиї і живота; обережно роблять масаж шлунка і м'язів живота. При гастритах з секреторною недостатністю використовують масаж ділянки шлунка електровібратором, який переміщується за годинниковою стрілкою.
Фізіотерапію призначають у фазі загострення і при його затуханні з метою протизапальної та знеболюючої дії, активізації крово- і лімфообігу, нормалізації секреторної і моторної функції шлунка, трофічних процесів в ньому, зменшення збудливості нервової системи при гіперсекреції і підвищення її збудливості при секреторній недостатності. Застосовують солюкс, індуктотермію, мікрохвильову терапію, медикаментозний електрофорез, діадинамотерапію, УФО, парафіно-озокеритні аплікації, зігріваючі компреси, хвойні чи радонові ванни, електросон.
Післялікарняний період реабілітації проводиться в поліклініці, санаторії-профілакторії, санаторії. Застосовують ЛФК, лікувальний масаж, фізіотерапію.
Лікувальну фізичну культуру використовують за III періодом. Завдання ЛФК: нормалізація діяльності ЦНС і нейрогуморальної регуляції процесів травлення; підтримання досягнутого рівня функціонування шлунково-кишкового тракту; попередження загострення захворювання та максимальне подовження фази ремісії; зміцнення м'язів живота та промежини; загальне зміцнення організму; адаптація до фізичних навантажень виробничого і побутового характеру. Використовують лікувальну і ранкову гігієнічну гімнастику, прогулянки, теренкур, спортивні і рухливі ігри, плавання, катання на велосипеді, ковзанах, прогулянки на лижах.
В комплекси лікувальної гімнастики включають вправи для всіх м'язових груп, на координацію, вправи з м'ячами, гімнастичними палицями, гантелями вагою до 2 кг, різні види ходьби. Заняття будують і проводять з урахуванням особливостей секреторної функції шлунка, наявності супутніх захворювань, що обмежують фізичну працездатність. Тривалість лікувальної гімнастики 35-40 хв. Заняття рекомендується проводити з музичним супроводом, особливо з особами з секреторною недостатністю шлунка.
Лікувальний масаж застосовують для стимулювання оптимальної діяльності центральної і вегетативної нервової системи, секреторної і моторної функції шлунка, зміцнення м'язів живота, загального зміцнення організму. Використовують ті ж самі види масажу, що й у попередньому періоді реабілітації, однак масаж шлунка та живота проводять більш енергійно. Масаж шлунка розпочинають з колових погладжувань за годинниковою стрілкою, що поступово стають більш глибокими. Далі застосовують розтирання у ділянці лівого підребер'я, безперервну вібрацію шлунка (стрясіння і підштовхування його); ніжну поверхневу безперервну вібрацію ділянки сліпої кишки. При масажі м'язів живота використовують основні прийоми та їх різновиди, роблять стрясіння та струшування живота.
Фізіотерапію застосовують для нормалізації процесів збудження і гальмування в ЦНС і підвищення її регулюючої функції; підвищення при гіпоацидному або зниження при гіперацидному гастриті секреторної функції шлунка; поліпшення крово- і лімфообігу, трофічних процесів в ньому; загартування організму; профілактики загострення захворювання і подовження фази ремісії. Використовують пиття відповідної мінеральної води, електрофорез, індуктотермія, мікрохвильова терапія, діадинамотерапія, ультразвук, грязьові аплікації, УФО, електросон, ванни хвойні, радонові, прісні, вібраційні, душ, обливання, обтирання, кліматолікування.
В період ремісії показано санаторно-курортне лікування на бальнеопиттєвих курортах, якщо немає протипоказань з боку інших органів і систем.
5.3 Фізична реабілітація при виразковій хворобі шлунку і дванадцятипалої кишки
Виразкова хвороба шлунка і дванадцятипалої кишки — хронічне захворювання, що характеризується утворенням виразки на стінці шлунка або дванадцятипалої кишки. У появі і розвитку хвороби провідну роль відіграють порушення центральної і вегетативної нервової систем, що виникають внаслідок постійних нервово-психічних і фізичних перенапружень, негативних емоцій. Не останнє місце займають часті порушення режиму і якості їжі, зловживання алкоголем і тютюном, запальні вогнища у слизовій шлунка і дванадцятипалої кишки.
Основним проявом виразкової хвороби є біль під грудьми. Він виникає одразу після їди при локалізації виразки у шлунка, а при розташуванні дефекту у слизовій дванадцятипалої кишки з'являються пізні болі, "голодні", надще. Хворі скаржаться на печію, відрижку, нудоту, нерідко блювоту, запор, загальну слабкість, погане самопочуття, підвищену дратливість. У більшості пацієнтів виразка супроводжується підвищеною кислотністю. Захворювання може дати важкі ускладнення у вигляді кровотечі з виразки, кровавої блювоти, прободіння виразки шлунка, утворення деформуючих рубців, переродження у злоякісну пухлину. В перебігу виразкової хвороби розрізняють фазу загострення, затухаючого загострення, неповної і повної ремісії, що може тривати від кількох місяців до багатьох років. Для виразкової хвороби характерна сезонність загострення : весна-осінь.
Виразкову хворобу лікують комплексно: призначають медикаменти, дієтотерапію, пиття мінеральної води, засоби фізичної реабілітації, що застосовують у лікарняний і післялікарняний періоди реабілітації.
У лікарняний період реабілітації використовують ЛФК, фізіотерапію.
Лікувальну фізичну культуру призначають після стихання гострих проявів захворювання. Протипоказана ЛФК при значних болях, багаторазовому блюванні, постійній нудоті, кровотечі, підозрі на прободіння виразки. Завдання ЛФК: нормалізація тонусу ЦНС та кортико-вісцеральних взаємовідносин, поліпшення психоемоційного стану; активізації крово- і лімфообігу, обмінних і трофічних процесів в шлунку, дванадцятипалій кишці та інших органах травлення; стимуляція регенеративних процесів і прискорення загоєння виразки; зменшення спазму м'язів шлунка; нормалізація секреторної і моторної функцій шлунка і кишечника; попередження застійних явищ та спайкових процесів у черевній порожнині.
В І період під час постільного режиму застосовують лікувальну гімнастику, що проводиться, переважно, у положенні лежачи на спині. Комплекси складають з дихальних статичних і, у наступному, динамічних вправ, на розслаблення, простих гімнастичних вправ малої інтенсивності. Виключають вправи для м'язів живота і ті, що підвищують внутрішньочеревний тиск і можуть викликати або підсилити біль у животі. Тому рухи ногами виконуються у повільному темпі, повторюються по 4-8 разів. Тривалість лікувальної гімнастики 10—15 хв. Рекомендується самостійно виконувати статичні дихальні вправи і вправи на розслаблення по кілька разів на день.
З призначенням напівпостільного режиму до форм ЛФК додаються ранкова гігієнічна гімнастика, лікувальна ходьба, що поступово доходить до 1 км. Лікувальна гімнастика проводиться у вихідних положеннях лежачи, сидячи, в упорі стоячи на колінах, стоячи. Методика передбачає поступове навантаження на всі м'язи, за виключенням м'язів живота. Не застосовуються також вправи, що можуть призвести до підвищення внутрішньочеревного тиску. Зберігається повільний темп виконання вправ, ритмічні і плавні без ривків рухи. Тривалість занять з лікувальної гімнастики збільшується до 20 хв.
У II період під час вільного режиму разом з подальшим ускладненням гімнастичних вправ із зростаючим зусиллям починають застосовувати вправи для живота без натужування, уникаючи підвищення внутрішньочеревного тиску. Тривалість лікувальної гімнастики 20-25 хв. Дистанція лікувальної ходьби збільшується до 2-3 км, рекомендується ходьба по східцях на 4-5 поверхів.
Фізіотерапію призначають з перших днів перебування хворого у лікарні, її завдання: зниження збудливості ЦНС, поліпшення регуляторної функції вегетативної нервової системи; усунення або зменшення болю, рухових та секреторних розладів; активізація крово- і лімфообігу, трофічних і регенеративних процесів у шлунку, стимуляція рубцювання виразки. Застосовують спочатку медикаментозний електрофорез, електросон, солюкс, УВЧ-терапію, ультразвук, а при затуханні процесу загострення — діадинамотерапію, мікрохвильову терапію, магнітотерапію, УФО, парафіно-озокеритні аплікації, ванни хвойні, радонові, циркулярний душ, аероіонотерапію.
Післялікарняний період реабілітації проводять в поліклініці або санаторії. Застосовують ЛФК, лікувальний масаж, фізіотерапію, працетерапію.
Лікувальну фізичну культуру використовують за III періодом. Завдання ЛФК: стабілізація нормальної діяльності ЦНС та вегетативної нервової системи; підтримання досягнутого рівня моторної і секреторної діяльності шлунка, дванадцятипалої кишки та інших відділів шлунково-кишкового тракту; зміцнення м'язів живота та промежини, адаптація до фізичних навантажень виробничого і побутового характеру; загальне зміцнення організму, попередження загострень та максимальне подовження фази ремісії. Використовують лікувальну і ранкову гігієнічну гімнастику, теренкур, прогулянки, плавання, катання на велосипеді, ковзанах, прогулянки на лижах, спортивні ігри.
Комплекси лікувальної гімнастики складають з вправ для всіх м'язових груп, з предметами, з невеликими обтяженнями, на координацію. Рухи виконують у повільному і середньому темпі, з повною амплітудою. Дозволяються вправи для живота з підвищенням внутрішньочеревного тиску в чергуванні з дихальними і наступним розслабленням. Тривалість заняття 30-40хв.
Лікувальний масаж призначають для зменшення збудливості ЦНС, поліпшення функції вегетативної нервової системи, нормалізації моторної і секреторної діяльності шлунка та інших відділів шлунково-кишкового тракту; зміцнення м'язів живота, загального зміцнення організму. Застосовують сегментарно-рефлекторний і класичний масаж. Діють на паравертебральні зони середньогрудний D9 — D5 , нижньо- та середньошийні С7 — С3 спинномозкові сегменти. При цьому у хворих на виразкову хворобу шлунка масажують названі зони тільки зліва, а дванадцятипалої кишки — з обох боків. Масажують ділянку комірцевої зони О2 — С4 , живіт. Роблять поверхневі погладжування справа наліво навколо пупка, ніжні розтирання підреберної ділянки, розминання черевної стінки. Використовують ніжні стрясіння малої амплітуди ділянки шлунка, вібраційні погладжування її і товстої кишки, яку масажують по ходу годинникової стрілки: спочатку висхідну її частину, далі горизонтальну і потім низхідну і т.д. Закінчується масаж живота коловими площинними погладжуваннями.
Фізіотерапію застосовують для підтримання нормальної діяльності ЦНС і вегетативної нервової системи; підвищення неспецифічної опірності і загального зміцнення організму; стимуляції обмінних і трофічних процесів, нормалізації секреторної і моторної функцій травної системи; попередження супутніх запальних процесів та загострень виразкової хвороби, подовження фази ремісії. Призначають медикаментозний електрофорез, магнітотерапію, грязелікування, ванни хвойні, радонові, перлинні; укутування вологі, загальні; кліматолікування; показане пиття мінеральної води (слов'янська, смирновська, нафтуся та ін.).
Працетерапію застосовують для підвищення психоемоційного тонусу пацієнта, повернення впевненості у свої сили, відновлення і підтримання його працездатності. Рекомендуються роботи на свіжому повітрі, в садку, на городі.
Хворим для закріплення результатів лікування і з метою попередження рецидивів виразкової хвороби рекомендують періодично оздоровлюватися у гастроентерологічних реабілітаційних лікарнях та бальнеопиттєвих курортах. Серед останніх найбільш популярні в Україні "Поляна", "Квітка полонини", "Сонячне Закарпаття", "Шиян" (Закарпатська обл.), Моршин (Львівська обл.), Березівські мінеральні води, Рай-Оленівка (Харківська обл.), "Восход"(Крим-ська обл.), санаторій їм. О. М. Горького (Одеса) та ін.
Висновки
Кожний хворий повинен пам'ятати, що виразкова хвороба - хронічне захворювання, схильне до спонтанних рецидивів. Головний етап лікування починається тільки після того, як хворого виписано зі стаціонару і саме тоді виникає потреба у застосуванні профілактики захворювання або профілактичного лікування у період ремісії. Успіхи сучасної медицини гарантують цілковите одужання, якщо протягом 2 років дотримуватися відповідного режиму. Для цього слід виконувати танаступні поради.
1. Хоча б тимчасово, не період профілактики слід кинути палити. Вплив нікотину особливо шкідливий для шлунка, і лікувальні заходи неефективні, навіть якщо викурювати лише кілька сигарет на день.
2. Тимчасово категорично відмовитися від вживання спиртних напоїв.
3. Уважно стежити за станом зубів. Перевірятися у стоматолога щонайменше двічі на рік.
4. Ретельно додержуватися режиму харчування, їсти 4 рази на день у точно визначені години. Порушення режиму харчування шкодить при цьому захворюванні.
5. Під час курсу профілактичного лікування (тобто протягом 2 років) звести до мінімуму психічне й фізичне перевантаження. У разі потреби звертатися до лікаря. Досить шкідливою є робота, пов'язана з підійманням важких речей, відрядженнями, нічними змінами. Шкодить тривале перебування в одній позі. Відпочинок не повинен бути надмірно активним, загоряти шкідливо.
6. Потрібно проаналізувати перебіг своєї хвороби й знати, у які місяці загрожує загострення, які воно має причини. Лише тоді можна уникнути чергового загострення захворювання.
7. У разі, якщо загрожує загострення (звичайно навесні та восени), слід уживати (за призначенням лікаря);
а) засоби, що знижують кислотність вмісту шлунка, за 1,5-2 год після їжі;
б) атропін або подібні до нього речовини - перед їжею;
в) ліки, що заспокоюють центральну нервову систему.
Слід пам'ятати, що медикаменти допоможуть тільки тоді, коли лікування буде вчасним. Курс профілактичного лікування рекомендують розпочинати за 2 тижні до передбачуваного небезпечного періоду. Згадані ліки треба приймати неодмінно, якщо немає змоги уникнути підвищеного фізичного й психічного навантаження, у разі гострих інфекційних захворювань, а також тоді, коли необхідно приймати інші, шкідливі для шлунка ліки (анальгін, бутадіон, резерпін тощо).
Якщо період профілактики тривалий, приймання ліків подовжують на 7-10 днів після того, як усунуто дію зазначених шкідливих факторів і хворий більш не скаржиться. Протирецидивний курс триває восени й навесні не менш як 1,8-2 міс.
Під час регулярного лікування, незважаючи на добре самопочуття, медикаменти приймають щодня, не роблячи винятків. Профілактичне лікування треба проходити під обов'язковим контролем лікаря. Самолікування шкідливе й недопустиме.
8. Варто обов'язково проходити диспансерну перевірку, якщо вас викликав лікар. Не намагайтеся виправдатися браком часу Й добрим самопочуттям. Ваша хвороба серйозна, і без допомоги лікаря ви Не зможете вилікуватися. Перевірка в лікаря потрібна і в разі погіршення самопочуття.
Після пролонгування дворічного лікування ви повинні протягом 3 років проходити протирецидивні курси профілактики навесні та восени.
Використана література
1. Абасов И.Т., Радбиль О.С. Язвенная болезнь. – Баку: Азернешр, 1980. – 257 с.
2. Бурчинский Г.И., Кушнир В.Е. Язвенная болезнь. – К.: Здоровье, 1973. – 212 с.
3. Василенко В.Х., Гребнев А.Л. Болезни желудка и двенадцатипёрстной кишки. – М.: Медицина, 1991. – 342 с.
4. Выгоднер Е.Б. Язвенная болезнь желудка и двенадцатипёрстной кишки. Физические факторы в комплексном лечении и профилактикевнутренних и нервных болезней. – М., 1984. – 273 с.
5. Гукасян А.Г. Язвенная болезнь (причины и предупреждение). Изд. 2-е; исп. и доп. – М.: Медицина, 1964. – 75 с.
6. Дегтярёва И.И., Кушнир В.Е. Язвенная болезнь. – К.: Здоровье, 1983. – 287 с.
7. Коновалов И.И. Язвенная болезнь, хронические гастриты и их профилактика. – М.: Знание, 1967. – 48 с.
8. Константинов В. Ю. Лептична виразка шлунка і дванадцятипалої кишки: лікування і профілактика. – К., 2000. – 14 с.
9. Крикштопайтис М.Й. Актуальные аспекты стрессовых гастродуоденальных язв (вопросы патогенеза, диагностики, лечения и профилактики)//Современные аспекты практической гастроэнтерологии. – Рига, 1986. – с. 108-118.
10. Куртянц Б.Н., Шептулин А.А. Язвы желудка. – Кишинёв: Штииница, 1990. – 246 с.
11. Лёвин Г.Л. Язвенная болезнь. - М.: Медицина, 1980. – 184 с.
12. Магомедов. А.Б. Возможности предупреждения и лечения болезней желудка и двенадцатипёрстной кишки. – Махачкала, 1994. – 159 с.
13. Первичная и вторичная профилактика язвенной болезни и хронического гастрита: методические рекомендации/П.Ф. Крышень и др. – Днепропетровск, 1992. – 19 с.
14. Пропедевтика внутренних болезней. Под ред. В.Х. Василенко. – М.: Медицина, 1990. – 527 с.
15. Профилактика общих эрозийи язв пищевода, желудка и двенадцатипёрстной кишки после оперативных вмешательств/В. П. Хохома и др.//Вестник хирургии им. Грекова. 1988. – т. 141, № 12. – с. 10-17.
16. Радбиль О.С., Шпигельман С.Д. Болезни желудка. Уч. пос. – Казань, 1971. – 212 с.
17. Самсон О.І., Гоцуляк О.Ф. Профілактика виразкової хвороби. – К.: Здоров’я, 1990. – 40 с.
18. Самсон Е.И., Гоцуляк О.Ф. Профилактика язвенной болезни. К.: Здоровье, 1986. – 36 с.
19. Справочник по гастроэнтерологии. Под ред. В.Х. Василенко. – М.: Медицина, 1986. – 384 с.
20. Трунин М.А. Профилактика и лечение болезней желудка. – Л.: Знание, 1974. – 35 с.
21. Привес М.Г. “Анатомия человека”, М. “Медицина”, 1985 г.
22. Горбашко А.И. “Острые желудочно-кишечные кровотечения”, М. “Медицина”, 1987 г.
23. “Хирургия”, 1976 г., №6.
24. “Хирургия”, 1974 г., №4.
25. “Клиническая хирургия”, 1983, №4.
26. Хирургические болезни. Учебник. М.И. Кузин, О.С. Шкроб, Н.М. Кузин и др.; Под ред. М.И. Кузина - М.: Медицина, 1995 г.
27. Справочник практического врача / Ю.Е. Вельтищев Ф.И. Комаров, С.М. Навашин и др. Под ред. А.И. Воробьева - М.: Медицина, 1992 г. - В 2 томах. Т.1.
28. Терапия: пер. с англ. доп. // гл. ред. А.Г.Чучалин - М.: Гэотар Медицина, 1997 г.
29. Язвенная болезнь. Руководство для врачей. - М.: Медицина, 1995 г.
30. Гишберг Л.С. Клинические показания к применению лечебной физкультуры при заболеваниях внутренних органов., СМОЛГИЗ, 1948
31. Козырева О.В. Лечебная физкультура при заболеваниях органов пищеварения., М., 1993
32. Мошков В.Н. Лечебная физкультура в клинике внутренних болезней., М.,1952
33. Методическое письмо: Лечебная физкультура при стационарном лечении., М.,1962
34. Яковлева Л.А. Лечебная физкультура при хронических заболеваниях органов брюшной полости., Киев 1968.