| Скачать .docx | Скачать .pdf |
Реферат: Morbius Parkinson Болезнь Паркинсона
Morbius Parkinson
(Болезнь Паркинсона)
Определение:
Болезнь Паркинсона (БП) - хроническое прогрессирующее дегенеративное заболевание центральной нервной системы, клинически проявляющееся нарушением произвольных движений.
БП относится к первичному, или идиопатическому, паркинсонизму. Различают также вторичный паркинсонизм, который может быть обусловлен различными причинами, например энцефалитом, избыточным приемом лекарственных препаратов, атеросклерозом сосудов головного мозга. Понятие "паркинсонизм" применяется к любому синдрому, при котором наблюдаются характерные для БП неврологические нарушения.
Исторические аспекты:
БП впервые описал английский врач Джеймс Паркинсон в 1817 году в своем "Эссе о дрожательном параличе", в котором обобщил результаты наблюдений за шестью пациентами.
Дж. Паркинсон описывал это заболевание как "дрожательный паралич" со следующими характерными проявлениями: "непроизвольные дрожательные движения, ослабление мышечной силы, ограничение активности движений, туловище больного наклонено вперед, ходьба переходит в бег, при этом чувствительность и интеллект больного остаются сохранными".
С тех пор БП была детально изучена, конкретизированы все её симптомы, однако портрет заболевания, составленный Дж. Паркинсоном, остается по-прежнему точным и емким.
Эпидемиология:
В России, по разным данным, насчитывается от 117000 до 338000 больных БП[10]. После деменции, эпилепсии и церебрососудистых заболеваний БП является наиболее частой проблемой пожилых людей, о чем свидетельствует ее распространенность в России (1996 год):
1.8 : 1000 в общей популяции
1.0: 100 в популяции тех, кому за 70
1.0 : 50 в популяции тех, кому за 80
Средний возраст начала БП - 55 лет. В то же время у 10% больных заболевание дебютирует в молодом возрасте, до 40 лет. Заболеваемость паркинсонизмом не зависит от половой и расовой принадлежности, социального положения и места проживания.
Предполагают, что с увеличением среднего возраста населения в ближайшие годы распространенность БП в популяции будет увеличиваться.
На поздних стадиях заболевания качество жизни больных оказывается существенно сниженным. При грубых нарушениях глотания пациенты быстро теряют в весе. В случаях длительной обездвиженности смерть больных обусловлена присоединяющимися дыхательными расстройствами и пролежнями.
Этиология:
Происхождение БП остается до конца не изученным, тем не менее в качестве причины заболевания рассматривается сочетание нескольких факторов:
• старение;
• наследственность;
• некоторые токсины и вещества.
Старение
Тот факт, что некоторые проявления БП возникают и при нормальном старении, заставляет предполагать, что одним из причинных факторов паркинсонизма может быть возрастное снижение количества мозговых нейронов. В действительности каждые 10 лет жизни человек теряет около 8% нейронов. Компенсаторные возможности мозга настолько велики, что симптомы паркинсонизма появляются лишь при потере 80% нейронной массы.
Наследственность
Уже в течение многих лет обсуждается возможность генетической предрасположенности к БП. Генетическая мутация, как предполагают, может быть вызвана воздействием некоторых токсинов в окружающей среде.
Токсины и другие вещества
В 1977 году было описано несколько случаев тяжелого паркинсонизма у молодых наркоманов, принимавших синтетический героин. Этот факт свидетельствует о том, что различные химические вещества могут "запускать" патологический процесс в нейронах головного мозга и вызывать проявления паркинсонизма.
Другие причины БП включают:
- вирусные инфекции, приводящие к постэнцефалитическому паркинсонизму;
- атеросклероз сосудов головного мозга;
- тяжелые и повторные черепно-мозговые травмы.
- Длительный прием некоторых препаратов, блокирующих высвобождение или передачу дофамина (например, нейролептиков, резерпинсо-держащих средств), может также привести к появлению симптомов паркинсонизма, поэтому всегда следует уточнить, какую терапию получал больной до установления диагноза БП.
Течение заболевания:
Как правило, БП имеет медленное течение, так что на ранних стадиях заболевание может не диагностироваться в течение нескольких лет. Для характеристики стадий БП используется ряд шкал, в том числе Оценочная Шкала Хёна и Яра (Hoehn and Yahr Rating Scale) и Унифицированная Оценочная Шкала Болезни Паркинсона (Unified Parkinson's Disease Rating Scale). Некоторые шкалы тестируют уровень дневной активности и адаптации больного (Activity of Daily Living Scale).
Движения
В осознанном контроле за произвольными движениями принимает участие кора лобных долей головного мозга, откуда нервные импульсы передаются в конечности. Роль посредников в передаче импульсов между нейронами и синапсами играют химические нейротрансмиттеры, важнейшим из которых является ацетилхолин. В акте произвольного движения участвует и ПИРАМИДНАЯ СИСТЕМА
Однако важным для целостного процесса движения является контроль не только за произвольными, но и за непроизвольными движениями. Эту функцию выполняет ЭКСТРАПИРАМИДНАЯ СИСТЕМА обеспечивающая плавность движений и возможность прервать начатое действие. Эта система объединяет структуры-базальные ганглии, располагающиеся за пределами продолговатого мозга (отсюда термин "экстрапирамидная система"). Нейротрансмиттер, обеспечивающий бессознательный контроль за движениями, получил название "дофамин". В основе БП лежит дегенерация дофаминергических нейронов - нейронов, вырабатывающих и накапливающих дофамин.
Нарушение функции дофаминергических нейронов приводит к дисбалансу тормозных (дофаминовых) и возбуждающих (ацетилхолиновых) нейротрансмиттеров, что клинически проявляется симптомами БП.
Лечение БП, целью которого является восстановление нарушенного баланса нейротрансмиттеров, может быть направлено либо на повышение уровня дофамина в мозге, либо на снижение уровня ацетилхолина.
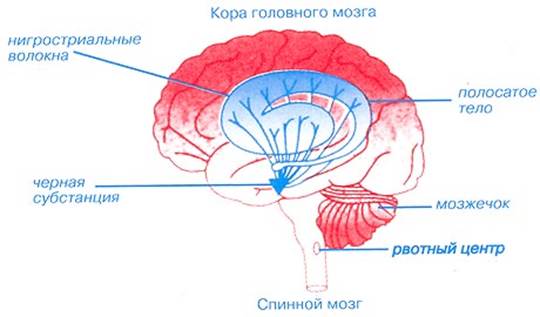
Рис. 1. Базальные ганглии
Анатомия
Базальные ганглии (рис.1) объединяют следующие структуры:
хвостатое ядро, скорлупу (вместе - полосатое тело), бледный шар и черную субстанцию. Базальные ганглии получают импульсацию от лобной коры, ответственной за контроль произвольных движений, и опосредуют обратный непроизвольный контроль за движениями через премоторную кору и таламус.
БП возникает вследствие дегенерации дофаминергических нейронов черной субстанции.
Дофамин вырабатывается и накапливается в пузырьках (везикулах) пресинаптического нейрона и затем под воздействием нервного импульса высвобождается в синаптическую щель. В синаптической щели он связывается с дофаминовыми рецепторами, располагающимися в постсинаптической мембране нейрона, в результате чего обеспечивается дальнейшее прохождение нервного импульса через постсинаптический нейрон.
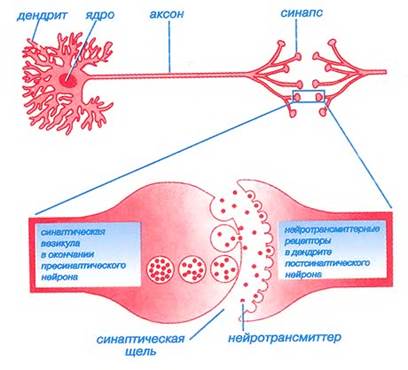
Рис. 2. Схема нейротрансмитгурной передачи
Основные признаки болезни Паркинсона гипокинезия:
- ригидность;
- тремор (дрожание);
- постуральные расстройства.
Гипокинезия(брадикинезия)
проявляется замедлением и уменьшением количества движений. Обычно пациенты описывают брадигипокинезию как ощущение слабости и быстрой утомляемости, в то время как сторонние наблюдатели в первую очередь отмечают значительное обеднение мимики и жестикуляции при общении с больным. Особенно трудно для пациента начало движения, а также координированное выполнение двигательного акта. На более поздних стадиях заболевания пациенты отмечают затруднения при смене положения тела во время сна, который вследствие возникающих болей может нарушаться. При пробуждении таким больным очень трудно встать с постели без чужой помощи.
Гипокинезия наиболее часто проявляется в туловище, конечностях, мышцах лица и глаз.
Ригидность
клинически проявляется повышением мышечного тонуса. При исследовании пассивных движений у пациента ощущается характерное сопротивление в мышцах конечностей, получившее название феномена "зубчатого колеса". Повышенный тонус скелетной мускулатуры обусловливает и характерную сутулую позу пациентов с болезнью Паркинсона (т.н. позу "просителя"). Ригидность может вызывать боль, и в некоторых случаях боль может стать тем первым симптомом, который заставляет пациентов обратиться за медицинской помощью. Именно из-за активных жалоб на боль таким пациентам первоначально может быть поставлен неверный диагноз ревматизма.
Тремор
не обязательно сопутствует паркинсонизму. Он возникает из-за ритмического сокращения мышц-антагонистов с частотой 5 колебаний в минуту и представляет собой тремор покоя. Дрожание более всего заметно в кистях рук, напоминает "скатывание пилюль" или "счет монет" и становится менее выраженным или исчезает при выполнении направленного движения. В отличие от паркинсонического дрожания, эссенциальный или семейный тремор присутствует всегда, не уменьшаясь при движении.
Постуральная неустойчивость
Изменения постуральных рефлексов в настоящее время рассматриваются как одни из основных клинических проявлений болезни Паркинсона наряду с тремором, ригидностью и гипокинезией. Постуральные рефлексы участвуют в регуляции стояния и ходьбы и являются непроизвольными, как и все другие рефлексы. При болезни Паркинсона эти рефлексы нарушены, они либо ослаблены, либо вовсе отсутствуют. Коррекция позы является недостаточной или во-все неэффективна. Нарушение постуральных рефлексов объясняет частые падения больных паркинсонизмом.
Для постановки диагноза БП должны присутствовать как минимум два из четырех названных выше проявлений.
Симптомы и диагностика паркинсонизма:
Диагностика БП полностью базируется на клинических наблюдениях, т.к. при этом заболевании не существует специфических диагностических тестов.
Начало заболевания в раннем возрасте (до 40 лет) нередко затрудняет диагностику, т.к. БП - "привилегия" пожилых людей. На ранней стадии пациенты могут отмечать лишь некоторую тугоподвижность в конечностях, уменьшение гибкости суставов, боль или общие затруднения при ходьбе и активных движениях, поэтому неверная трактовка симптомов в дебюте заболевания не является редкостью.
Вот как выглядит перечень симптомов БП:
* гипокинезия;
* согбенная поза;
* замедленная походка;
* ахейрокинез (уменьшение размахивания руками при ходьбе);
* трудности в поддержании равновесия (постуральная неустойчивость);
* эпизоды "застывания";
* ригидность по типу "зубчатого колеса";
* тремор покоя (тремор "скатывания пилюль");
* микрография;
* редкое мигание;
* гипомимия (маскообразное лицо);
* монотонная речь;
* нарушения глотания;
* слюнотечение;
* нарушение функции мочевого пузыря;
* вегетативные расстройства;
* депрессия.
Помимо перечисленных симптомов, многие больные жалуются на трудности при вставании с постели и при поворотах в постели во время ночного сна, что существенно нарушает не только качество ночного сна, но и, как следствие, полноценность дневного бодрствования.
Далее следует краткое описание не рассмотренных выше проявлений паркинсонизма:
Согбенная поза
Отражает ригидность в мышцах-сгибателях туловища, что проявляется сутулостью при ходьбе.
Замедленная походка
Пациент с БП ходит мелкими шаркающими шажками, которые иногда вынуждают его для поддержания вертикальной позы ускорять шаг и иногда даже переходить на бег (т.н. "пропульсия").
Ахейрокинез
Уменьшение размахивания руками при ходьбе.
"Застывание"
Замешательство в начале движения или перед преодолением препятствия (например, дверного проема). Может проявляться также в письме и речи.
Микрография
Нарушение координации в запястье и кисти порождает мелкий нечеткий почерк.
Редкое мигание
Возникает вследствие гипокинезии в мускулатуре век. Взгляд больного воспринимается как "немигающий".
Монотонная речь
Утрата координации в мышцах, участвующих в артикуляции, приводит к тому, что речь больного становится однообразной, утрачивает акценты и интонации(диспросодия).
Нарушения глотания
Для страдающих БП нехарактерна гиперсаливация, но затруднения глотания мешают больным освобождать полость рта от нормально продуцируемой слюны.
Нарушения мочеиспускания
Наблюдается снижение силы сокращения мочевого пузыря и частые позывы на мочеиспускание (т.н. "нейрогенный мочевой пузырь").
Вегетативные нарушения
Включают частые запоры, вызванные вялой сократительной способностью кишечника, повышенную сальность кожи (жирную себорею), иногда ортостатическую гипотонию.
Депрессия
Примерно у половины пациентов с болезнью Паркинсона (по разным данным от 30 до 90% случаев) отмечаются проявления депрессии. Единого мнения о природе депрессии нет. Есть данные о том, что депрессия является собственно одним из симптомов болезни Паркинсона. Возможно депрессия, напротив, носит реактивный характер и развивается у человека, страдающего тяжелым моторным недугом. Однако депрессия может сохраняться, несмотря на удачную коррекцию моторного дефекта с помощью антипаркинсонических препаратов. В этом случае требуется назначение антидепрессантов.
Лечение:
В настоящее время болезнь Паркинсона остается неизлечимой. Однако существующие методы лечения помогают справиться со значительным числом проявлений этого заболевания.
Медикаментозное лечение требуется не всем больным, а лишь когда симптомы становятся постоянными и мешают нормальной жизнедеятельности. Так как одно и то же лечение может по разному сказываться у разных больных, может потребоваться некоторое время для подбора точной дозировки. И даже после этого симптомы могут не пройти полностью. На ранних стадиях болезни Паркинсона врачи часто назначают один или комбинацию менее «мощных» препаратов – таких как антихолинергетики или амантадин, оставляя более действенные препараты, такие как леводопа, на период большего проявления симптомов заболевания.
Леводопа не самый совершенный препарат для лечения болезни Паркинсона. В арсенале врачей имеются и другие препараты лечения определенных симптомов болезни или применяющиеся на определенных стадиях заболевания.
Бромокриптин, перголид, прамипексол и ропинирол. Действие этих четырех препаратов заключается в том, что они имитируют действие допамина. Обычно они назначаются отдельно либо в сочетании с леводопой. Их можно использовать на ранних стадиях или на поздних для продления действия леводопы. Эти препараты менее эффективны по сравнению с леводопой в отношении брадикинезии и ригидности. К побочным эффектам этих препаратов относятся паранойя, галлюцинации, помутнения сознания, дискинезии, ночные кошмары, а также тошнота и рвота. Селегилин. Исследования показали, что данный препарат сокращает необходимость в леводопе на девять месяцев. При сочетании с леводопой он способствует снижению дозы и продлению ее действия. Принцип действия этого препарата заключается в том, что он блокирует действие особого фермента, разрушающего допамин в клетках мозга, что способствует задержке натурального допамина в клетках мозга а также допамина, образованного из леводопы. Побочными эффектами селегилина являются тошнота, понижение кровяного давления и бессонница.
Антихолинергетики. До открытия леводопы эта группа препаратов была основой лечения болезни Паркинсона. Эффективность их ограничена, однако они помогают эффективно бороться с такими симптомами, как ригидность и тремор. Действие этих препаратов связано с тем, что они блокируют такое химическое вещество, имеющееся в нервных клетках, как ацетилхолин. Это вещество относится к так называемым нейромедиаторам – веществам, через которые передается нервный сигнал от одной нервной клетки к другой. При снижении в клетках допамина действие ацетилхолина становится более выраженным. Улучшение после применения антихолинергетиков наблюдается лишь у половины больных на короткое время. Но хотя эта группа препаратов не так эффективна, как леводопа или бромокриптин, они могут применяться в любой стадии паркинсонизма в сочетании с другими препаратами. Побочные эффекты у данной группы препаратов: сухость во рту, запоры, задержка мочеиспускания, галлюцинации, снижение памяти и нарушения зрения.
Амантадин. Этот препарат относится к группе противовирусных лекарств. Зачастую. Он применяется отдельно на ранних стадиях болезни Паркинсона, либо в сочетании с леводопой. Через несколько месяцев эффективность препарата у полвины больных снижается. К побочным эффектам препарата относятся кожная сыпь, отек, нарушения зрения и депрессия.
До начала применения леводопы в лечении паркинсонизма хирургический метод лечения применялся довольно часто. Однако, после того, как для лечения болезни Паркинсона стали применять леводопу, хирургическое лечение стали применять стали применять реже. В настоящее время хирургическое лечение применяется у больных с поздними стадиями заболевания и у больных с неэффективностью медикаментозного лечения.
Один из методов хирургического лечения паркинсонизма заключается в введении особого зонда, кончик которого очень холодный, в таламус, что позволяет разрушить клетки, отвечающие за тремор. Этот метод называется криоталамотомия. Данная процедура, а также схожая с ней стимуляция таламуса, находят свое применение у больных с тяжелым тремором либо когда симптомы заболевания затрагивают только одну половину тела. Кроме того, у исследователей вновь появился интерес к такому хирургическому методу, как паллидотомия, при котором разрушается некоторая часть бледного шара – особого образования в головном мозге.