| Скачать .docx | Скачать .pdf |
Реферат: Особенности сахарного диабета
Содержание
· Метаболизм глюкозы в организме человека
· Классификация сахарного диабета
· Этиология
· Патогенез
· Панкреатическая недостаточность (1-й тип диабета)
· Внепанкреатическая недостаточность (2-й тип диабета)
· Патогенез осложнений
· Клинические признаки диабета
· Диагностика
· MODY-диабет
· Гестационный сахарный диабет
· Осложнения
· Лечение:
-Диетотерапия
-Пероральные сахароснижающие препараты
-Инсулинотерапия
· Показания для назначения инсулинотерапии
· Самоконтроль
· Профилактика осложнений
Сахарный диабет
Сахарный диабет - (лат. diabetesmellītus) — группа эндокринных заболеваний, развивающихся вследствие относительного или абсолютного недостатка гормона инсулина или нарушения его взаимодействия с клетками организма, в результате чего развивается гипергликемия — стойкое увеличение содержания глюкозы в крови. Заболевание характеризуется хроническим течением и нарушением всех видов обмена веществ: углеводного, жирового, белкового, минерального и водно-солевого.
Метаболизм глюкозы в организме человека
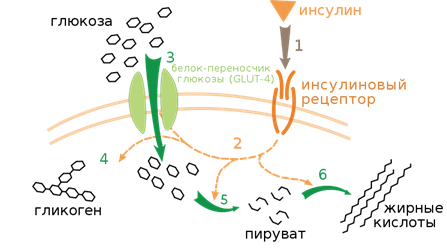
Эффект инсулина в захвате и метаболизме глюкозы. Связывание рецептора с инсулином(1) запускает активацию большого количества белков (2). Например перенос Glut-4-переносчика на плазматическую мембрану и поступление глюкозы внутрь клетки(3), синтез гликогена(4), гликолиз (5), синтез жирных кислот (6).
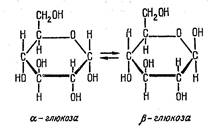
α и β глюкозы
Пищевые продукты содержат различные типы углеводов. Некоторые из них, такие как глюкоза, состоят из одного шестичленного гетероциклического углеводного кольца и всасываются в кишечнике без изменений. Другие, такие как сахароза (дисахарид) или крахмал (полисахарид), состоят из двух или более связанных между собой пятичленных или шестичленных гетероциклов. Эти вещества подвергаются расщеплению под действием различных ферментов желудочно-кишечного тракта до молекул глюкозы и других простых сахаров, и, в конечном счёте, также всасываются в кровь. Помимо глюкозы в кровь поступают и такие простые молекулы, как фруктоза, которые в печени превращаются в глюкозу. Таким образом, глюкоза является основным углеводом крови и всего организма. Ей принадлежит исключительная роль в обмене веществ организма человека,она является основным и универсальным источником энергии для всего организма. Многие органы и ткани (например, мозг) могут использовать в качестве источника энергии только глюкозу. Основную роль в регуляции углеводного обмена организма играет гормон поджелудочной железы — инсулин. Он представляет собой белок, синтезируемый в островках Лангерганса (скопление эндокринных клеток в ткани поджелудочной железы) и призван стимулировать переработку глюкозы клетками. Почти все ткани и органы (например, печень, мышцы, жировая ткань) способны перерабатывать глюкозу только в его присутствии. Эти ткани и органы называются инсулинозависимыми. Другие ткани и органы, например мозг, не нуждаются в инсулине для того, чтобы перерабатывать глюкозу, и потому называются инсулиннезависимыми.
Непереработанная глюкоза депонируется в печени и мышцах в виде полисахарида гликогена, который в дальнейшем может быть снова превращён в глюкозу. Но для того, чтобы превратить глюкозу в гликоген, тоже нужен инсулин.В норме содержание глюкозы в крови колеблется в достаточно узких пределах от 70 до 110 мг/дл (миллиграмм на декалитр) (3,3—5,5 ммоль/л) утром после сна и от 120 до 140 мг/дл после еды. Это происходит благодаря тому, что поджелудочная железа производит тем больше инсулина, чем выше уровень глюкозы в крови.При недостаточности инсулина (сахарный диабет 1-го типа) или нарушении механизма взаимодействия инсулина с клетками организма (сахарный диабет 2-го типа) глюкоза накапливается в крови в больших количествах (гипергликемия), а клетки организма (за исключением инсулиннезависимых) лишаются основного источника энергии.
Классификация сахарного диабета
Существует ряд классификаций сахарного диабета по различным признакам. В совокупности они входят в структуру диагноза и позволяют достаточно точно описать состояние больного диабетом.
Этиологическая классификация:
I. Сахарный диабет 1-го типа Основная причина и эндемизм детского диабета
· Аутоиммунный
· Идиопатический
II. Сахарный диабет 2-го типа
· У лиц с нормальной массой тела
· У лиц с избыточной массой тела
III. Другие типы диабета при:
1. генетических дефектах функции β-клеток,
2. генетических дефектах в действии инсулина,
3. болезнях экзокринной части поджелудочной железы,
4. эндокринопатиях,
5. диабет, индуцированный лекарствами,
6. диабет, индуцированный инфекциями,
7. необычные формы иммунноопосредованного диабета,
8. генетические синдромы, сочетающиеся с сахарным диабетом.
IV. Гестационный сахарный диабет
Классификация по тяжести течения заболевания:
· Лёгкое течение
· Средней степени тяжести
· Тяжёлое течение
Классификация по степени компенсации углеводного обмена
· Фаза компенсации
· Фаза субкомпенсации
· Фаза декомпенсации
Классификация по осложнениям:
· Диабетическая микро- и макроангиопатия
· Диабетическая полинейропатия
· Диабетическая ретинопатия
· Диабетическая нефропатия
· Диабетическая стопа
Этиология
В настоящее время считается доказанной генетическая предрасположенность к сахарному диабету. Впервые подобная гипотеза была высказана в 1896 году, в то время она подтверждалась только результатами статистических наблюдений. В 1974 году J. Nerup и соавторы, А. G. Gudworth и J. С. Woodrow, обнаружили связь В-локуса лейкоцитарных антигенов гистосовместимости и сахарного диабета 1-го типа и отсутствие их у лиц с диабетом 2-го типа.
Впоследствии был выявлен ряд генетических вариаций, встречающихся значительно чаще в геноме больных диабетом, чем в остальной популяции. Так, к примеру, наличие в геноме одновременно В8 и В15 увеличивало риск заболевания в 10 раз.Наличие маркеров Dw3DRw4 увеличивает риск заболевания в 9,4 раза. Около 1.5% случаев диабета связаны с мутацией A3243G митохондриального гена MT-TL1.[16]
Однако следует отметить, что при диабете 1-го типа наблюдается генетическая гетерогенность, то есть заболевание может вызываться разными группами генов. Лабораторно-диагностическим признаком, позволяющим определить 1-й тип диабета, является обнаружение в крови антител к β-клеткам поджелудочной железы. Характер наследования в настоящее время не совсем ясен, сложность прогнозирования наследования связана с генетической гетерогенностью сахарного диабета, построение адекватной модели наследования требует дополнительных статистических и генетических исследований.
Патогенез
В патогенезе сахарного диабета выделяют два основных момента:
1) недостаточное производство инсулина эндокринными клетками поджелудочной железы,
2) нарушение взаимодействия инсулина с клетками тканей организма (инсулинорезистентность) как следствие изменения структуры или уменьшения количества специфических рецепторов для инсулина, изменения структуры самого инсулина или нарушения внутриклеточных механизмов передачи сигнала от рецепторов органеллам клетки.
Существует наследственная предрасположенность к сахарному диабету. Если болен один из родителей, то вероятность унаследовать диабет первого типа равна 10 %, а диабет второго типа — 80 %.
Панкреатическая недостаточность (1-й тип диабета)
Первый тип нарушений характерен для диабета 1-го типа (устаревшее название — инсулинозависимый диабет). Отправным моментом в развитии этого типа диабета является массивное разрушение эндокринных клеток поджелудочной железы (островков Лангерганса) и, как следствие, критическое снижение уровня инсулина в крови.
Массовая гибель эндокринных клеток поджелудочной железы может иметь место в случае вирусных инфекций, онкологических заболеваний, панкреатита, токсических поражений поджелудочной железы, стрессовых состояний, различных аутоиммунных заболеваний, при которых клетки иммунной системы вырабатывают антитела против β-клеток поджелудочной железы, разрушая их. Этот тип диабета, в подавляющем большинстве случаев, характерен для детей и лиц молодого возраста (до 40 лет).
У человека это заболевание зачастую является генетически детерминированным и обусловленным дефектами ряда генов, расположенных в 6-й хромосоме. Эти дефекты формируют предрасположенность к аутоиммунной агрессии организма к клеткам поджелудочной железы и отрицательно сказываются на регенерационной способности β-клеток.
В основе аутоиммунного поражения клеток лежит их повреждение любыми цитотоксическими агентами. Данное поражение вызывает выделение аутоантигенов, которые стимулируют активность макрофагов и Т-киллеров, что в свою очередь, приводит к образованию и выделению в кровь интерлейкинов в концентрациях, оказывающих токсическое действие на клетки поджелудочной железы. Также клетки повреждаются находящимися в тканях железы макрофагами.
Также провоцирующими факторами могут являться длительная гипоксия клеток поджелудочной железы и высокоуглеводистая, богатая жирами и бедная белками диета, что приводит к снижению секреторной активности клеток островковых клеток и в перспективе к их гибели. После начала массивной гибели клеток запускается механизм их аутоиммунного поражения.
Внепанкреатическая недостаточность (2-й тип диабета)
Для диабета 2-го типа (устаревшее название — инсулинонезависимый диабет) характерны нарушения, указанные в пункте 2 (см. выше). При этом типе диабета инсулин производится в нормальных или даже в повышенных количествах, однако нарушается механизм взаимодействия инсулина с клетками организма (инсулинорезистентность).
Главной причиной инсулинрезистентности является нарушение функций мембранных рецепторов инсулина при ожирении (основной фактор риска, 80 % больных диабетом имеют избыточную массу тела) — рецепторы становятся неспособными взаимодействовать с гормоном в силу изменения их структуры или количества. Также при некоторых видах диабета 2-го типа может нарушаться структура самого инсулина (генетические дефекты). Наряду с ожирением, пожилой возраст, вредные привычки, артериальная гипертония, хроническое переедание, малоподвижный образ жизни также являются факторами риска для сахарного диабета 2-го типа. В целом этот вид диабета наиболее часто поражает людей старше 40 лет. Доказана генетическая предрасположенность к диабету 2-го типа, на что указывает 100 % совпадение наличия заболевания у гомозиготных близнецов. При сахарном диабете 2 типа часто наблюдается нарушение циркадных ритмов синтеза инсулина и относительно длительное отсутствие морфологических изменений в тканях поджелудочной железы.
В основе заболевания лежит ускорение инактивации инсулина или же специфическое разрушение рецепторов инсулина на мембранах инсулин-зависимых клеток.
Ускорение разрушения инсулина зачастую происходит при наличии портокавальных анастомозов и, как следствие, быстрого поступления инсулина из поджелудочной железы в печень, где он быстро разрушается.
Разрушение рецепторов к инсулину является следствием аутоиммунного процесса, когда аутоантитела воспринимают инсулиновые рецепторы как антигены и разрушают их, что приводит к значительному снижению чувствительности к инсулину инсулинзависимых клеток. Эффективность действия инсулина при прежней концентрации его в крови становится недостаточной для обеспечения адекватного углеводного обмена.
В результате этого развиваются первичные и вторичные нарушения :
Первичные:
· Замедление синтеза гликогена
· Замедление скорости глюконидазной реакции
· Ускорение глюконеогенеза в печени
· Глюкозурия
· Гипергликемия
Вторичные:
· Снижение толерантности к глюкозе
· Замедление синтеза белка
· Замедление синтеза жирных кислот
· Ускорение высвобождение белка и жирных кислот из депо
· Нарушается фаза быстрой секреции инсулина в β-клетках при гипергликемии.
В результате нарушений углеводного обмена в клетках поджелудочной железы нарушается механизм экзоцитоза, что, в свою очередь, приводит к усугублению нарушений углеводного обмена. Вслед за нарушением углеводного обмена закономерно начинают развиваться нарушения жирового и белкового обмена.
Патогенез осложнений
Независимо от механизмов развития, общей чертой всех типов диабета является стойкое повышение уровня глюкозы в крови и нарушение метаболизма тканей организма, неспособных более усваивать глюкозу.Неспособность тканей использовать глюкозу приводит к усиленному катаболизму жиров и белков с развитием кетоацидоза.
Повышение концентрации глюкозы в крови приводит к повышению осмотического давления крови, что обусловливает серьёзную потерю воды и электролитов с мочой. Стойкое повышение концентрации глюкозы в крови негативно влияет на состояние многих органов и тканей, что в конце концов приводит к развитию тяжёлых осложнений, таких как диабетическая нефропатия, нейропатия, офтальмопатия, микро- и макроангиопатия, различные виды диабетических ком и других.
У больных диабетом наблюдается снижение реактивности иммунной системы и тяжёлое течение инфекционных заболеваний.
Сахарный диабет, как и, к примеру гипертоническая болезнь, является генетически, патофизиологически, клинически неоднородным заболеванием.
Клинические признаки диабета
В клинической картине диабета принято различать две группы симптомов основные и второстепенные:
К основным симптомам относятся:
Полиурия — усиленное выделение мочи, вызванное повышением осмотического давления мочи за счёт растворённой в ней глюкозы (в норме глюкоза в моче отсутствует). Проявляется учащённым обильным мочеиспусканием, в том числе и в ночное время.
Полидипсия - (постоянная неутолимая жажда) — обусловлена значительными потерями воды с мочой и повышением осмотического давления крови.
Полифагия — постоянный неутолимый голод. Этот симптом вызван нарушением обмена веществ при диабете, а именно неспособностью клеток поглощать и перерабатывать глюкозу в отсутствие инсулина.
Похудание (особенно характерно для диабета первого типа) — частый симптом диабета, который развивается, несмотря на повышенный аппетит больных. Похудание (и даже истощение) обусловлено повышенным катаболизмом белков и жиров из-за выключения глюкозы из энергетического обмена клеток.
Основные симптомы наиболее характерны для диабета 1-го типа. Они развиваются остро. Пациенты, как правило, могут точно назвать дату или период их появления.
К вторичным симптомам относятся малоспецифичные клинические знаки, развивающиеся медленно на протяжении долгого времени. Эти симптомы характерны для диабета как 1-го, так и 2-го типа:
· зуд кожи и слизистых оболочек (вагинальный зуд),
· сухость во рту,
· общая мышечная слабость,
· головная боль,
· воспалительные поражения кожи, трудно поддающиеся лечению,
· нарушение зрения,
· наличие ацетона в моче при диабете 1-го типа. Ацетон является результатом сжигания жировых запасов.
Диагностика
Диагностика диабета 1-го и 2-го типа облегчается присутствием основных симптомов полиурии, полифагии, похудания. Однако основным методом диагностики является определение концентрации глюкозы в крови. Диагноз «диабет» устанавливается в случае, если:
· концентрация сахара (глюкозы) в капиллярной крови натощак превышает 6,1 ммольл (миллимоль на литр), а через 2 часа после приёма пищи (постпрандиальная гликемия) превышает 11,1 ммольл;
· в результате проведения глюкозотолерантного теста (в сомнительных случаях) уровень сахара крови превышает 11,1 ммольл;
· уровень гликозилированного гемоглобина превышает 5,9 %;
· в моче присутствует сахар;
· в моче содержится ацетон (Ацетонурия).
Некоторые типы диабета
К наиболее распространённым видам сахарного диабета относятся сахарный диабет первого и второго типа. Помимо них существует еще множество видов диабета, но все они так или иначе клинически протекают похоже на 1 или 2 тип. Диабет 1-го типа составляет 10—15 % от всех случаев диабета и в большинстве случаев развивается в детском или подростковом возрасте. Диабет 2-го типа составляет 85—90 % от всех случаев заболевания и наиболее часто развивается у людей старше 40 лет, и, как правило, связан с ожирением. Заболевание развивается медленно.
MODY-диабет
Данное заболевание представляет собой неоднородную группу аутосомно-доминантных заболеваний, обусловленных генетическими дефектами, приводящими к ухудшению секреторной функции β-клеток поджелудочной железы. MODY-диабет встречается примерно у 5 % больных диабетом. Отличается началом в относительно раннем возрасте. Больной нуждается в инсулине, но, в отличие от пациентов с сахарным диабетом 1-го типа, имеет низкую инсулинопотребность, успешно достигает компенсации. Показатели С-пептида соответствуют норме, отсутствует кетоацидоз. Данное заболевание можно условно отнести к «промежуточным» типам диабета оно имеет черты, характерные для диабета 1-го и 2-го типов.
Гестационный сахарный диабет
Возникает во время беременности и может полностью исчезнуть или значительно облегчиться после родов. Механизмы возникновения гестационного диабета схожи с таковыми в случае диабета 2-го типа. Частота возникновения гестационного диабета среди беременных женщин составляет примерно 2—5 %. Несмотря на то, что после родов этот тип диабета может полностью исчезнуть, во время беременности это заболевание наносит существенный вред здоровью матери и ребёнка. Женщины, страдавшие гестационным диабетом во время беременности, подвержены большому риску заболеть впоследствии диабетом 2-го типа. Влияние диабета на плод выражается в избыточной массе ребёнка на момент рождения (макросомия), различных уродствах и врождённых пороках развития.
Осложнения
Острые:
Острые осложнения представляют собой состояния, которые развиваются в течение дней или даже часов, при наличии сахарного диабета.
Диабетический кетоацидоз — тяжёлое состояние, развивающееся вследствие накопления в крови продуктов промежуточного метаболизма жиров (кетоновые тела). Возникает при сопутствующих заболеваниях, прежде всего — инфекциях, травмах, операциях, при недостаточном питании. Может приводить к потере сознания и нарушению жизненно важных функций организма. Является жизненным показанием для срочной госпитализации.
Гипогликемия — снижение уровня сахара в крови ниже нормального значения (обычно ниже 4,4 ммольл), происходит из-за передозировки сахароснижающих препаратов, сопутствующих заболеваний, непривычной физической нагрузки или недостаточного питания, приёма крепкого алкоголя. Первая помощь заключается в даче больному раствора сахара или любого сладкого питья внутрь, приёма пищи, богатой углеводами (сахар или мёд можно держать под языком для более быстрого всасывания), при возможности введения в мышцу препаратов глюкагона, введения в вену 40 % раствора глюкозы.
Гиперосмолярная кома. Встречается, главным образом, у пожилых больных с диабетом 2-го типа в анамнезе или без него и всегда связана с сильным обезвоживанием. Часто имеют место полиурия и полидипсия продолжительностью от дней до недель перед развитием синдрома. Пожилые люди предрасположены к гиперосмолярной коме, так как у них чаще наблюдается нарушение восприятия чувства жажды. Ещё одна сложная проблема — изменение функции почек (обычно встречается у пожилых) — препятствует клиренсу избытка глюкозы в моче. Оба фактора способствуют обезвоживанию и заметной гипергликемии. Отсутствие метаболического ацидоза обусловлено наличием циркулирующего в крови инсулина или более низкими уровнями контринсулиновых гормонов. Эти два фактора препятствуют липолизу и продукции кетонов. Уже начавшаяся гипергликемия ведёт к глюкозурии, осмотическому диурезу, гиперосмолярности, гиповолемии, шоку, и, в отсутствие лечения, к смерти. Является жизненным показанием для срочной госпитализации.
Поздние:
Представляют собой группу осложнений, на развитие которых требуются месяцы, а в большинстве случаев годы течения заболевания.
Диабетическая ретинопатия — поражение сетчатки глаза в виде микроаневризм, точечных и пятнистых кровоизлияний, твёрдых экссудатов, отёка, образования новых сосудов. Заканчивается кровоизлияниями на глазном дне, может привести к отслоению сетчатки. Начальные стадии ретинопатии определяются у 25 % больных с впервые выявленным сахарным диабетом 2-го типа. Частота заболевания ретинопатией увеличивается на 8 % в год, так что через 8 лет от начала заболевания ретинопатия выявляется уже у 50 % всех больных, а через 20 лет приблизительно у 100 % больных. Чаще встречается при 2-м типе, степень её выраженности коррелирует с выраженностью нейропатии. Главная причина слепоты у лиц среднего и пожилого возраста.
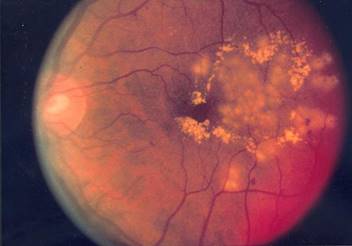
Картина глазного дна при ретинопатии
Диабетическая микро- и макроангиопатия — нарушение проницаемости сосудов, повышение их ломкости, склонность к тромбозам и развитию атеросклероза (возникает рано, поражаются преимущественно мелкие сосуды).
Диабетическая полинейропатия — чаще всего в виде двусторонней периферической нейропатии по типу «перчаток и чулок», начинающаяся в нижних частях конечностей. Потеря болевой и температурной чувствительности — наиболее важный фактор в развитии нейропатических язв и вывихов суставов. Симптомами периферической нейропатии является онемение, чувство жжения или парестезии, начинающиеся в дистальных областях конечности. Характерно усиление симптоматики в ночное время. Потеря чувствительности приводит к легко возникающим травмам.
Диабетическая нефропатия — поражение почек, сначала в виде микроальбуминурии (выделения белка альбумина с мочой), затем протеинурии. Приводит к развитию хронической почечной недостаточности.
Диабетическая артропатия — боли в суставах, «хруст», ограничение подвижности, уменьшение количества синовиальной жидкости и повышение её вязкости.
Диабетическая офтальмопатия — раннее развитие катаракты (помутнения хрусталика), ретинопатии (поражение сетчатки).
Диабетическая энцефалопатия — изменения психики и настроения, эмоциональная лабильность или депрессия.
Диабетическая стопа — поражение стоп больного сахарным диабетом в виде гнойно-некротических процессов, язв и костно-суставных поражений, возникающее на фоне изменения периферических нервов, сосудов, кожи и мягких тканей, костей и суставов. Является основной причиной ампутаций у больных сахарным диабетом.
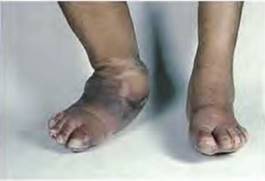
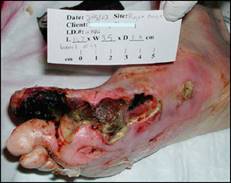
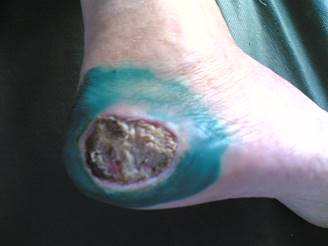
Диабетическая стопа
Лечение
Общие принципы
Лечение сахарного диабета в подавляющем большинстве случаев является симптоматическим и направлено на устранение имеющихся симптомов без устранения причины заболевания. Основными задачами врача при лечении сахарного диабета являются:
· Компенсация углеводного обмена.
· Профилактика и лечение осложнений.
· Нормализация массы тела.
· Обучение пациента.
Компенсация углеводного обмена достигается двумя путями путём обеспечения клеток инсулином, различными способами в зависимости от типа диабета, и путём обеспечения равномерного одинакового поступления углеводов, что достигается соблюдением диеты.Очень важную роль в компенсации сахарного диабета играет обучение пациента. Больной должен представлять, что такое сахарный диабет, чем он опасен, что ему следует предпринять в случае эпизодов гипо- и гипергликемии, как их избегать, уметь самостоятельно контролировать уровень глюкозы в крови и иметь чёткое представление о характере допустимого для него питания.
Основными мероприятия при сахарном диабете первого типа направлены на создание адекватного соотношения между поглощёнными углеводами, физической нагрузкой и количеством введённого инсулина.
· Диетотерапия — снижение потребления углеводов, контроль количества потребляемой углеводистой пищи. Является вспомогательным методом и эффективна только в сочетании с инсулинотерапией.
· Физические нагрузки — обеспечение адекватного режима труда и отдыха, обеспечивающего снижение массы тела до оптимальной для данного человека, контроль энергопотребления и энергозатрат.
· Заместительная инсулинотерапия — подбор базового уровня продлённых инсулинов и купирование после едовы́х подъёмов глюкозы крови с помощью инсулинов короткого и ультракороткого действия.
Методы лечения, применяемые при сахарном диабете 2-го типа, можно разделить на 3 основные группы. Это немедикаментозная терапия, применяемая на ранних этапах заболевания, медикаментозная, применяемая при декомпенсации углеводного обмена, и профилактика осложнений, осуществляемая во время всего течения заболевания.
Немедикаментозная терапия:
· диетотерапия — снижение потребления углеводов, контроль количества потребляемой углеводистой пищи.
· физические нагрузки — обеспечение адекватного режима труда и отдыха, обеспечивающего снижение массы тела до оптимальной для данного человека, контроль энергопотребления и энергозатрат.
· употребление алкоголя не крепче 9 градусов
Медикаментозная терапия:
Пероральные сахароснижающие препараты — применяются с целью стимуляции секреции β-клетками поджелудочной железы дополнительного инсулина, с целью восстановление нормальной концентрации глюкозы в крови.Производные сульфонилмочевины (толбутамид, глипизид) повышают выделение инсулина клетками поджелудочной железы.Прандиальные регуляторы гликемии (репаглинид, натеглинид) отличаются от производных сульфонилмочевины быстрым и коротким действием. Бигуаниды (метформин) снижают абсорбцию глюкозы в кишечнике и её производство в печени, повышают чувствительность тканей к действию инсулина.Тиазолидиндионы (розиглитазон, пиоглитазон) стимулируют генетические механизмы, участвующие в метаболизме глюкозы, повышают чувствительность тканей к глюкозе.Ингибиторы α-гликозидазы (акарбоза) угнетают кишечные ферменты, расщепляющие сложные углеводы до глюкозы, тем самым снижая всасываемость глюкозы на уровне кишечника.Заместительная инсулинотерапия при неэффективности других мер.
Метаболическая хирургия в лечении сахарного диабета 2-го типа
В настоящее время не существует консервативных методов лечения, с помощью которых можно добиться излечения сахарного диабета 2-го типа. Вместе с тем очень высокие шансы на полное излечение (80—98 %) даёт метаболическая хирургия в виде желудочного и билиопанкреатического шунтирования. Эти операции в настоящее время очень широко применяются для радикального лечения избыточного веса. Как известно, у пациентов с избыточным весом очень часто встречается диабет 2-го типа в качестве коморбидной патологии. Оказалось, что выполнение таких операций не только приводит к нормализации веса, но и в 80—98 % случаев полностью излечивает диабет. При этом достигается устойчивая клинико-лабораторная ремиссия с нормализацией уровня глюкозы и снятием инсулинорезистентности
Это послужило отправной точкой исследований о возможности использования такой метаболической хирургии для радикального лечения сахарного диабета 2-го типа у пациентов не только с ожирением, но и с нормальным весом либо при наличии умеренного избытка массы тела (с ИМТ 25—30). Именно в этой группе процент полной ремиссии достигает 100 %
Диетотерапия
Диета при сахарном диабете является необходимой составной частью лечения, также как и употребление сахароснижающих препаратов или инсулинов. Без соблюдения диеты невозможна компенсация углеводного обмена. Следует отметить, что в некоторых случаях при диабете 2-го типа для компенсации углеводного обмена достаточно только диеты, особенно на ранних сроках заболевания. При 1-м типе диабета соблюдение диеты жизненно важно для больного, нарушение диеты может привести к гипо- или гипергликемической коме, а в некоторых случаях к смерти больного. Задачей диетотерапии при сахарном диабете является обеспечение равномерного и адекватного физической нагрузке поступления углеводов в организм больного. Также диета должна быть сбалансирована по белкам, жирам и калорийности. Следует полностью исключить легкоусвояемые углеводы из рациона питания, за исключением случаев гипогликемии. При диабете 2-го типа зачастую возникает необходимость в коррекции массы тела.
Основным понятием при диетотерапии сахарного диабета является хлебная единица . Хлебная единица представляет собой условную меру, равную 12 г углеводов или 25—30 г хлеба. Существуют таблицы, в которых указано количество хлебных единиц в различных продуктах питания. В течение суток количество хлебных единиц, употребляемых больным, должно оставаться постоянным; в среднем в сутки употребляется 12—25 хлебных единиц, в зависимости от массы тела и физической нагрузки. За один приём пищи не рекомендуется употреблять более 7 хлебных единиц, желательно организовать приём пищи так, чтобы количество хлебных единиц в различных приёмах пищи было примерно одинаковым. Следует также отметить, что употребление алкоголя может привести к отдалённой гипогликемии, в том числе и гипогликемической коме.
Важным условием успешности диетотерапии является ведение больным дневника питания , в него вносится вся пища, съеденная в течение дня, и рассчитывается количество хлебных единиц, употреблённых в каждый приём пищи и в целом за сутки.
Ведение такого пищевого дневника позволяет в большинстве случаев выявить причину эпизодов гипо- и гипергликемии, способствует обучению пациента, помогает врачу подобрать адекватную дозу сахароснижающих препаратов или инсулинов.
Пероральные сахароснижающие препараты
Данная группа препаратов используется преимущественно для лечения сахарного диабета 2-го типа. При первом типе диабета сахароснижающие препараты неэффективны.По химическому составу и механизму действия сахароснижающие препараты можно разделить на две группы — сульфаниламидные и бигуаниды.Сульфаниламидные препараты являются производными сульфанилмочевины и отличаются между собой дополнительными соединениями, введёнными в основную структуру. Механизм сахороснижающего действия связан со стимуляцией синтеза эндогенного инсулина и подавлением синтеза глюкогона. Так же препараты сульфанилмочевины повышают чувствительность инсулинзависмых тканей к инсулину.
Данная группа препаратов применяется при неэффективности диетотерапии, лечение начинается с минимальных доз под контролем гликемического профиля. В ряде случаев отмечается повышение эффективности терапии при сочетании нескольких различных производных сульфанилмочевины.
Бигуаниды представляют собой производные гунаидина. Выделяют 2 основные группы:
1. диметилбигуаниды (глюкофаж, метформин)
2. бутилбигуаниды (адебит, силубин)
Механизм сахароснижающего действия данной группы препаратов заключается в усилении утилизации глюкозы мышечной тканью за счёт стимуляции анаэробного гликолиза в присутствии эндогенного или экзогенного инсулина. Они не оказывают, в отличие от сульфаниламидов, стимулирующего действия на секрецию инсулина, но обладают способностью потенциировать его эффект на рецепторном и пострецепторном уровне, также тормозится глюконеогенез и несколько снижается абсорбция углеводов в кишечнике. Также бигуаниды приводят к снижению аппетита и способствуют снижению массы тела.
Следует отметить, что в связи с накоплением синтезирующейся в результате анаэробного гликолиза молочной кислоты, происходит смешение pH в кислую сторону и усиливается тканевая гипоксия.
Лечение следует начинать с минимальных доз препарата, повышая их при отсутствии компенсации углеводного обмена и глюкозурии. Часто бигуаниды комбинируются с сульфаниламидными препаратами при недостаточной эффективности последних. Показанием к назначению биуганидов является сахарный диабет 2-го типа в сочетании с ожирением. С учётом возможности развития тканевой гипоксии препараты данной группы следует с осторожностью назначать лицам с ишемическими изменениями в миокарде или других органах.В некоторых случаях у больных может наблюдаться постепенное снижение эффективности сахароснижающих препаратов, это явление связано с уменьшением секреторной активности поджелудочной железы и в итоге приводит к неэффективности сахароснижающих препаратов и необходимости инсулинотерапии.\
Инсулинотерапия
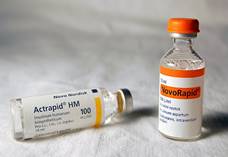
Флаконы инсулина короткого действия актрапид и новорапид по 10 ml во флаконе в концентрации 100MEml.
Лечение инсулином преследует задачу максимально возможной компенсации углеводного обмена, предотвращения гипо- и гипергликемии и профилактики таким образом осложнений сахарного диабета. Лечение инсулином является жизненно необходимым лицам с диабетом 1-го типа и может применяться в ряде ситуаций для лиц с диабетом 2-го типа.
Показания для назначения инсулинотерапии :
· Сахарный диабет 1-го типа
· Кетоацидоз, диабетическая гиперосмолярная, гиперлакцидемическая комы.
· Беременность и роды при сахарном диабете.
· Значительная декомпенсация сахарного диабета 2-го типа.
· Отсутствие эффекта от лечения другими способами сахарного диабета 2-го типа.
· Значительное снижение массы тела при сахарном диабете.
· Диабетическая нефропатия.
В настоящее время существует большое количество препаратов инсулина, различающиеся по продолжительности действия (ультракороткие, короткие, средние, продлённые), по степени очистки (монопиковые, монокомпонентные), видовой специфичности (человеческие, свиные, бычьи, генноинженерные, и пр.)В России инсулины, получаемые из крупного рогатого скота, выведены из употребления, это связано с большим количеством побочных эффектов при их применении. Достаточно часто при их введении возникают аллергические реакции, липодистрофии, развивается инсулинорезистентность.Инсулин выпускается в концентрациях 40МЕml и 100MEml . В России в настоящее время наиболее распространена концентрация 100 MEml, инсулин распространяется во флаконах объёмом 10 ml или в картриджах для шприц-ручек объёмом 3 ml.
Несмотря на то,что инсулины разделяются по продолжительности действия на короткого действия и продлённого, время действия инсулина у разных людей индивидуально. В связи с этим подбор инсулинотерапии требует стационарного наблюдения с контролем уровня гликемии, и подбора адекватных метаболизму, диете, физической нагрузке доз инсулина. При подборе инсулинотерапии следует добиваться максимально возможной компенсации углеводного обмена, чем менее значительными будут суточные колебания уровня глюкозы крови, тем ниже риск возникновения различных осложнений сахарного диабета.При отсутствии ожирения и сильных эмоциональных нагрузок инсулин назначается в дозе 0,5—1 единица на 1 килограмм массы тела в сутки . Введение инсулина призвано имитировать физиологическую секрецию в связи с этим выдвигаются следующие требования:
· Доза инсулина должна быть достаточна для утилизации поступающей в организм глюкозы.
· Введённые инсулины должны имитировать базальную секрецию поджелудочной железы.
· Введённые инсулины должны имитировать послеедовые пики секреции инсулина.
В связи с этим существует так называемая интенсифицированная инсулинотерапия. Суточная доза инсулина делится между инсулинами продлённого и короткого действия. Продлённые инсулины вводятся, как правило, утром и вечером и имитируют базальную секрецию поджелудочной железы. Инсулины короткого действия вводятся после каждого приёма пищи, содержащей углеводы, доза может меняться в зависимости от хлебных единиц, съеденных в данный приём пищи.Важную роль в подборе дозы инсулина короткого действия играет расчёт суточных колебаний инсулинопотребности. В связи с физиологическими особенностями организма потребность инсулина для усвоения одной хлебной единицы изменяется в течение суток и может составлять от 0.5 до 4 единиц инсулина на одну ХЕ. Для определения данных показателей необходимо произвести измерения уровня глюкозы крови после основных приёмов пищи, знать количество хлебных единиц съеденных в это время и дозу инсулина короткого действия, поставленную на это количество хлебных единиц. Рассчитывается соотношение количества хлебных единиц и количества единиц инсулина. Если уровень глюкозы крови после еды выше нормы, то на следующие сутки доза инсулина увеличивается на 1-2 единицы и рассчитывается, насколько изменился уровень гликемии на 1 единицу инсулина при том же количестве углеводов в данный приём пищи.
Знание индвидуальной инсулинопотребности является необходимым условием для полноценной компенсации углеводного обмена при лечении диабета с помощью интентифицированной инсулинотерапии. Благодаря знанию индивидуальной потребности инсулина на 1 хлебную единицу, больной может эффективно и безопасно для себя корректировать величину дозы инсулинов короткого действия в зависимости от приёма пищи.
Существует также метод комбинированной инсулинотерапии , когда в одной инъекции вводится смесь инсулинов короткой и средней или длинной продолжительности действия. Данный метод применяется при лабильном течении сахарного диабета. Преимущество его заключается в том, что он позволяет сократить число инъекций инсулина до 2—3 в сутки. Недостатком является невозможность полноценно имитировать физиологическую секрецию инсулина и, как следствие, невозможность полноценной компенсации углеводного обмена.

Шприц-ручки,преднозначенные для введения инсулина
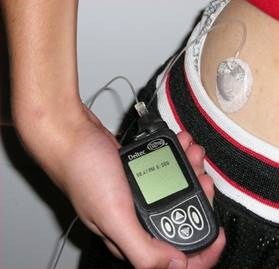
Инсулиновая помпа-дозатор, установленная в кожу живота
Инсулин вводится подкожно , с помощью инсулинового шприца, шприц-ручки или специальной помпы-дозатора. В настоящее время в России наиболее распространён способ введения инсулина с помощью шприц-ручек. Это связано с бо́льшим удобством, менее выраженным дискомфортом и простотой введения по сравнению с обычными инсулиновыми шприцами. Шприц-ручка позволяет быстро и практически безболезненно ввести необходимую дозу инсулина.
Метод введения инсулина с помощью инсулиновой помпы более распространён в США и странах Западной Европы, но и там он доступен только небольшой части больных. В среднем 2-5 %. Это связанно с рядом объективных трудностей, которые в значительной степени нивелируют достоинства данного способа введения инсулина.К достоинствам данного метода относится более точная имитация физиологической секреции инсулина (препараты инсулина поступают в кровь в течение всего дня), возможность более точного контроля гликемии, отсутствие необходимости самостоятельно вводить инсулин (количество введённого инсулина контролируется помпой), также значительно снижается риск возникновения острых и отдалённых осложнений сахарного диабета. К недостаткам относится сложность устройства, проблемы с его фиксацией на теле, осложнения от постоянного нахождения подающей смесь иглы в теле. Также определённую сложность представляет подбор индивидуального режима работы аппарата.
Самоконтроль
Самоконтроль уровня гликемии является одним из основных мероприятий, позволяющих добиться эффективной длительной компенсации углеводного обмена. В связи с тем, что невозможно на нынешнем технологическом уровне полностью имитировать секреторную активность поджелудочной железы, в течение суток происходят колебания уровня глюкозы крови. На это влияет множество факторов, к основным относятся физическая и эмоциональная нагрузка, уровень потреблённых углеводов, сопутствующие заболевания и состояния. Так как невозможно всё время содержать больного в стационаре, то мониторинг состояния и незначительная коррекция доз инсулинов короткого действия возлагается на больного. Самоконтроль гликемии может проводится двумя способами. Первый — приблизительный с помощью тест-полосок , которые определяют с помощью качественной реакции уровень глюкозы в моче, при наличии глюкозы в моче следует проверить мочу на содержание ацетона. Ацетонурия — показание для госпитализации в стационар и свидетельство кетоацидоза. Данный способ оценки гликемии достаточно приблизителен и не позволяет полноценно отслеживать состояние углеводного обмена.
Более современным и адекватным методом оценки состояния является использование глюкометров. Глюкометр представляет собой прибор для измерения уровня глюкозы в органических жидкостях (кровь, ликвор и т. п.). Существует несколько методик измерения. В последнее время широко распространились портативные глюкометры для измерений в домашних условиях. Достаточно поместить капельку крови на присоединённую к аппарату глюкозоксидазного биосенсора одноразовую индикаторную пластину, и через несколько секунд известен уровень глюкозы в крови (гликемия).
Следует отметить, что показания двух глюкометров разных фирм могут отличаться, и уровень гликемии, показываемой глюкометром, как правило, на 1—2 единицы выше реально существующего. Поэтому желательно сравнивать показания глюкометра с данными, полученными при обследовании в поликлинике или стационаре.
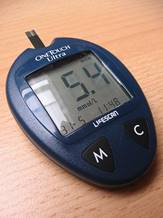
Глюкометр, прибор для самоконтроля уровня глюкозы крови
Профилактика осложнений
· Контроль артериального давления, преимущество отдаётся метаболически нейтральным (ИАПФ, сартаны) и метаболически позитивным (моксонидин) препаратам.
· Назначение гиполипидемической терапии различных препаратов из группы статинов (контроль ТГ, ЛПНП и повышение ЛПВП и снижение прогрессирования ретинопатии, нейропатии, ИБС), статины (контроль ЛПНП, снижение ИБС). Комбинация фенофибрата и статинов у пациентов высокого риска с макросудистыми осложнениями в анамнезе.
Литература
1. Клиническая эндокринология. Руководство Н.Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 219. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
2. American Diabetes Association Other «Types» of Diabetes. (August 25, 2005)
3. Клиническая эндокринология. Руководство Н.Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 213. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
4. Питер Дж. Уоткинс Сахарный диабет = ABC of Diabetes М.И. Балаболкина. — 2. — Москва Бином, 2006. — P. 15. — 134 p. — 3000 экз. — ISBN 5-9518-0156-7
5. Клиническая эндокринология. Руководство Н.Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 209-213. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
6. Михайлов В.В. Основы патологической физиологии Руководство для врачей. Б. М. Сагалович. — Москва Медицина, 2001. — С. 117—124. — 704 с. — ISBN 5-225-04458-1
7. Клиническая патофизиология Учеб. пособие для студентов вузов Алмазов В.А.. — издание 3-е, переработанное и дополненное. — Санкт-Петербург гос. мед. ун-т им. И.П. Павлова; М. ВУНМЦ Питер, 1999. — С. 209—213.
8.Vaxillaire M, Froguel P (May 2008). Monogenic diabetes in the young, pharmacogenetics and relevance to multifactorial forms of type 2 diabetes. Endocr. Rev. 29 (3) 254–64. DOI10.1210er.2007-0024. PMID 18436708.
9. Клиническая эндокринология. Руководство Н.Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 213—216. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
10.Михайлов В.В. Основы патологической физиологии Руководство для врачей. Б.М. Сагалович. — Москва Медицина, 2001. — С. 120-121. — 704 с. — ISBN 5-225-04458-1
11.Михайлов В.В. Основы патологической физиологии Руководство для врачей. Б.М. Сагалович. — Москва Медицина, 2001. — С. 121-122. — 704 с. — ISBN 5-225-04458-1
12. Михайлов В.В. Основы патологической физиологии Руководство для врачей. Б. М. Сагалович. — Москва Медицина, 2001. — С. 123-127. — 704 с. — ISBN 5-225-04458-1
13. Клиническая эндокринология. Руководство Н. Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 220. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
14. Клиническая эндокринология. Руководство Н.Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 223-227. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
15. Строев Ю.И. и др. Сахарный диабет. СПб, 1992
16. Клиническая эндокринология. Руководство Н.Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 249-253. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
17. Диабет 1-го типа (рус.). Проверено 31 июля 2009.
18. Что такое MODY-диабет (рус.). Проверено 31 июля 2009.
19. Клиническая эндокринология. Руководство Н.Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 225-253. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
20. Клинические аспекты сахарного диабета
21. Клиническая эндокринология. Руководство Н.Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 221-223. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
22. Клиническая эндокринология. Руководство Н.Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 254. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
23. Питер Дж. Уоткинс Сахарный диабет = ABC of Diabetes М. И. Балаболкина. — 2. — Москва Бином, 2006. — P. 22—27. — 134 p. — 3000 экз. — ISBN 5-9518-0156-7
24. Клиническая эндокринология. Руководство Н. Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 255—259. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
25. Инсулинотерапия СД 2 типа (рус.). Проверено 31 июля 2009.
26.Диета при сахарном диабете (рус.). Проверено 31 июля 2009.
27. Программа обучения больных с сахарным диабетом (рус.). Проверено 31 июля 2009.
28. Клиническая эндокринология. Руководство Н. Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 259-263. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
29. Клиническая эндокринология. Руководство Н. Т. Старкова. — издание 3-е, переработанное и дополненное. — Санкт-Петербург Питер, 2002. — С. 263-270. — 576 с. — («Спутник Врача»). — ISBN 5-272-00314-4
30. Питер Дж. Уоткинс Сахарный диабет = ABC of Diabetes М. И. Балаболкина. — 2. — Москва Бином, 2006. — P. 34-40. — 134 p. — 3000 экз. — ISBN 5-9518-0156-7
31. Интенсивная инсулинотерапия. (рус.). Проверено 8 августа 2009.
32. Питер Дж. Уоткинс Сахарный диабет = ABC of Diabetes М. И. Балаболкина. — 2. — Москва Бином, 2006. — P. 46. — 134 p. — 3000 экз. — ISBN 5-9518-0156-7
33. Питер Дж. Уоткинс Сахарный диабет = ABC of Diabetes М. И. Балаболкина. — 2. — Москва Бином, 2006. — P. 38. — 134 p. — 3000 экз. — ISBN 5-9518-0156-7
34. Питер Дж. Уоткинс Сахарный диабет = ABC of Diabetes М. И. Балаболкина. — 2. — Москва Бином, 2006. — P. 42—46. — 134 p. — 3000 экз. — ISBN 5-9518-0156-7
35. Диабет 2-го типа (рус.). Проверено 31 июля 2009.
36.Дистергова О.В. Руководство по лечению сахарного диабета. Омск, 1996
37. Pories WJ, Swanson MS, MacDonald KG, et al. Who would have thought it An operation proves to be the most effective therapy for adult-onset diabetes mellitus. Ann Surg. 1995;222339-352
38. Ballantyne GH, Wasielewski A, Saunders JK. The Surgical Treatment of Type II Diabetes Mellitus Changes in HOMA Insulin Resistance in the First Year Following Laparoscopic Roux-en-Y Gastric Bypass (LRYGB) and Laparoscopic Adjustable Gastric Banding (LAGB). Obes Surg. 2009 Sep;19(9)1297-303.
39. Scopinaro N. Prospective controlled study of the effect of BPD on type 2 Diabetes and metabolic syndrome in patients with 25-35 BMI. 14-th World Congress of the IFSO. August 26-29, 2009, Paris, France