| Похожие рефераты | Скачать .docx | Скачать .pdf |
Реферат: Методи обстеження хворих
Міністерство охорони здоров'я України
Куп’янський медичний коледж ім. Марії Шкарлетової
НАУКОВА РОБОТА
на тему:
« Клінічні обстеження пацієнтів з захворюваннями внутрішніх органів та його значення »
Куп’янськ – 2008
Вступ
Мета роботи . Реформування медичної освіти в Україні висуває нові вимоги до майбутніх сестер – бакалаврів. Збільшується значення самостійності медичної сестри під час первинного обстеження пацієнта, визначення стану його здоров'я і проведення діагностичного пошуку за наявності найпоширеніших клінічних синдромів.
Медична сестра – бакалавр повинна знати основні причини розвитку симптомів та синдромів у клініці внутрішніх захворювань, навчить правильно призначати обстеження пацієнту та своєчасно виявити симптоми захворювання внутрішніх органів, що дасть змогу своєчасно не тільки діагностувати патологічний процес, але і зберегти життя і здоров'я пацієнта.
Актуальність теми . Методи обстеження хворого мають важливе значення для діагностики терапевтичних захворювань. Вони складають велику питому вагу в клініці внутрішніх хвороб, знання медичної сестри методів обстеження пацієнтів відіграє суттєву роль не лише для своєчасної та правильної діагностики, але й для відповідного впливу на лікувальний процес, прогноз та видужання пацієнта.
Ще у працях Гіппократа людство вперше отримало систематизацію свого багатовічного досвіду в медицині. Гіппократ звернув увагу на загальний вид, вираз обличчя, положення тіла, форму грудної клітки, стан черева, шкіру та слизові оболонки, язик, температуру тіла. Оцінювався сон, дихання, травлення, пульс, виділення (поту, сечі, мокроти).
Основу методики практичного лікаря, а саме: пальпація, наприклад печінки, селезінки; постукування; вислуховування.
Гален заклав основу діагностики розпізнання місцевих вогнищ захворювання. Він детально вивчив все про пульс і зображення дзеркал для освітлення доступних частин тіла (прямої кишки, піхви). Протягом більше ніж 10000 років вільна творча думка завмирає, діагностика в цю епоху, вся наука звелася до вивчення пульсу та огляду сечі.
В діагностиці в цей час, до початку XIX століття, не було руху вперед, якщо навіть взяти до уваги успіх в розпізнанні серцевих захворювань (пальпація в серцевій області, огляд яремних вен і каротиду) та введення хімічного обстеження сечі.
Наукові основи сучасних методів діагностики, яка головним чином покорила розвиток фізики та хімії. Винаходження термометрів, вушне дзеркало і метод перкусії але не змогли знайти спосіб для розповсюдження.
В 1808 році з’явився опис перкусії але на французькій мові.
В 1818 році Корвізар написав свої спостереження про перкусію.
В 1819 році Лаєннек написав свою працю про аускультацію.
В подальшому розвивається хімічні та мікроскопічні методи діагностики. Розробляють клінічну термометрію. Вводять різні оптичні прилади для освітлення і огляду порожнини тіла.
В кінці XIX починають застосовувати бактеріологічні і серологічні методи обстеження, вводиться вимірювання артеріального і кров’яного тиску, закладають рентгенологічні методи діагностики,
На початку ХХ століття розробляється електрокардіографічний метод.
Кожна медична сестра – бакалавр згідно сучасним вимогам в медицині під час професійної діяльності широко буде використовувати методи клінічного дослідження і не зможе обходитись без них жодного дня. Тому виникла необхідність написати цю науково-дослідницьку роботу яка базується на досягненнях сучасної теоретичної та практичної медицини.
В нашій роботі дається опис основних (опитування, огляд, пальпація, перкусія, аускультація) та додаткових – інструментальних і лабораторних методів обстеження хворого.
Присутні також методики клінічного обстеження пацієнтів з різними захворюваннями внутрішніх органів, зокрема з патологією дихальної, серцево-судинної, травної, сечовидільної, ендокринної системи та органів кровотворення. Для цього окремо виділені пункти, де детально, за допомогою методик, охарактеризовується той чи інший орган та визначається його функціональний стан.
Одержані результати під час відповідних досліджень дозволятимуть правильно поставити діагноз та своєчасно призначити комплексну (етіотропну, патогенетичну та симптоматичну) терапію, яка буде спрямована на видужання хворого.
1. Теоретичні основи обстеження хворих та основні скарги пацієнтів
1.1 Суб’єктивні методи обстеження
Методом суб'єктивного обстеження є опитування, яке проводиться за схемою: паспортні дані, скарги (основні та додаткові), анамнез хвороби та життя.
З'ясувавши паспортні дані, медична сестра приступає до основного розділу суб'єктивного дослідження – анамнезу (від грец. anamnesis – згадування). Сукупність усіх даних, отриманих при опитуванні хворого, називають анамнезом хворого. Він має дуже велике значення для розпізнавання захворювання. Невимушена розповідь хворого про його страждання, уважно і терпляче вислухана медичною сестрою, – неодмінна умова для створення атмосфери довіри між ними, яке вкрай необхідне для успішного лікування.
Анамнез збирають за відповідним планом.
З отриманих відповідей медична сестра може скласти уявлення про систему, ушкодження якої, ймовірно, має місце в даному випадку. Однак подібні симптоми можуть спостерігатись і при ураженні інших систем, тому тепермедична сестра повинна приступити до наступної частини плану збирання анамнезу (опитування) за системами. Звичайний порядок опитування такий: серцево-судинна, дихальна, травна, видільна та інші системи. З'ясовуючи стан дихальної системи хворого, медична сестра встановлює, чи немає у нього болю в грудях, задишки, кашлю, кровохаркання тощо. З приводу системи травлення вона дізнається, чи не турбує хворого біль у животі, блювання, нудота, печія, закрепи, проноси.
Щодо видільної системи медична сестра уточнює, чи не турбує хворого біль у крижах, біль при сечовипусканні (дизурія), яке забарвленнясечі (каламутне, солом'яно-жовте, кольору пива).
Потім ставляться запитання щодо стану нервової системи, органів чуття. При цьому з'ясовують, чи не болить у хворого голова, чи не страждає він на безсоння, чи не буває в нього запаморочень, непритомності, послаблення пам'яті, чи не порушений зір, слух, нюх тощо.
З отриманих відповідей у медичної сестри складається уявлення про різноманітні порушення в організмі хворого на той день, коли проводиться його обстеження.
Проте для правильного діагностування хвороби необхідно знати, як розвивалося захворювання від моменту його виникнення до моменту обстеження хворого. Цей пункт анамнезу називають з'ясуванням динаміки захворювання. Для цього хворому ставлять такі запитання: з чого почалося захворювання; чи не передувало йому яке-небудь інше захворювання: застуда, перевтома, приймання недоброякісної їжі. Відтак з'ясовуємо, в якій послідовності розвивалися різні ознаки хвороби. Якщо була підвищена температура тіла, то як вона наростала: чи не змінювалися періоди поліпшення періодами погіршення, з чим хворий пов'язує це погіршення, яке застосовувалося лікування і яким був його ефект тощо.
Сукупність отриманих відомостей становить лише частину анамнезу і називається анамнезом хвороби – anamnesis morbi . Однак часто коріння захворювання сягають у минуле. Теперішнє страждання може бути наслідком іншого, давним-давно перенесеного захворювання, яке було ще в дитинстві. Наприклад, мітральна вада серця, яку знаходить медична сестра, може бути наслідком перенесеного багато років тому ревматичного ендокардиту. Цироз печінки, який передбачає тепер медична сестра, може бути наслідком давно перенесеного гострого вірусного гепатиту.
Відтак, на розвиток теперішнього захворювання могли впливати інші хвороби, умови праці й побуту, обстановка, в якій ріс і розвивався хворий, різні шкідливі звички, зокрема куріння, зловживання алкоголем, наркотиками, тривалі нервово-психічні травми. Щодо хворих, у яких медична сестра передбачає туберкульоз легень, надзвичайно важливо з'ясувати, чи не мали вони контакту з хворими на туберкульоз у сім'ї, за місцем роботи, навчання тощо.
Сукупність відомостей, отриманих від хворого щодо всіх цих моментів, називається анамнезом життя – anamnesis vitae .
Вона має з'ясувати:
• умови, в яких ріс і розвивався хворий;
• умови його праці та побуту в минулому й тепер;
• дані про попередні захворювання;
• сімейний анамнез, тобто уточнити стан здоров'я дружини (чоловіка), дітей, інших членів сім'ї, контакти із заразними хворими тощо;
• алергологічний анамнез (непереносність ліків, харчових продуктів, парфумерних виробів);
• наявність шкідливих звичок.
Усі дані, отримані при збиранні анамнезу, записують в історію хвороби чи амбулаторну карту. На першій сторінці історії хвороби подають загальні відомості про хворого: прізвище, ім'я та по батькові; стать; вік; місце проживання (домашня адреса); професія; соціальне походження. Це паспортна частина історії хвороби.
Деякі дані паспортної частини можуть мати певне діагностичне значення. Так, для атеросклерозу характерний вік понад 60 років, а для виразкової хвороби дванадцятипалої кишки – молодий вік (20‑30 років).
Дані про місце проживання хворого також мають значення, оскільки в деяких місцевостях поширені певні захворювання. У Прикарпатті – це, наприклад, фтор- і йоддефіцитні захворювання.
Так само важливо знати професію хворого. Наприклад, у хворих, професія яких пов'язана з вугільною промисловістю, можуть розвинутися хронічні обструктивні хвороби легень.
1.2 Об’єктивні методи обстеження
У нормі ліва межа серця розташована в п'ятому міжребровому проміжку на 1,0–1,5 см вправо від лівої середньоключичної лінії. При деяких захворюваннях розміри серця можуть збільшуватись. Наприклад, при гіпертонічній хворобі, аортальних вадах ліва межа серця зміщується вліво, при міокардитах розширюються всі порожнини серця, і межі серця поширюються вліво і вправо (кулеподібне серце).
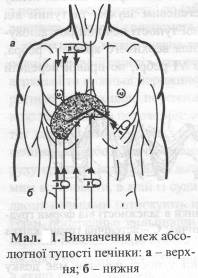
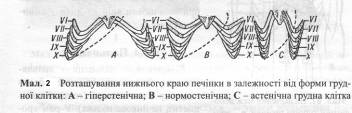
Перкусію застосовують і при обстеженні органів черевної порожнини. Наприклад, перкусія печінки дає абсолютну тупість, завдяки чому її легко можна відрізнити від сусідніх органів (Мал. 1). Верхня межа печінки збігається з нижнім краєм правої легені. Наприклад, по правій середньо ключичній лінії верхня межа печінки розміщена на VI ребрі, а по середній пахвовій лінії – на VIII ребрі (Мал. 2). При визначенні нижньої межі печінки необхідно використовувати тиху перкусію, оскільки розташовані поряд шлунок і кишки містять багато повітря і це змінює печінковий перкуторний звук. Нижній край печінкової тупості має такі межі: по лівій пригруднинній лінії він збігається з нижнім краєм ребрової дуги, по передній серединній лінії перкутується в точці між верхньою і середньою третинами лінії, яка з'єднує нижній край мечоподібного відростка з пупком; по середньо ключичній лінії нижня межа збігається з нижнім краєм правої ребрової дуги, а по правій середній пахвовій лінії – розташована на Х ребрі.
Верхня межа печінкової тупості при асциті, великих пухлинах черевної порожнини, вагітності може зміщуватися догори. Нижній край печінки опускається в разі її збільшення, що спостерігається при гепатитах, цирозах печінки тощо. Печінка може зменшуватися у випадку її гострої дистрофії, цирозу; при цьому печінкова тупість також зменшується.
Перкусію селезінки здійснюють у вертикальному положенні хворого або лежачи на правому боці по лівій середній пахвовій лінії. При перкусії над селезінкою вислуховується абсолютно тупий звук. Верхня межа селезінки збігається з нижнім краєм лівої легені. Селезінкова тупість завширшки 5‑6 см розміщена між середньою і задньою пахвовими лініями від IX до XI ребра. Слід пам'ятати, що при значному асциті визначити перкуторно селезінку неможливо.
У нормі при перкусії передньої черевної стінки вислуховується тимпанічний звук (такий звук є також у зоні Траубе – над лівою ребровою дугою), він зникає, якщо у лівій плевральній порожнині з'являється випіт, спричинений газами шлунка та кишок. При наявності в черевній порожнині рідини, пухлини, збільшеної печінки чи селезінки перкусійний звук притуплений.
За допомогою пальпації та перкусії живота визначають наявність вільної рідини в черевній порожнині. Для цього пальці лівої руки кладуть на ліву бічну поверхню живота, а пальцями правої руки легко поштовхують по правій бічній поверхні. Якщо в черевній порожнині є рідина, то ліва рука відчуватиме дрижання внаслідок коливання рідини. Це можна лише відчути, якщо помічник медичної сестри натисне ребром своєї кисті на черевну стінку між двома руками того, хто пальпує, щоб виключити її коливання.
При постукуванні в ділянці нирок (долоню лівої руки кладуть на поперекову ділянку і по ній злегка постукують кулаком правої руки) може виникати біль, що спостерігається при пієлонефритах, сечокам'яній хворобі (симптом Пастернацького).
Аускультація
Аускультація (вислуховування) – один з основних методів обстеження хворих, який полягає у вислуховуванні звукових явищ в організмі: тонів серця, шумів дихання, перистальтики. Цей метод у 1816 р. впровадив у клінічну практику французький лікар Лаеннек, учень Корвізара. Відомо, що й Гіппократ рекомендував прикладати вухо до грудної клітки при підозрі на емфізему легені. Перший інструмент для аускультації – стетоскоп – винайшов і запропонував Лаеннек.
Розрізняють дві методики вислуховування: 1) опосередковану аускультацію, яку здійснюють за допомогою інструментів – стетоскопа, стетофонендоскопа (Див. мал. 3); 2) безпосередню аускультацію – прикладанням вуха до тіла хворого. Здебільшого використовують опосередковану аускультацію і лише як виняток – безпосереднє вислуховування. Опосередкована аускультація дає точнішу аускультативну картину. Цей вид аускультації більш зручний, гігієнічний як для аускультуючого, так і для хворого. Стетоскоп можна прикладати до важкодоступних для вуха місць, наприклад ділянки шиї, периферійних судин.
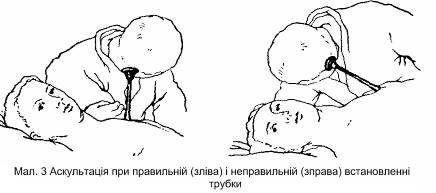
Під час аускультації у приміщенні повинно бути тихо і тепло, грудна клітка має бути оголена, оскільки тертя одягу може впливати на аускультативну картину. Слід також пам'ятати, що тертя волосся під стетоскопом може спричинювати побічні звуки; щоб запобігти цьому, волосся слід змочити водою.
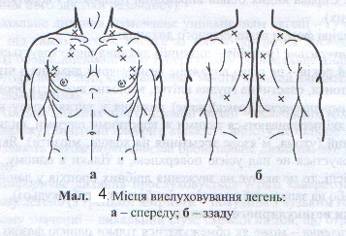
Аускультація – важливий інформативний метод фізичного обстеження органів дихання (Див. мал. 4). Під час дихання повітря рухається по трахеї, бронхах, альвеолах, спричинюючи їх коливання, які передаються на поверхню грудної клітки й під час аускультації сприймаються як дихальні шуми. До останніх відносять везикулярне, бронхіальне дихання, хрипи, крепітацію, плевральні шуми. Везикулярне дихання вислуховується в нормі під час вдиху, нагадуючи звук, що виникає при вимовлянні букви «ф». Під час видиху везикулярне дихання або зовсім не вислуховується, або слабко вислуховується на початку видиху. Під час вдиху легені розпрямлюються, стінки альвеол напружуються, коливаються і виникає шум – везикулярне дихання.
Під час видиху альвеоли спадаються, швидко зменшується напруження і коливання їх стінок, при цьому перестає вислуховуватись дихальний шум. Везикулярне дихання в деяких випадках може змінюватися. Наприклад, послаблення везикулярного дихання спостерігається у здорових людей, які мають товсту грудну стінку. Проте найчастіше ослаблене дихання виявляється при захворюваннях органів дихання: емфіземі легень, пневмотораксі, плевриті, пневмонії (коли альвеоли заповнюються запальним ексудатом), закупорці бронхів (пухлиною, збільшеним лімфатичним вузлом, стороннім тілом), що призводить до зменшення вентиляції легені або якоїсь її частини (частки, часточки). Крім цього, ослаблене дихання вислуховується при переломах ребер, міжребровій невралгії, міозиті. Під час аускультації можна виявити посилене везикулярне дихання, що в нормі спостерігається у випадку тонкої грудної стінки, наприклад, у маленьких дітей (пуерильне дихання), при глибокому та прискореному диханні. При ексудативному плевриті й тяжких запальних процесах у легені на здоровій половині грудної клітки вислуховується посилене везикулярне дихання.
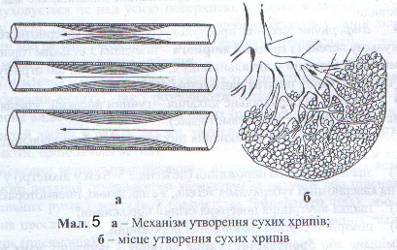
Різновидом везикулярного дихання є жорстке дихання, яке спостерігається при бронхітах. Запалення слизової оболонки бронхів, її набряк, скупчення ексудату призводять до нерівномірного звуження бронхів. При проходженні повітря через такий змінений бронх дихальний шум набуває жорсткого відтінку. Чим більше звужений бронх, тим жорсткішим стає дихання, і воно нагадує захриплий голос. При значному звуженні бронха виникає шум, схожий на свист, який отримав назву сухих хрипів (Див. мал. 5). Таким чином, при вираженому запаленні слизової оболонки бронхів жорстке дихання може набути характеру хрипів. При жорсткому диханні видих стає подовженим.
Під час аускультації легень можна вислухати бронхіальне дихання. Цей тип дихання в нормі вислуховується над ділянкою гортані, у міжлопатковій ділянці під час вдиху і видиху. Бронхіальне дихання нагадує собою звук, який виникає під час вимовляння букви «х» внаслідок коливання голосових зв'язок при проходженні повітря через голосову щілину. Над здоровими легенями бронхіальне дихання не вислуховується, оскільки воно заглушується везикулярним. При захворюваннях легень (пневмонії, туберкульозі), внаслідок яких ущільнюється легенева тканина, може вислуховуватися бронхіальне дихання. При абсцесі легень, кавернозній формі туберкульозу над ними може вислуховуватися бронхіальне дихання, яке нагадує звук, що виникає при проходженні повітря через шийку порожньої пляшки. Таке дихання називають амфоричним.
Під час аускультації грудної клітки можна вислухати також такі дихальні шуми, як хрипи, крепітація, шум тертя плеври.
Дихальні шуми, що виникають у бронхах внаслідок скупчення в них слизу, ексудату, а також при запальному або алергійному набряку слизової оболонки бронха і бронхоспазмі, називають хрипами. Хрипи поділяються на сухі та вологі. Сухі (ronchi siccum ) виникають унаслідок значного звуження бронхів за рахунок ексудату, набряку слизової оболонки бронха, бронхоспазму. Коли вражаються дрібні бронхи, то вислуховуються свистячі хрипи (ronchi sibilantes ), а в більших за калібром бронхах – хрипи низькі (ronchi sonori ). Вологі хрипи (ronchi humidum ) виникають при скупченні у бронхах рідкого ексудату – струмінь повітря, проходячи крізь нього, утворює бульбашки, які лускаються, що сприймається вухом під час аускультації як тріск. Залежно від калібру бронхів вологі хрипи розподіляють на дрібно-, середньо – та великопухирчасті (Див. мал. 6). Дрібнопухирчасті хрипи, на відміну від великопухирчастих, часто вислуховуються у великій кількості, вони тихіші та коротші.
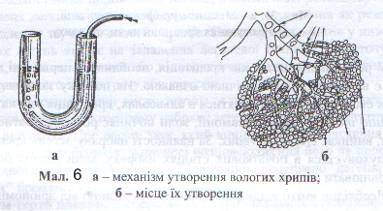
Сухі й вологі хрипи виявляються при бронхітах, пневмоніях, набряку легень, бронхіальній астмі тощо. Слід пам'ятати, що кашель переміщує мокротиння в просвіті бронхів, унаслідок чого може змінюватися аускультативна картина. При набряку легень можуть виникати великопухирчасті хрипи, у трахеї – трахеальні хрипи, які вислуховуються навіть за кілька кроків від хворого (клекітне дихання).
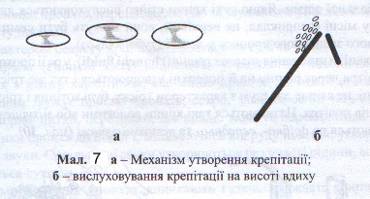
Крепітація вислуховується над ділянкою запалення легені (пневмонія). Крепітація виникає в альвеолах наприкінці видиху і вислуховується як дрібний тріск, що нагадує тертя пучка волосся біля вуха. Крепітацію спричинює розлипання склеєних запальним випотом стінок альвеол унаслідок проходження повітря під час вдиху (Див. мал. 7). Крепітація вислуховується при крупозній пневмонії (на початку захворювання – crepitatio indux і під час його розрішення – crepitatio redux ), набряку легень, інфаркті легень. Іноді важко відрізнити вологі дрібнопухирчасті хрипи, особливо які виникли в бронхіолах, від крепітації. У цих випадках слід пам'ятати, що дрібнопухирчасті вологі хрипи вислуховуються під час вдиху і видиху та змінюються після кашлю, тоді як крепітація виникає лише в кінці вдиху, і кашель її не змінює.
При сухому плевриті над ділянкою запального процесу можна вислухати шум тертя плеври. У здорових людей парієтальний і вісцеральний листки плеври гладенькі, зволожені, під час дихання вони безшумно ковзають один по одному. При сухому плевриті на листках плеври відкладаються нитки фібрину, внаслідок чого листки стають жорсткі, при їх терті виникає плевральний шум і локальна болісність. Під час аускультації шум тертя плеври нагадує скрип снігу, шелест паперу, хрустіння шкіри. Слід пам'ятати, що шум тертя плеври може вислуховуватись під час вдиху і ї видиху, він не змінюється після кашлю, а при натискуванні фонендоскопом посилюється.
При роботі серця теж виникає ряд звукових явищ, які вивчають за допомогою аускультації. У нормі над ділянкою серця вислуховується два коротких звуки «там-та, там-та», які називаються серцевими тонами (Див. мал. 8).
Перший тон виникає під час систоли шлуночків, тому називається систолічним. Другий тон одержав назву діастолічного, оскільки він виникає у фазі діастоли. Перший тон складається з кількох компонентів: клапанного, м'язового, судинного і передсердного.
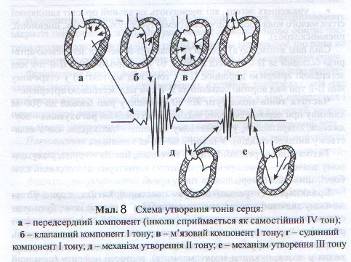
Клапанний компонент (основний) зумовлений коливанням стулок атріовентрикулярних клапанів. Утворення м'язового компонента пов'язують із коливанням напружених кардіоміоцитів шлуночків. Судинний компонент виникає внаслідок коливань стінок аорти, легеневої артерії через розширення їх систолічним об'ємом крові. Передсердний компонент пов'язаний зі скороченням міокарда передсердь.
Другий тон виникає на початку діастоли, внаслідок коливання клапанів аорти та легеневої артерії при їх змиканні.
Для правильної оцінки аускультативної картини необхідно знати місця проекції клапанів на грудну стінку, а також ділянки найкращого їх вислу ховування. Наприклад, двостулковий клапан проектується в місці прикріплення IV лівого ребрового хряща до краю груднини; тристулковий клапан – на груднині, по середині лінії, яка з'єднує місця прикріплення до груднини лівого III і правого V ребрових хрящів; клапан аорти – по середині груднини на рівні III ребрових хрящів; клапан легеневої артерії – у другому лівому міжребровому проміжку на 1,0–1,5 см лівіше від краю груднини. На передній грудній стінці є також ділянки найкращого вислуховування кожного клапана, які не збігаються з проекцією клапанів. Наприклад, двостулковий клапан найкраще вислуховується в ділянці верхівкового поштовху, тристулковий – на нижньому краю груднини, клапан аорти – у другому міжребровому проміжку справа від краю груднини, ділянка найкращого вислуховування клапана легеневої артерії збігається з істинною проекцією клапанів.
Вислуховують названі клапани в такій послідовності: двостулковий клапан, клапан аорти, клапан легеневою артерії, тристулковий клапан і нарешті – у V точці (точка Боткіна–Ерба), яка розташована в третьому міжребровому проміжку по лівому краю груднини, вислуховують звукові явища, пов'язані з роботою аортального клапана.
Аускультацію серця необхідно здійснювати у вертикальному й горизонтальному положеннях хворого як у стані спокою, так і після фізичного навантаження. Слід пам'ятати, що посилення серцевого шуму або порушення ритму після фізичного навантаження спостерігається при патологічних змінах у серці.
Перший тон виникає під час систоли, після довгої паузи, краще вислуховується над верхівкою та збігається з верхівковим поштовхом та артеріальним пульсом. Перший тон більш тривалий і низький. Другий тон виникає під час діастоли, після короткої паузи, краще вислуховується над основою серця, не збігається із верхівковим поштовхом і артеріальним пульсом. Другий тон коротший і вищий. Іноді можна вислухати третій і четвертий серцеві тони – найчастіше в дітей і худих молодих людей.
Серцеві тони можуть змінюватися. Послаблення обох тонів, наприклад, може спостерігатися в разі порушення скоротливої функції міокарда (міокардити, кардіоміопатія, дифузний кардіосклероз, ексудативний перикардит, анемія, колапс, емфізема легень, ожиріння). Посилення обох тонів виникає при активації симпатико-адреналової системи, що спостерігається при фізичних та емоційних стресах, дифузному токсичному зобі. Послаблення першого тону або його відсутність відзначаються при недостатності двостулкового клапана, аортальних вадах серця. Слід також пам'ятати, що при кардіосклерозі, міокардитах, кардіоміопатіях може послаблюватися перший тон, а не обидва відразу. Посилення першого тону над верхівкою спостерігається при стенозі (звуженні) отвору мітрального клапана, екстрасистолії (позачергове скорочення серця). Зміна звучності першого тону над основою серця не має самостійного значення, тому що він лише іррадіює сюди з верхівки. Послаблення другого тону над аортою відзначається при недостатності аортального клапана. Посилення (акцент) другого тону над аортою спостерігається при артеріальній гіпертензії (гіпертензивній хворобі, симптоматичних артеріальних гіпертензіях), психоемоційних та фізичних стресах, атеросклерозі аорти. Акцент другого тону на й легеневій артерії з'являється при підвищенні тиску в малому колі кровообігу, що виявляється при мітральних вадах серця, хронічних захворюваннях легень (емфіземі легень, хронічному обструктивному бронхіті, бронхіальній астмі).
Поява третього або четвертого серцевого тону створює тричленний ритм, який ще називають ритмом галопу (він нагадує тупіт коней). Тричленний ритм вислуховується при значному послабленні скоротливої функції місії карда. Третій додатковий тон може вислуховуватися на початку діастоли – протодіастолічний галоп в її середині – мезодіастолічний в кінці діастоли – пресистолічний галоп. При мітральному стенозі теж може вислуховуватись своєрідний тричленний серцевий ритм, який складається з тону відкриття мітрального клапана, голосного першого Тону і другого тону. Цей ритм називають ритмом перепілки, оскільки він нагадує її крик.
При аускультації серця можна іноді вислухати серцеві шуми, які виникають між серцевими тонами під час систоли або діастоли. Серцеві шуми можна розподілити на внутрішньо серцеві та позасерцеві. Внутрішньосерцеві шуми в свою чергу поділяються на органічні та функціональні. Вони виникають унаслідок турбулентного руху крові та коливань частин серця (клапанів, м'язів, перегородок, хорд).
Органічні серцеві шуми можуть бути клапанного або міокардіального походження. Клапанні шуми виникають при набряку, деформації, зрощенні стулок клапанів, ураженні хорд або соскоподібних м'язів клапанного апарата, що спостерігається при природжених або набутих вадах серця. Міокардіальні шуми пов'язані з органічним ураженням міокарда без зміни клапанів; вони спостерігаються при міокардитах, кардіоміопатіях, токсичному ураженні міокарда, а також при відносній недостатності клапанів.
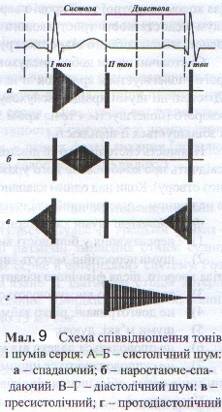
Залежно від фази серцевої діяльності шуми поділяють на систолічні та діастолічні (Див. мал. 9). Систолічний шум вислуховується між першим і другим серцевими тонами. Він з'являється в тих випадках, коли кров під час систоли шлуночків переміщується через звужений аортальний отвір в аорту, наприклад, при стенозі аорти. Систолічний шум вислуховується також при недостатності двостулкового клапана, коли під час систоли шлуночків кров прямує не тільки в аорту, а й повертається в ліве передсердя через нещільно замкнутий отвір мітрального клапана. Діастолічний шум вислуховується під час діастоли, між другим і першим тонами. Найчастіше він спостерігається при мітральному стенозі й недостатності аортального клапана. Якщо діастолічний шум вислуховується відразу після другого тону на початку діастоли, його називають протодіастолічним, шум у середині діастоли – мезодіастолічним, а в кінці діастоли, перед першим тоном – пресистолічним.
Шуми бувають м'які, грубі, шкрябаючі, іноді з музикальним відтінком, короткі й подовжені, тихі й голосні. Вони добре прослуховуються в місці найкращого вислуховування клапана. Наприклад, систолічний шум при недостатності мітрального клапана, а діастолічний – при стенозі отвору мітрального клапана краще прослуховується в ділянці верхівки. Над місцем найкращої аускультації аортального клапана при його недостатності прослуховується діастолічний шум, а при стенозі отвору аортального клапана – систолічний. Шум з місця утворення може поширюватися на іншу серцеву ділянку. Наприклад, систолічний шум при недостатності мітрального клапана може іррадіювати з верхівки в ліву пахвову ямку або в другий-третій міжребровий проміжок зліва від груднини; систолічний шум при стенозі отвору аортального клапана – на сонні артерії, у міжлопаткову ділянку.
При аускультації серця можна виявити функціональний шум, який є систолічним, непостійним, коротким, м'яким, майже не іррадіює, слабне на висоті вдиху, зменшується або зникає під впливом фізичного навантаження, а також у вертикальному положенні тіла. Найчастіше функціональний шум вислуховується над легеневою артерією, рідше – над верхівкою. При цьому шумі не спостерігаються зміни тонів серця. Функціональний шум не буває діастолічним, оскільки останній виникає лише при органічних змінах у серці.
Несерцеві шуми виникають за межами серця. До таких шумів належить шум тертя перикарда, плевроперикардіальний шум. При запаленні перикарда на його листках відкладається фібрин, при зневодненні організму листки перикарда стають сухими, на них можуть з'являтися ракові вузлики, що спричинює шорсткість листків. Внаслідок цього шум прослуховується під час систоли й діастоли, збігається з частотою пульсу. Шум тертя перикарда найкраще вислуховується в ділянці абсолютної серцевої тупості й нагадує хрустіння снігу, шелест паперу. Цей шум посилюється, якщо хворий нахилиться вперед або якщо міцно притиснути стетоскоп до грудної клітки. Шум тертя перикарда не зникає при затриманні хворим дихання.
Під час аускультації периферійних судин вислуховують артерії лише середнього калібру (сонну, стегнову, підключичну), оскільки в дрібних артеріях ніяких звуків вислухати не вдається. При аускультації артерій не слід натискати на них, щоб не спричинювати їхнього штучного звуження і виникнення стенотичного шуму. Сонну артерію вислуховують по внутрішньому краю груднинно-ключично-соскоподібного м'яза на рівні верхнього щитоподібного хряща, підключичну артерію – під ключицею, плечову – у ліктьовому згині на витягнутій руці, а стегнову – нижче від пахвинної складки.
У нормі на сонній і підключичній артеріях вислуховується два тони: перший тон – місцевий, тихіший виникає внаслідок напруження судинної стінки під час проходження пульсової хвилі. Другий тон – діастолічний, є від голосом другого тону серця. На стегновій артерії можна нічого не вислу хати або виявити систолічний тон місцевого походження. При недостатності аортального клапана на стегновій артерії замість одного тону можна вислухати два – подвійний тон Траубе. При недостатності цього клапана можна іноді вислухати подвійний систоло-діастолічний шум Дюрозьє.
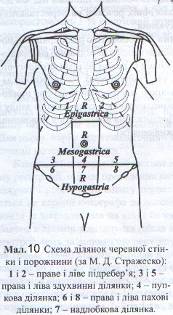
Аускультація органів черевної порожнини має обмежене діагностичне значення. Вислуховування живота здійснюють для визначення перистальтики кишок, шумів у них, пульсації черевного відділу аорти (Див. мал. 10). Посилення «кишкових шумів (бурчання) спостерігається при звуженні кишок, їх підвищеній перистальтиці. Наприклад, при обтураційній кишковій непрохідності під час переймоподібного болю вдається вислухати посилені булькаючі шуми, що свідчить про бурхливу перистальтику. Якщо в цей час фонендоскоп щільно притиснути до черевної стінки, то можна вислухати шум, який нагадує плескіт. Відсутність кишкових шумів може спостерігатися при перитонітах, тяжких формах гострого панкреатиту – симптом гробової тиші.
Об'єктивне дослідження хворого завершують вимірюванням температури тіла, маси тіла, зросту, окружності грудної клітки, живота, кінцівок (за наявності набряку).
1.3 Допоміжні методи обстеження
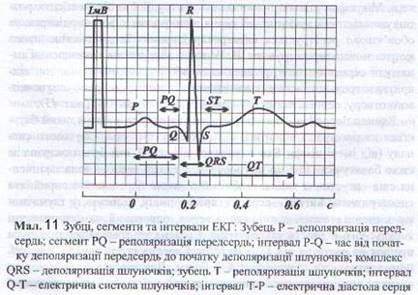
Електрокардіографія. Аналіз електрокардіограми розпочинають з перегляду відведень. Зазвичай реєструють 12 класичних відведень: три стандартних (двополюсних), три підсилених (однополюсних) відведення від кінцівок і шість однополюсних грудних відведень (Див. мал. 11).
Стандартні відведення. Щоб отримати І стандартне відведення, електроди накладають на згинальну поверхню нижньої третини передпліч правої (червоне маркування) і лівої (жовте маркування) рук. На нижню третину правої гомілки ставлять електрод з чорним маркуванням, це електрод заземлення (він необхідний, щоб уникнути впливу струмів). Перед цим шкіру очищують сумішшю етилового спирту й ефіру (1: 1) або теплою мильною водою, після чого її розтирають чистим ватно-марлевим тампоном до легкої гіперемії. Можна також користуватися контактною пастою або антисептичним розчином з тюбика-спрея. На очищені ділянки накладають марлеві прокладки (у 2–3 пласти), змочені теплим фізіологічним розчином. Потім ставлять ручки перемикача електрокардіографа у положення і записують декілька комплексів PQRST.
Щоб отримати II стандартне відведення, електроди накладають на передпліччя правої руки (червоне маркування) і на нижню третину гомілки (із зовнішнього боку) лівої ноги (зелене маркування). Ручку перемикача апарата ставлять у положення II і реєструють декілька комплексів PQRST.
Для отримання III стандартного відведення електроди накладають на передпліччя лівої руки (жовте маркування) і на гомілку лівої ноги (зелене маркування). Ручку перемикача ставлять у положення III і реєструють декілька комплексів PQRST.
Практично всі чотири електроди накладають одночасно, а послідовне вмикання їх здійснюють за допомогою ручки-перемикача або іншої спеціальної комутації в реєструючому пристрої.
І стандартне відведення реєструє суму потенціалів передньо-бічної стінки серця, III – суму потенціалів нижньої (задньої) стінки серця, а II відведення є арифметичною сумою цих потенціалів.
У 1942 p. Goldberger запропонував підсилені однополюсні відведення від кінцівок – augment (англ. – посилений); V – напруга]. За цим методом робочий диферентний електрод накладають поперемінно на праву руку (aVR), ліву руку (aVL) і ліву ногу (aVF), а індиферентні електроди – це об'єднані одним проводом електроди з двох інших кінцівок. При записуванні а VL‑відведення реєструють потенціали переважно правої половини серця (reit), у разі запису а KL‑відведення реєструють потенціали переважно лівої половини серця (left), a a VF – задньо-діафрагмальної поверхні серця (inferior).
Однополюсні грудні відведення дають змогу вивчити електричне поле серця в проекції на горизонтальну площину (стандартні відведення реєструють частину електричного поля серця в проекції на фронтальну площину), їх ще називають прекардіальними відведеннями. У цих відведеннях вивчають переважно потенціали передньої поверхні серця. При цьому електроди від кінцівок об'єднані одним проводом в індиферентний електрод з чорним маркуванням, який накладають на праву гомілку. Диферентний електрод ставлять у відповідні місця на грудній клітці.
Грудні відведення позначають буквою F (Voltag – одна точка). Розрізняють 6 позицій грудних відведень (V16 ).
Перша позиція (міститься в четвертому міжребровому проміжку праворуч від краю груднини; вона відповідає проекції передньої стінки правого шлуночка.
Друга позиція (V2 ) – у четвертому міжребровому проміжку ліворуч біля краю груднини; відповідає проекції передньої стінки правого шлуночка.
Третя позиція (V3 ) – у четвертому міжребровому проміжку по linea parasternalis sinistra; вона відповідає проекції переважно міжшлуночкової перегородки.
Четверта позиція (V4 ) – у п'ятому міжребровому проміжку по лівій середньо-ключичній лінії; відповідає проекції верхівки серця.
П'ята позиція (Vb ) – по передній пахвовій лінії у п'ятому міжребровому проміжку; відповідає проекції передньої (передньобічної) стінки лівого шлуночка.
Шоста позиція (V6 ) міститься по середній пахвовій лінії у п'ятому міжребровому проміжку; відповідає проекції бічної стінки лівого шлуночка.
Для уточнення характеристики правого шлуночка застосовують додаткові праві грудні відведення – V2R і V3 R ;вони симетричні до V2 і V 3 , але розташовані праворуч від груднини (V2 R – у четвертому міжребровому проміжку по правій середньо-ключичній лінії). Рідше ЕКГ записують у відведення V7-9 (по лівих задньопахвинній, лопатковій та біляхребцевій лініях); вони характеризують задню поверхню серця.
Кожній позиції грудного електрода відповідає своя форма QRST. Зубець R найменший у V 1 ; він поступово збільшується, досягаючи максимуму у V4 . У відведеннях V 5-6 у нормі зубці R трохи менші, ніж у V4 , крім того у цих відведеннях може реєструватися вузький (0,01–0,02 с) зубець Q.
Слід пам'ятати, що в грудних відведеннях зубці охарактеризують лівий шлуночок, a S – правий. Саме тому у відведенні V1 шлуночковий комплекс має форму rS (переважають потенціали правого шлуночка), а в лівих (V4 - 6 ) – Rs (переважають потенціали лівого шлуночка). У V3 потенціали правого і лівого шлуночка однакові, тому висота зубця R дорівнює глибині зубця S (R = S) – перехідна зона.
За наявності гіпертрофії лівого шлуночка амплітуда зубця R у V5-6 перевищує амплітуду цього самого зубця у V4 (RV5-6 > RV4 ), зростає також амплітуда зубця R у V3-1 , перехідна зона R = S зміщується праворуч (до V2-1 ). При гіпертрофії правого шлуночка у лівих грудних відведеннях (V4 - 6 ) реєструється глибокий зубець S.
У грудних відведеннях визначають час електронегативності – від початку комплексу QRS до останньої щербини на низхідному коліні цього комплексу. Тривалість негативного заряду на поверхні правого шлуночка (V 1-2 ) не перевищує 0,035 с, а лівого (V4 - 6 ) – 0,05 с. У випадку збільшення часу електронегативності у К до 0,07 с верифікують неповну, а понад 0,07 с – повну блокаду правої ніжки пучка Гіса (ширина всього комплексу QRS при цьому становить 0,13 с і більше). При неповній блокаді лівої ніжки пучка Гіса час електронегативності в лівих грудних відведеннях становить 0,05–0,08 с, а при повній блокаді цієї самої ніжки – понад 0,08 с (ширина всього комплексу QRS перевищує 0,12–0,13 с).
Значних коливань у грудних відведеннях зазнає зубець Т. Так, у V він становить від -4 до +4 мм, у відведеннях V2 - 4 його висота коливається від +3 до +11 мм. Особливо високий зубець Т уV 2 . У відведеннях V5-6 його висота становить 2–9 мм. При цьому треба пам'ятати, що негативний зубець Т з незміненим комплексом QRS можебути і в нормі, а негативний зубець Т зкомплексом qR або qRs є, безумовно, ознакою патології. Негативний зубець Т у V2 є ознакою патології тільки тоді, коли у V1 він позитивний. Негативні зубці Т уV 1-2 можуть бути і в нормі.
Дуже високі зубці Т угрудних відведеннях є ознакою патології, якщо вони поєднуються з патологічними негативними зубцями T у стандартних відведеннях із патологічною зміною сегмента ST, особливо коли зубець Т загострений і симетричний (гіпоксія міокарда) або глибокий від'ємний (гостра ішемія або хронічна ішемія – треба порівняти в динаміці).
Сегмент ST звичайно міститься на нульовій лінії – ізоелектрично. Зміщуватись на 0,5–1 мм він може у здорових молодих людей. Часом він трохи піднятий у правих грудних відведеннях, поєднуючись із високим зубцем Т.
ЕКГ за методом Неба (W. Nehb, 1938) записують так. За допомогою двополюсних відведень утворюють на грудній клітці «маленькі серцеві трикутники». Електрод з правої руки (червоний) встановлюють у другому міжребровому проміжку біля правого краю груднини, електрод від лівої руки (жовтий) – на задню пахвову лінію, а електрод від лівої ноги – у ділянку верхівкового поштовху.
При реєстрації різниці потенціалів між кожною парою утворюються три відведення – D (dorsalis), A (anterior), I (inferior). Відведення D записується при встановленні ручки перемикача електрокардіографа (або при увімкненні іншої системи перемикання) у перше стандартне положення (I ). Це відведення (D – «спинне») найчастіше дає змогу виявити патологію задньої стінки серця.
При встановлені перемикача у II стандартне положення реєструють відведення A (anterior), яке дає можливість виявити патологію передньої стінки серця.
Установивши перемикач електрокардіографа у III стандартне положення, реєструють відведення I (inferior), яке дає можливість виявити зміни задньодіафрагмальної поверхні серця.
У здорових людей у відведенні D комплекс QRS має форму qRS у 2 /3 випадків і qR – в 1 /3 . При цьому зубець q вузький (не перевищує 0,02 с), глибина його становить 0,5–7 мм. Сегмент SТ ізоелектричний, рідше – піднятий на 0,5–1,5 мм.
У відведенні А комплекс QRS частіше типу qRS, рідше – Rs, qR або R. Зубець Q вузький (0,02–0,03 с), амплітуда його в межах 25% щодо зубця R. Зубець S єу 88% здорових людей, глибина його 1–22 мм. Сегмент ST може відхилятись від ізоелектричної лінії від +1 до -1,5. Зубець Т високий, завжди позитивний і дорівнює 1–23 мм.
У відведенні I форма комплексу QRS частіше типу RS або qRS, рідше – Rs або rS. Зубець Q частіше відсутній або проявляється в межах не більше як 8% амплітуди зубця R, ширина його становить 0,01–0,02 с. Зубець S є завжди. Сегмент ST розташований ізоелектрично або косо догори. Зубець T завжди позитивний (1–1,5 мм.).
Відведення D дає можливість виявити інфаркт задньої стінки лівого шлуночка частіше, ніж це можна зробити, використавши стандартне III і посилене а VF‑відведення. W. Nehb (1938) вважає, що відведення D відображає стан верхніх відділів задньої стінки лівого шлуночка. Відведення А дає можливість виявити інфаркт міокарда передньої стінки лівого шлуночка ближче до основи серця. Відведення / краще, ніж III і AVF відтворює «події» при їхній задньодіафрагмальній локалізації.
Австрійські лікарі L.Z. Slopak і L. Partilla (1950) запропонували модифікацію способу Неба, згідно з якою електрод від правої руки (червоний) ставиться у другому міжребровому проміжку ліворуч від груднини послідовно в 4 точках – до передньопахвової лінії (S1 –S4 ). При цьому електрод від лівої руки (жовтий) постійно знаходиться в місці проекції верхівкового поштовху на задню пахвову лінію (позиція V7 ).
У здорових людей відведення S1 і S2 подібні до відведень за Небом. У відведенні S3 і S4 глибина зубця Q може досягати ЗО‑40% величини зубця R, але ширина його не перевищує 0,02–0,03 с, сегмент ST можеопускатись під ізолінію (випуклістю догори), зубець Т може бути від'ємним і нерівнобічним.
Автори методу стверджують, що у відведеннях S1 –S4 краще, ніж у стандартних, диференціюється патологічний зубець Q при ураженні зад-ньоверхніх (S1 –S2 ) і задньобічних (S3 –S4 ) відділів лівого шлуночка, характеризуючи не лише глибину ушкодження, а й його поширеність.
У 1960 р. бельгійський лікар Клетен запропонував двополюсне відведення для діагностики змін задньої стінки лівого шлуночка.
Для реєстрації електрокардіограми за методом Клетена електрод від правої руки (червоний) розміщують на рукоятці груднини, а електрод від лівої ноги (зелений) залишається на місці. Це відведення ідентичне а VF, однак амплітуда зубців у ньому збільшена в 1,5–2 рази. Зубець ф виражений чіткіше, ніж у відведенні aVF.
У 1954 р. J. Lambert запропонував додаткові однополюсні відведення, в яких грудний електрод розміщується у відведеннях V – над мечоподібним відростком, Veo – по середині лінії, що з'єднує мечоподібний відросток з пупком, і у відведенні Vo – над пупком. Це так звані черевні відведення: V – надчеревна ділянка, Vo – пупок (лат. omphalus), Veo – надчеревна ділянка–пупок. У нормі шлуночковий комплекс у черевних відведеннях має форму RS при вертикальній позиції серця і rS – при горизонтальній позиції серця. Відведення V реєструє епікардіальну поверхню правого шлуночка (rS або RS), а відведення Vg і Veo – епікардіальну поверхню лівого шлуночка (qR).
Ультразвукові методи дослідження. Для дослідження патологічних процесів в органах і системах організму людини широко застосовують високоінформативні ультразвукові методи діагностики, які ґрунтуються на аналізі ультразвукових імпульсів, відбитих від тканин із різними акустичними характеристиками. Цей метод абсолютно нешкідливий.
За допомогою ультразвукової діагностики виявляють патологію серця (ехокардіографія – ЕхоКГ), судин (допплєрографія, дуплекс-допплєрогра-фія), жовчних проток, печінки (рак, кіста, абсцес), підшлункової залози (набряк, пухлини, кісти), селезінки (пухлини, кісти, метастази), нирок (полікістоз, аплазія ниркової паренхіми, пієлонефрит, нефролітіаз), матки, її придатків, простати тощо.
Важливе діагностичне значення має ЕхоКГ, яка дає змогу виявити не тільки структурні зміни в серці, а й отримати функціональну характеристику міокарда та органів черевної порожнини.
Радіоізотопна діагностика. Радіоізотопна діагностика – вивчення патологічних змін органів і систем з використанням спеціальних радіоактивних ізотопів. За допомогою введення в організм людини спеціальних радіоактивних сполук, які поширюються в організмі та накопичуються впевних органах, аналізують обмін речовин, функцію органів, секреторно-екскреторні процеси. До радіоізотопних методів належать радіометрія, радіографія, сканування, сцинтиграфія. Радіометрію (метод, визначення концентрації радіоізотопів в органах і тканинах) застосовують для вивчення функціонального стану щитоподібної залози шляхом визначення накопичення 131 І або 99m Тс.
Радіографію (реєстрація накопичення, розподілу та виведення з органа ізотопу) використовують для дослідження функції легень, печінки, нирок, для аналізу стану кровообігу і вентиляції легень. Сканування і сцинтиграфія – отримання топографічного зображення органів, які вибірково накопичують відповідний ізотоп. У гастроентерології радіоізотопну діагностику застосовують для дослідження печінки, підшлункової залози. Сканування і сцинтиграфію печінки здійснюють за допомогою препаратів 198 Аи,99т Тс, що дає змогу визначити величину, вогнищеві й дифузні зміни органа. Бенгальський рожевий 131 І використовують для отримання інформації про функціональний стан гепатобіліарної системи.
У гематології за допомогою радіоізотопних методів визначають тривалість життя еритроцитів. Радіоізотопна діагностика серця дає інформацію про стан периферійної і центральної гемодинаміки, міокарда. Використання ізотопів, які вибірково накопичуються в міокарді, дає змогу отримати зображення, на якому можна виявити патологічні зміни, зокрема ділянки некрозу, фіброзу.
Особливе значення радіоізотопна діагностика має при дослідженні пухлин. Такі ізотопи, як 111 І, 99m Тс-пірофосфат, 57 Со, 67 Са, вибірково накопичуються в певних пухлинних тканинах. Радіоізотопи використовують для визначення функції зовнішнього дихання, сцинтиграфії легень, аналізу легеневого кровообігу, функціонального й анатомічного стану нирок.
Ендоскопічні методи дослідження. Ендоскопія – метод інструментального дослідження слизової оболонки порожнистих органів за допомогою спеціальних оптичних приладів – ендоскопів. Часто ендоскопію поєднують із біопсією і морфологічним дослідженням отриманого матеріалу.
Найбільше поширена ендоскопія в гастроентерології. Її застосовують при вивченні порожнини стравоходу (езофагоскопія), шлунка, дванадцятипалої кишки (гастро-, дуоденоскопія), прямої кишки (ректороманоскопія), товстої кишки (колоноскопія). Для діагностики та лікування захворювань органів дихання використовують ларингоскопію (огляд трахеї), бронхоскопію (дослідження бронхів), торакоскопію (дослідження плевральної порожнини). В урологічній практиці застосовують нефроскопію, цистоскопію, уретроскопію. Вони ж застосовуються для дослідження суглобів (артроскопія). Ендоскопія дає змогу уточнювати патологічний процес, диференціювати захворювання запального і пухлинного походження, а також здійснювати морфологічне дослідження біопсійного матеріалу.
Інколи застосовують ургентну ендоскопію з метою невідкладної діагностики та лікування, наприклад, для виявлення причин внутрішньої кровотечі та її лікування, видалення каменів чи сторонніх тіл, дренування порожнин тощо.
За допомогою ендоскопії здійснюють бужування, зрошення та аплікації лікарськими засобами оболонок порожнин, електрохірургічні й кріохірургічні маніпуляції, лазеротерапію, ультразвукове опромінення.
Підготовка хворих включає психологічні й спеціальні заходи. Хворому доцільно пояснити мету обстеження і ознайомити його з правилами проведення ендоскопії. Перед ендоскопією при потребі здійснюють спеціальну медикаментозну підготовку: призначають транквілізатори, анальгетики, протисекреторні засоби тощо. Ендоскопи вводять через природні отвори, фістули (фістулоскопія) або через товщу тканини із застосуванням троа-карів. Ендоскопію поєднують з уведенням контрастних речовин і подальшим рентгенологічним контролем (бронхографія, урографія). Ендоскопи стерилізують у розчинах антисептиків, після дослідження їх старанно промивають і дезінфікують.
Комп'ютерна томографія – це рентгенологічний метод обстеження, що полягає в круговому просвічуванні об'єкта рентгенівськими променями з наступною побудовою його пошарового зображення. Вона дає змогу чітко диференціювати структуру тканин і середовищ за щільністю (кров, рідина, пухлина), завдяки чому можна визначити локалізацію й поширення патологічних процесів в органах і тканинах.
Комп'ютерну томографію використовують для діагностування патологічних процесів у головному мозку, органах грудної клітки (середостінні, магістральних судинах, серці, легенях, лімфатичних вузлах), черевної порожнини (селезінці, печінці, підшлунковій залозі, нирках).
1.4 Лабораторні методи обстеження
Загальноклінічний аналіз крові полягає у визначенні кількості гемоглобіну, еритроцитів, тромбоцитів, лейкоцитів, розрахунку лейкоцитарної формули, визначенні швидкості осідання еритроцитів (ШОЕ), кольорового показника.
Не рекомендується брати кров на дослідження після психоемоційних та фізичних перевантажень, після приймання медикаментів, фізіотерапевтичних процедур, рентгенологічного та радіоізотопного обстеження. Кров на аналіз треба забирати вранці перед сніданком.
Кров беруть переважно з подушечки четвертого пальця лівої руки, проколовши шкіру одноразовою голкою.
Визначення кількості гемоглобіну. Для визначення кількості гемоглобіну використовують колориметр найпростішої будови – гемометр Салі. Метод ґрунтується на перетворенні гемоглобіну на солянокислий гематин, який розводять до кольору стандарту.
Останніми роками рівень гемоглобіну визначають за допомогою фотоелектроколориметра.
Норма гемоглобіну для чоловіків становить 132–164 г./л, для жінок – 115–145 г./л.
Визначення кількості еритроцитів . Проводиться за допомогою лічильної камери Горяєва з двома сітками, розмежованими глибокою поперечною канавкою. Камера дає змогу на одній сітці підраховувати кількість еритроцитів, на другій – лейкоцитів. Сітка Горяєва складається з 225 великих квадратів. Перед заповненням камери її покривне скельце необхідно добре вимити й просушити. Потім шліфоване покривне скельце притирають до камери так, щоб з'явилися райдужні, так звані ньютонові кільця, тільки за цієї умови зберігається необхідна висота та об'єм камери.
Методика визначення: у серологічну пробірку наливаємо 4 мл ізотонічного розчину натрію хлориду і 20 мкл крові. Кров, розведену в пробірці (1: 200), декілька разів струшують, тримаючи пробірку вертикально. Після цього кінчиком скляної палички беруть з пробірки краплю крові та вносять її під покривне скельце камери. Якщо однієї краплі для заповнення камери недостатньо, то слід узяти ще одну краплю. Еритроцити рахуємо (об'єктив 8х , окуляр 10х або 15х ) у п'яти великих квадратах (5x16 = 80 малих), розташованих по діагоналі. Кількість еритроцитів в 1 мкл крові для всіх сіток розраховуємо за формулою
X = (а × 4000 × c ) / b,
де X – кількість еритроцитів у 1 мкл крові; а – кількість еритроцитів, порахованих у певній кількості малих квадратів; b – кількість порахованих малих квадратів; с – ступінь розведення крові; 4000 – коефіцієнт для приведення результату до об'єму 1 мкл крові.
Визначення кількості лейкоцитів. Заповнення камери Горяєва та методика підрахунку формених елементів такі самі, як при визначенні еритроцитів.
Методика визначення. В аглютинаційну пробірку наливають 0,4 мл розчину оцтової кислоти. З пальця капілярною піпеткою від гемометра набирають 20 мкл крові і обережно видувають у пробірку з розчином оцтової кислоти, розведення 1: 20. Перед заповненням лічильної камери вміст пробірки необхідно ретельно змішати.
Піпеткою набираємо невелику кількість розведеної крові з пробірки і заповнюємо камеру. Після цього камеру залишаємо в стані спокою на 1,0 – 1,5 хв для осадження формених елементів і подальшого їх підрахування. Лейкоцити рахуємо у 100 великих або 160 малих квадратах (100 х 16). Наприклад, якщо у 1600 малих квадратах нараховано 125 лейкоцитів, а кров розведена 1: 20, то кількість лейкоцитів в 1 мкл становить:
(125 ![]() 4000
4000 ![]() 20)/1600 = 6250 в 1 мкл крові, або 6,25
20)/1600 = 6250 в 1 мкл крові, або 6,25 ![]() 109
/л.
109
/л.
Лейкоцитарна формула. її розраховують у пофарбованих мазках крові на 100 лейкоцитів і подають у вигляді відсоткового співвідношення окре мих видів лейкоцитів. У здорових дорослих людей кількість різних видів лейкоцитів така: базофілів 0–1%, еозинофілів 0,5–5,0%, нейтрофілів паличкоядерних 1–6%, нейтрофілів сегментоядерних 47–72%, моноцитів 3–11%, лімфоцитів 19–37%.
Визначення швидкості осідання еритроцитів (ШОЕ). У капілярну піпетку Панченка набирають 5% розчин цитрату натрію до відмітки Р (50 мм) і видувають його у відалівську пробірку. Цим самим капіляром набирають кров із пальця до відмітки К і двічі змішують з розчином натрію цитрату в пробірці. Потім суміш насмоктують до відмітки 0, ставлять вертикально у штатив Панченкова і через годину відзначають висоту стовпчика плазми в міліметрах. У нормі ШОЕ у чоловіків 5–10 мм/год, у жінок – до 14–15 мм/год.
Дослідження сечі. Кількість виділеної за добу сечі в нормі у дорослої людини становить 1000–2000 мл, або в середньому 50–80% кількості спожитої рідини.
Забарвлення сечі коливається від світло-жовтого до насичено-жовтого і залежить від кількості пігментів – урохрому, уроеритрину. Інтенсивність забарвлення сечі залежить також від її питомої маси та кількості. У нормі сеча завжди прозора, її помутніння може бути спричинене надлишком солей, кліткових елементів, бактерій, жирів. У нормі реакція сечі при змішаному харчуванні кисла або слабокисла. Питома маса сечі залежить від кількості розчинених у ній речовин.
Визначення відносної густини сечі. Відносну густину сечі визначають за допомогою урометра. Найзручніший урометр з поділками від 1,000 до 1,050. Перевіряють показання урометра на дистильованій воді, яка за температури 4 °С має відносну густину 1,000.
Методика визначення. Сечу наливають у циліндр таким чином, щоб не утворилася піна. Урометр обережно занурюють у рідину так, щоб його верхня частина залишалася сухою. При цьому урометр повинен вільно плавати в рідині. Необхідно також ураховувати температуру навколишнього середовища. У нормі відносна густина сечі 1,010–1,025.
Визначення рН сечі за допомогою лакмусового тесту. Дослідження здійснюють за допомогою лакмусового паперу з діапазоном рН 0–12. Якщо лакмусовий папірець червоніє, то реакція сечі кисла, якщо синіє – реакція основна, якщо не змінюється – реакція нейтральна.
Якісна проба на білок. Якісна проба на білок ґрунтується на його осадженні деякими хімічними реактивами. Наприклад, за наявності в сечі білка вона помутніє, якщо додати до неї 20% сульфасаліцилової кислоти.
Методика визначення білка в сечі. Сеча повинна бути прозорою. Якщо вона мутна, то її слід профільтрувати через паперовий фільтр. Профільтровану прозору сечу наливаємо у дві пробірки по 4–5 мл, в одну з них додаємо 4–6 крапель реактиву. При позитивній пробі виявляється помутніння, яке чітко проглядається на темному фоні порівняно з другою пробіркою. У нормальній сечі міститься незначна кількість білка, яка не визначається якісними пробами.
Кількісне визначення білка в сечі. Методика визначення його. У пробірку наливаємо 1,0–1,5 мл азотної кислоти й обережно по стінці пробірки нашаровуємо сечу. Поява тонкого кільця через 2–3 хв на межі цих двох рідин свідчить про наявність у сечі 0,033 г./л білка. Надалі сечу розводимо залежно від властивостей отриманого кільця: якщо при нашаруванні відразу утворилося тонке ниткоподібне кільце, то сечу слід розвести в пропорції 1:2; якщо кільце широке, то сечу треба розвести в пропорції 1: 4, а при утворенні компактного кільця сечу розводимо в пропорції 1: 8. Якщо в розведеній у кілька разів сечі після її нашарування на азотну кислоту відразу не утворюється білкове кільце, то сечу слід розводити доти, доки кільце не з'явиться – через 2–3 хв. Щоб визначити кількість білка в сечі, необхідно 0,033 г./л помножити на величину розведення. Наприклад, якщо сечу розвели в 10 разів і білкове кільце утворилося наприкінці третьої хвилини, то кількість білка в цій сечі становитиме 0,033 х 10 = 0,33 г./л.
Якісне визначення глюкози в сечі. Останніми роками широко використовують експрес-метод визначення глюкози в сечі за допомогою реактивних папірців «Глюкотест», «Глюкофан», «Біофан-Г». Метод полягає в специфічному окисленні глюкози за допомогою фермента глюкозооксидази. Утворений при цьому пероксид водню розкладається іншим ферментом – пероксидазою та окислює вміщений барвник. Зміна забарвлення барвника свідчить про наявність у сечі глюкози.
Визначення кетонових тіл. До кетонових тіл належать ацетон, ацетооцтова і бета-оксимасляна кислоти, які в основному середовищі під впливом натрію нітропрусиду утворюють комплекс червоно-фіолетового забарвлення. Останнім часом користуються готовими наборами для експрес-аналізу ацетону в сечі.
Визначення білірубіну в сечі. Метод ґрунтується на здатності білірубіну під впливом йоду перетворюватися на білівердин, який має зелене забарвлення.
Методика визначення білірубіну в сечі. До 4–5 мл сечі обережно нашаровують по стінці 2–3 краплі 1% спиртового розчину йоду або розчину Люголя. При позитивному результаті на межі між рідинами з'являється зелене кільце. У нормі проба на білірубін у сечі від'ємна.
Визначення кількості формених елементів у сечі (за Нечипоренком). Методика визначення їх. Беремо разову порцію сечі (бажано вранішньої) у середині сечовипускання, визначаємо рН (при основній реакції може спостерігатися частковий розпад клітин). Потім 5–10 мл сечі центрифугуємо при 3500 об/хв протягом 3 хв, після чого відсмоктуємо верхній шар, лишаючи разом з осадом 0,5–1,0 мл сечі. Осад добре перемішуємо і заповнюємо камеру Горяєва. Формені елементи (лейкоцити, еритроцити, циліндри) підраховуємо у 100 великих квадратах камери з перерахунком за формулою:
Х= у × 250,
де X – кількість формених елементів в 1 мл сечі; у – кількість клітин у 100 великих квадратах камери Горяєва;
250 – коефіцієнт співвідношення об'єму підрахованих квадратів до 1 мл сечі.
Нормальний аналіз: лейкоцитів – до 4000, еритроцитів – до 1000 в 1 мл сечі. Циліндри в більшості випадків відсутні.
Дослідження шлункової секреції. Досліджувати шлункову секрецію можна методом зондування або беззондовим методом. Існує одномоментний спосіб дослідження шлункового вмісту після пробного сніданку (він малоінформативний) і багатомоментний (фракційний).
При фракційному методі шлунковий вміст отримують тонким зондом із використанням різноманітних пробних сніданків (спиртового, кофеїнового, капустяного тощо) або специфічних стимуляторів шлункової секреції (пентагастрину, гістаміну). Найчастіше застосовують солянокислий гістамін – 0,008 мл на 1 кг маси тіла (субмаксимальний гістаміновий тест) або 0,02 мл на 1 кг маси тіла (максимальний гістаміновий тест за Кеєм). Для запобігання побічним реакціям (тахікардія, алергія, судинна недостатність) за 30 хв перед уведенням гістаміну призначають підшкірно димедрол або супрастин. Останніми роками використовують пентагастрин, який уводять підшкірно (0,025% розчин) із розрахунку 6 мкг на 1 кг маси тіла хворого. Розрізняють два періоди фракційного дослідження секреції: дослідження базальної і стимульованої секреції.
Фракційне дослідження шлункової секреції з використанням гістаміну. Зонд уводять у шлунок натще. За допомогою шприца відсмоктують увесь вміст шлунка, який переливають в окремий посуд. Потім кожні 15 хв протягом години відсмоктують вміст шлунка (базальна секреція). Після одержання останньої порції базальної секреції хворому підшкірно вводять гістамін і через 15, ЗО, 45 і 60 хв відсмоктують шлунковий вміст (стимульована секреція). Секреторна активність шлунка в обох фазах секреції характеризується годинним напруженням, тобто кількістю соку, що виділився за годину. Кислотоутворювальну здатність оцінюють за кількістю соляної кислоти – дебітом соляної кислоти, який розраховують за годину секреції. Дебіт соляної кислоти в міліеквівалентах обчислюють за формулою
D = (А х В )/100,
де D – дебіт соляної кислоти; А – кількість шлункового соку в порції (за 15 хв), мл; В – концентрація вільної соляної кислоти або загальна кислотність у титраційних одиницях.
Щоб визначити дебіт соляної кислоти за годину, сумують її вміст у кожній порції. Для обчислення дебіту кислоти в міліграмах її вміст у міліеквівалентах множать на 36,5 – відносну молекулярну масу HCl.
Кількісне визначення загальної та вільної соляної кислоти. Метод ґрунтується на зміні кольору індикаторів залежно від pH середовища. Фенолфталеїн (індикатор загальної кислотності) у кислому середовищі безбарв ний, в основному – забарвлюється в червоний колір. Диметиламідоазобензол за наявності вільної соляної кислоти забарвлюється в червоний колір, а її відсутність дає жовте забарвлення. Реактиви: 1) індикатор для шлункового соку (однакова кількість 1% розчину фенолфталеїну і 0,5% розчину диметиламідоазобензолу); 2) 0,1 н. розчин їдкого натру.
Методика визначення. 5 мл профільтрованого шлункового соку з кожної порції наливають у пеніцилінові флакончики, після чого додають 1–2 краплі реактиву №1 і титрують 0,1 н. розчином їдкого натру, постійно перемішуючи суміш. Відзначають перший рівень при переході червоного кольору в жовто-рожевий. Кількість витраченої при цьому основи множать на 20, що відповідає кількості вільної соляної кислоти. Другий рівень фіксують при подальшому додаванні 0,1 н. розчину їдкого натру при переході жовтого кольору в стійкий рожевий. Кількість затраченої основи від початку титрування до появи рожевого кольору множать на 20, що відповідає загальній кількості.
Беззондовим методом досліджують кислотоутворювальну функцію шлунка за допомогою набору «Ацидотест». При цьому барвник, адсорбований на іонообмінній смолі, у кислому середовищі шлунка звільняється від неї в кількості, прямо пропорційній ступеню кислотності, і виділяється із сечею. За концентрацією виділеного із сечею барвника судять про ступінь кислотності шлункового соку. Цей метод використовують, коли зондове дослідження шлункового соку або неможливо, або важко здійснити (невропатія, серцева недостатність, гіпертонічна хвороба, тяжкі захворювання печінки, нирок тощо).
Тепер шлункову секрецію досліджують інтрагастральною рН-метрією з комп'ютерним обробленням результатів.
Дослідження вмісту дванадцятипалої кишки. Отримання дуоденального вмісту. Стерильний зонд даємо проковтнути хворому (кінець з оливою). Для цього оливу просуваємо до кореня язика, хворий при цьому глибоко дихає через ніс. Коли олива опиниться на корені язика, хворий повинен зробити кілька ковтальних рухів, внаслідок чого олива потрапить у стравохід. Надалі хворий просуває зонд самостійно, обережно підштовхуючи його до відмітки 60 см. На це піде 5–20 хв.
Перша порція жовчі (порція А, або дуоденальна жовч) золотисто-жовтого кольору, прозора. її збираємо 10–15 хв. Після цього вводимо 20‑ЗО мл 33% розчину магнію сульфату для скорочення жовчного міхура. Через 5–25 хв починає виділятися порція В темно-оливкового кольору (із жовчного міхура), її збираємо 10–25 хв у кількості ЗО‑50 мл. Потім з'являється жовч золотисто-жовтого кольору – порція С (печінкова жовч). Отриману жовч необхідно швидко обстежити, оскільки клітинні елементи руйнуються під впливом ферментів.
Характеристика порцій. Порції жовчі А і С у нормі мають золотисто-жовте забарвлення, а порція В- темно-оливкове. У нормі всі три порції прозорі. Відносна щільність порції А становить 1,001–1,015, порції В – 1,016–1,032, порції С – 1,007–1,010. Реакція порції А слабкоосновна, порцій В і С – основна. При запальних процесах жовчного міхура реакція стає кислою (рН 4,0 – 4,5).
У деяких лікарнях, крім звичайного (класичного), застосовують також багатомоментне дуоденальне зондування.
Мікроскопічне дослідження жовчі. Пастерівською піпеткою вибираємо з жовчі грудочки слизу. Крім цього, жовч центрифугуємо і з осаду робимо препарати для мікроскопування. У нормі жовч не містить ніяких клітинних елементів. При патології виявляються клітини (лейкоцити, лейкоцитоїди, еритроцити, епітеліальні та круглі клітини), кристалічні утворення (кристали холестерину, кальцію білірубінату), паразити (яйця глистів, вегетативні форми лямблій).
Дослідження калу. Свіжовиділений кал доставляють у лабораторію в сухому чистому посуді. Не можна брати кал на дослідження після клізм, приймання препаратів заліза, вісмуту, барію, беладони, уведення свічок, рицинової або вазелінової олії. Для дослідження калу на яйця глистів та найпростіших організмів невелику кількість калу, взятого з різних ділянок, розтирають на предметному склі в краплі 50% розчину гліцерину. З краплі роблять тонкий мазок, який потім мікроскопують. Насамперед мазок досліджують при малому збільшенні мікроскопа (об'єктив 10х , окуляр 10х ), щоб орієнтуватися в мазку, а також не пропустити великих найпростіших, яких можна не помітити при середньому збільшенні мікроскопа. При певних навичках у мазку легко виявляють вегетативні форми та цисти найпростіших організмів.
Для визначення амеб рекомендується трохи підігріти предметне скло. При пошуках кишкових найпростіших не слід обмежуватись одноразовим обстеженням. У людини, зараженої найпростішими, бувають періоди (1 – 15 днів), коли виявити паразити у фекаліях звичайними методами не вдається. Тому остаточний негативний результат можна отримати лише після 4–5‑разового обстеження калу з проміжками 2–3 дні.
Дослідження калу на скриту кров. Це дослідження проводять після триденної дієти, яка виключає м'ясо, хлорофільні рослини, помідори. При цьому не можна приймати медикаментів, що містять залізо, мідь та інші важкі метали. Якісна проба на кров ґрунтується на пероксидазній дії гемоглобіну. Останнім часом використовують бензидинову пробу, яка найбільш чутлива і частіше дає позитивний результат з розведенням крові 1: 100 000, 1: 250 000. У нормі реакція на скриту кров негативна.
Дослідження мокротиння. Свіжовиділене мокротиння збирають у сухий, чистий, знезаражений спеціальний посуд, який щільно закривають. Збирати його необхідно вранці перед сніданком. Знезаражують матеріал розчином хлораміну протягом 4 год.
Спочатку описують фізичні властивості мокротиння: колір, запах, особливості, консистенцію, пошаровий розподіл. Колір: сіруватий від слизу і гною; червонуватий або іржавий за наявності в ньому крові; сірий і чорний є ознакою забруднення повітря вугіллям та пилом.
Запах: гнильний при гангрені, розпаді пухлини; неприємний – при абсцесі легень. У інших випадках свіжовиділене мокротиння без запаху. Особливості мокротиння: слизисте, слизисто-гнійне, кров'янисте, кров'янисто-слизисте. Консистенція мокротиння: рідке, напіврідке, в'язке, напівв'язке.
Для мікроскопічного обстеження з різних місць мокротиння беруть слизові та кров'янисті грудочки. Отриманий матеріал змішують на предметному склі, накривають покривним скельцем і розглядають під мікроскопом.
У нормі в мокротинні знаходять лейкоцити, клітини плоского епітелію, альвеолярні макрофаги, поодинокі клітини війчастого епітелію, еритроцити. За різних патологічних станів знаходять велику кількість лейкоцитів, еритроцитів, еозинофілів, клітин війчастого епітелію, еластичних волокон, спіралей Куршмана. Із кристалічних утворень виявляють кристали Шарко–Лейдена, холестерину, гематоїдину. При застійних явищах у легенях, інфаркті легень, крововиливах знаходять альвеолярні макрофаги, що містять гемосидерин.
Дослідження мокротиння на мікобактерії туберкульозу. Методика фарбування за Цілем–Нільсеном. Беруть матеріал із гнійних ділянок мокротиння і готують тонкі мазки, які висушують на повітрі й фіксують над полум'ям пальника. Препарати кладуть на скляні містки, накривають фільтрувальним папером (розмір – менше від предметного скла) і поливають розчином карболового фуксину (1 г в 100 мл етилового спирту +100 мл 5% карболової кислоти). Препарат нагрівають над полум'ям пальника до утворення пари, дають йому охолонути, після чого фільтрувальний папір скидають і занурюють препарат у солянокислий спирт для знебарвлення. Промивають водою і дофарбовують 0,5% водним розчином метиленового синього протягом 20–30 с. Мікобактерії туберкульозу забарвлюються у червоний колір, а інші елементи мокротиння і бактерії – у синій.
Дослідження мокротиння на елементи астми. При бронхіальній астмі в мокротинні можна знайти спіралі Куршмана і кристали Шарко–Лейдена. Спіралі Куршмана щільні, закручені слизовими утвореннями, центральна частина яких різко заломлює світло і має вигляд блискучої спіралі. При мікроскопії мокротиння їх виявляють на темному фоні. Кристали Шарко–Лейдена мають вигляд витягнутих блискучих ромбів різної величини; їх утворення пов'язують із руйнуванням еозинофілів і часто знаходять у щільних товстуватих грудочках мокротиння. Для виявлення еозинофілів необхідно зі щільних жовтуватого кольору грудочок мокротиння приготувати тонкі мазки, які висушують і фарбують за Паппенгаймом, як і кров, і розглядають під імерсійним об'єктивом.
Усі згадані лабораторні методи обстеження хворого входять до професіограми медичної сестри.
1.5 Основні скарги та клінічні симптоми при захворюваннях органів дихання
Серед скарг, що мають безпосереднє відношення до захворювань органів дихання, найважливіші – біль у грудній клітці, кашель, задишка, кровохаркання.
Біль у грудній клітці може бути викликаний паталогічним процесом у грудній стінці, власне в бронхо-легеневій системі, у серці й аорті, а також внаслідок іррадіації в грудну клітку болю з хребта, органів черевної порожнини. До першої групи відносять біль при невралгії і запаленні міжребрових нервів (невриті), запаленні міжребрових м'язів (міозиті), ребер або груднини (періоститі, остеомієліті), переломах ребер (травмі, мієломній хворобі). При цьому біль посилюється під час дихання, рухів тулуба, пальпації.
До другої групи відносять біль при плевритах, захворюваннях легень із втягненням у запальний процес листків плевральної порожнини. Він посилюється на вдиху, при кашлі, чханні, сміху. Типовий біль у момент утворення пневмотораксу (проникнення повітря в плевральну порожнину). Хворий відчуває інтенсивний ріжучий біль на обмеженій ділянці грудної клітки відповідно місцю розриву плеври. Водночас з'являється різка задуха. Тривалий, такий, що не припиняється, біль у грудній клітці виникає при раку плеври, легень.
Біль у лівій половині грудної клітки, який виникає раптово, триває 5 – 15 хв і минає самостійно або після приймання нітрогліцерину, характерний для грудної жаби (angina pectoris) – стенокардії.
Біль, що іррадіює в грудну клітку, часто зумовлений запаленням корінців спинного мозку. Він оперізуючий, посилюється при кашлі, нахилах тулуба, натуженні, супроводиться відчуттям повзання мурашок по шкірі.
Виснажливий біль у грудній клітці при оперізувальному лишаї (herpes zoster). Він з'являється за декілька днів до висипання на шкірі типових пухирців у міжребрових проміжках. У грудну клітку іррадіює також біль при холециститі, апендициті, інфаркті селезінки, захворюваннях матки тощо.
Кашель. Це складний рефлекторний акт, який виникає за наявності в дихальних шляхах сторонніх тіл, які потрапляють у них із зовнішнього середовища (дрібні кістки, насіння, кусочки їжі, монети), або утворюються внаслідок запальних чи інших паталогічних процесів (мокротиння, гній, кров, слиз). Кашель може бути постійним або періодичним.
Постійний кашель вказує на хронічний бронхіт або ж тривалий застій крові в легенях.
Періодичний кашель спостерігається в осіб, чутливих до холоду, рано-вранці у курців та алкоголіків, а також у хворих на емфізему легень. Такий кашель може бути також у хворих з кавернами (великими порожнинами) у легенях або з бронхоектазами.
Якщо сильний кашель триває довго, то у хворого настає розширення шийних вен, набубнявіння і ціаноз обличчя та шиї. При цьому може бути й короткочасна втрата свідомості – симптом бетолепсії (кашлево-непритомний синдром).
При руйнуванні голосових зв'язок (у разі туберкульозу, сифілісу гортані) кашель стає беззвучним. Глухий кашель спостерігається при великих кавернах у легенях. Легке покашлювання (ряд слабких, коротких кашлевих поштовхів) буває на початкових стадіях туберкульозу, при ларингіті або фарингіті.
Якщо кашель не супроводиться виділенням мокротиння, то це сухий кашель. Він спостерігається при плевритах, бронхообструктивному синдромі. Якщо кашель супроводиться виділенням мокротиння, то це вологий кашель. Він спостерігається, наприклад, при гнійному бронхіті, бронхоектазах тощо.
Задишка (dyspnoe). Під поняттям «задишка» слід розуміти поєднання суб'єктивного відчуття хворим утруднення дихання з об'єктивними ознаками цього утруднення. Ознакою суб'єктивної задишки є неможливість у достатньому об'ємі розправити грудну клітку при вдиху і звільнити її від повітря при видиху. Якщо задишку хворий не відчуває, але її констатує медична сестра на підставі об'єктивних ознак, то це об'єктивна задишка. Такими ознаками є зміна частоти дихання (прискорення або сповільнення дихальних рухів), участь в акті дихання допоміжних дихальних м'язів (втягнення міжребрових проміжків), обмеження екскурсії нижнього краю легень.
Задишка може бути інспіраторною, експіраторною та змішаною.
При огляді грудної клітки звертають увагу на її форму, збільшення чи зменшення однієї половини грудної клітки порівняно з іншою. У першому випадку необхідно подумати про нагромадження в плевральній порожнині ексудату (запалення плеври), транссудату (незапального випоту) або повітря (пневмоторакс).
Зменшення розмірів однієї половини грудної клітки спостерігається при зморщенні легеневої тканини (у разі цирозу легені, туберкульозу, бронхо-ектазів, сифілісу, після перенесеного абсцесу легень), ателектазі (спадінні) легені, після всмоктування плевритичного ексудату (особливо гнійного).
Статичний огляд грудної клітки слід доповнювати динамічним, при якому звертають увагу на участь кожної половини грудної клітки в акті дихання. Відставання однієї половини грудної клітки в акті дихання спостерігається при запаленні легені, плеври, переломі ребер, міжребровій невралгії, міозиті міжребрових м'язів.
Певне діагностичне значення має симптом голосового тремтіння (fremitus pectoralis), яке може бути посиленим (ущільнення легеневої тканини прикрупозній пневмонії, каверни, ателектази легень), і послабленим (стовщення грудної стінки, ексудативний плеврит, гідроторакс, пневмоторакс, гемоторакс, пухлини плеври, емфізема легень, закупорювання бронха стороннім тілом).
1.6 Основні скарги та клінічні симптоми із захворюванням органів кровообігу
Пацієнти із захворюваннями органів кровообігу, навіть за наявності анатомічних і функціональних розладів, тривалий час можуть не подавати скарг на хворобу і залишатись працездатними завдяки дії ряду регуляторних механізмів. Ці механізми й забезпечують стан компенсації. Якщо ж компенсаторні механізми виснажуються, виникає стан дестабілізації або декомпенсації, при якому з'являються симптоми та синдроми недостатності чи неспроможності забезпечення нормального функціонування серцево-судинної системи.
Найчастішими ознаками захворювання органів кровообігу є біль у ділянці серця і (або) прискорене серцебиття, перебої в роботі серця, задишка, набряки на ногах, асцит, кашель.
Біль у ділянці серця є саме таким симптомом, з яким хворий найчастіше звертається до фельдшера чи медичної сестри. При цьому насамперед слід диференціювати біль, зумовлений порушенням кровопостачання міокарда, – ішемічний біль (стенокардія, або angina pectoris) і біль неішемічного характеру (кардіалгія).
Стенокардію (stenocardia – стиснення серця) описав понад 200 років тому англійський лікар і вчений Уїльям Геберден. У минулому столітті її вивчали також українські лікарі – професори-терапевти Василь Парменович Образцов, Микола Дмитрович Стражеско, Макс Мойсейович Губергріц.
Отже, ішемічний біль (стенокардія, або грудна жаба) характеризується такими ознаками:
1) біль виникає раптово;
2) біль короткотривалий (від 3–5 до 15–20 хв);
3) біль стискаючий або тиснучий (ніби кінь чотирма копитами наступив на груднину);
4) біль локалізується по середині, у верхній чи нижній частинах груднини або займає всю прекардіальну ділянку;
5) біль іррадіює в ліве плече, ліву ключицю, IV–V пальці лівої руки, лікоть, ліву половину шиї, обличчя, зуб, вухо, язик;
6) біль виникає на висоті фізичного або психоемоційного навантаження;
7) біль вщухає через 1–2 хв після приймання 1–2 таблеток нітрогліцерину (0,5–1 мг).
Ішемічний біль тривалістю 3–15 хв, що вщухає при відпочинку або після приймання нітрогліцерину, вказує на наявність стенокардії напруження.
Ішемічний біль тривалістю 20 хв і більше, що не вщухає при відпочинку або після приймання нітрогліцерину, вказує на один з гострих коронарних синдромів – нестабільну стенокардію, не-Q-інфаркт міокарда, Q-інфаркт міокарда.
Неішемічний біль у ділянці серця (кардіалгія) хоч і локалізується за грудниною (часто ділянка больового відчуття чітко обмежена), але є незвично тривалим (години, дні, тижні), починається поступово, відсутній зв'язок з фізичним чи психоемоційним навантаженнями, не піддається нітратам.
Причин неішемічного болю в ділянці серця багато:
– патологія грудної клітки та хребта, міжреброва невралгія, остеохондроз грудного відділу хребта, синдром Тітце (асептичне запалення хрящів II, III, IV, V ребер у місці прикріплення їх до груднини), синдром Барре – Льєу (задньошийний симпатичний синдром), синдром Наффцігера (набряк переднього драбинчастого м'яза з подразненням лівого діафрагмального нерва), синдром Ціріакса (защемлення міжребрового нерва при переломі чи тріщині ребра);
– патологія органів дихання: лівосторонній плеврит та пневмонія;
– патологія оболонок серця: перикардити (сухий, ексудативний, ексудативно-адгезивний, констриктивний), міокардити, ендокардити, кардіоміопатії (гіпертрофічна, дилатаційна, рестриктивна, аритмогенна право-шлуночкова), синдром пролабування мітрального клапана;
– патологія аорти та легеневої артерії: неспецифічний аортоартеріїт, мезаортит, тромбоемболія легеневої артерії чи її гілок, аортальний стеноз, аортальна недостатність;
– патологія середостіння (синдром гострої грудної клітки): розшаровуюча аневризма аорти, защемлена діафрагмальна грижа, дивертикул стравоходу, гастроезофагеальна рефлюксна хвороба.
Серцебиття . Ритм серцевої діяльності правильний, якщо скорочення серця здійснюються ритмічно з частотою 60–80 за 1 хв. Здорова людина не відчуває биття власного серця. Якщо ж вона його відчуває у вигляді болісного відчуття, то це вказує на певні відхилення в роботі серця. Є й фізіологічні коливання частоти серцевих скорочень (ЧСС). У жінок серцевих скорочень на 7–8 за 1 хв більше, ніж у чоловіків. Ритм серцевої діяльності прискорюється після приймання їжі та на висоті вдиху. При помірному фізичному чи психоемоційному навантаженні ЧСС збільшується до 90–120 за 1 хв, а при великих навантаженнях – до 100–150 за 1 хв. При переході людини з положення лежачи в положення стоячи ЧСС збільшується на 6–8 ударів за 1 хв.
ЧСС понад 80–90 за 1 хв (тахікардія) характерна для:
• захворювань органів кровообігу: ІХС, АГ, ендокардитів, міокардитів, перикардитів, кардіоміопатій, вад серця, серцевої і судинної недостатності;
• підвищення температури тіла;
• дифузного токсичного зобу;
• туберкульозу;
• анемій;
• синдрому легеневого серця тощо.
ЧСС менше як 60 за 1 хв (брадикардія) спостерігається при:
• порушеннях провідності серця (блокадах);
• гіпотиреозі, мікседемі;
• аортальному стенозі;
• голодуванні, кахексії;
• сильному болю (печінкова, ниркова, свинцева коліки);
• менінгіті, пухлинах мозку; передозуванні ліків (серцеві глікозити, Я-адреноблокатори, антагоністи кальцію групи верапамілу, рідше – дил-тіазему, антиаритмічні засоби тощо);
• швидкому видаленні рідини з порожнин (плевральної, перикардіальної, черевної) і швидкому підвищенні кров'яного тиску (гострий гломерулонефрит, асфіксія, свинцева коліка);
• натискуванні на ділянку sinus carotis; кризі у хворих на інфекційні захворювання (брадикардія реконвалесцентів);
• деяких формах жовтяниці, внутрішньопечінковому та позапечінко-вому холестазі (внаслідок нагромадження в крові жовчних кислот і подразнення блукаючого нерва);
Перебої в роботі серця . Найчастіше вони зумовлені додатковими передчасними скороченнями серця – екстрасистолами. Суб'єктивно екстрасистолічна аритмія сприймається як відчуття сильних поштовхів з подальшим завмиранням серця. Завмирання серця зумовлене компенсаторною паузою, яка виникає після передчасного скорочення серця. У великої частини хворих екстрасистоли спричинюють неприємні та гнітючі відчуття. Часто вони сприймаються як відчуття раптового повороту серця або стиснення в грудях.
У випадках, коли ритм серцевої діяльності прискорений до 150–220 за 1 хв, слід запідозрити пароксизмальну тахікардію. Це цілий потік або залп екстрасистол; прискорення ритму серцевої діяльності настає у вигляді нападу, який частіше раптово починається і так само раптово обривається. Напад може тривати від кількох хвилин до 6–12–24 год, виникати 1–2 рази на рік або 1–2 рази на місяць, чи щотижня.
Причинами пароксизмальної тахікардії є ІХС, кардіосклероз, міокардити, кардіоміопатії, вади серця (мітральний стеноз), артеріальна гіпертензія тощо.
Якщо пароксизмальна тахікардія супроводиться падінням AT, вираженою загальною слабкістю, блідістю і холодним потінням при ЧСС 150 – 220 за 1 хв і широких комплексах QRS на ЕКГ, то це шлуночкова пароксизмальна тахікардія. Якщо ж на фоні прискореного до 150–220 за 1 хв серцевого ритму AT утримується на нормальному рівні, відсутні ознаки колапсу, а на ЕКГ реєструються вузькі комплекси QRS, то це, скоріше, надшлуночкова (суправентрикулярна) форма пароксизмальної тахікардії.
У першому випадку прогноз поганий, оскільки шлуночкова тахікардія переходить у тріпотіння шлуночків (> 220–350 за 1 хв) або й у миготіння (фібриляцію) шлуночків. У останніх двох станах виникає клінічна смерть. Таких хворих лікують у реанімаційних відділеннях і палатах інтенсивної терапії.
У другому випадку прогноз більш сприятливий, але такого хворого також потрібно госпіталізувати до реанімаційного відділення, палати інтенсивної терапії.
Перебої в роботі серця характерні й для миготливої аритмії, в основі якої лежить фібриляція і (або) тріпотіння передсердь. Така аритмія найбільш поширена серед тахіаритмій.
Суб'єктивно миготіння передсердь сприймається як безлад у діяльності серця, звідки й такі назви цієї аритмії – повна, абсолютна, нерегулярна, серцеве маячіння тощо. При аускультації знаходять справжній хаос: епізоди прискореного ритму змінюються на епізоди повільного або нібито нормального ритму, відтак ритм знову прискорюється і т. д.
Перебої в роботі серця можуть бути зумовлені й порушенням провідності, тобто серцевими блокадами. Діагностика їх без електрокардіограми неможлива. Тут слід наголосити лише на синдромі Морганьї–Адамса–Стокса, який виникає на фоні повної передсердно-шлуночкової блокади. Внаслідок тимчасової зупинки шлуночків настає ішемія головного мозку. Якщо зупинка скорочень серця не перевищує 3 с, то настає тимчасова, неповна втрата свідомості, мерехтіння комах перед очима, відчуття порожнечі в голові. Обличчя блідне, голова падає набік, хворий намагається вчепитися за найближчий предмет, щоб не впасти. Коли ж серце відновлює свою діяльність, хворий глибоко вдихає повітря, обличчя його рожевіє і він приходить до тями.
Якщо пауза триває 5–10 с, обличчя хворого стає блідим (як у померлої людини), свідомість втрачається повністю, хворий падає. Якщо пауза триває понад 10 с, то виникають епілептиформні судоми, які захоплюють звичайно голову і верхні кінцівки. Такий стан триває 10–30 с, рідко – до 45 с. При відновленні діяльності шлуночків свідомість відразу повертається, шкіра рожевіє і хворий повністю опритомнює, не пам'ятаючи, що з ним було. Під час такого нападу часто настає смерть. Напади синдрому Морганьї–Адамса–Стокса можуть траплятися зрідка, частіше ж вони повторюються 1–3 рази на місяць, щотижня, щодня, кілька разів на добу.
Таким хворим проводиться серцево-легенева реанімація, щоб відновити серцеву діяльність (електрокардіостимуляція, адреналін, глюкокорти-костероїди).
Задишка – основна і найбільш постійна ознака захворювання органів кровообігу. Вона посилюється з прогресуванням недостатності міокарда. Спочатку задишка виникає лише під час фізичного навантаження (підніманні сходами, швидкій ходьбі, бігу, ходьбі проти вітру), а незабаром – і в стані спокою.
Причиною задишки є накопичення в крові надміру С02 і зменшення парціального тиску 02 .
При захворюванні органів кровообігу задишка є інспіраторною (утруднений вдих). Хворий займає вимушене положення – сидячи з опущеними вниз ногами, спираючись руками на край ліжка. У такій позі велика кількість крові затримується в судинах нижніх кінцівок, внаслідок чого зменшується кількість циркулюючої крові.
Набряк нижніх кінцівок. Він спочатку дещо полегшує роботу серця, але в подальшому застій крові та набряк поширюються все вище і виникає асцит (нагромадження рідини в черевній порожнині). Підвищення тиску в системі v. porta призводить до розвитку портокавальних та каво-кавальних анастомозів. При цьому на передній черевній стінці з'являється симптом голови медузи (caput medusae) – довкола пупка покручені вени, які конвертують до пупка – портокавальний анастомоз. По бокових поверхнях живота часто відзначаються колатералі, які сполучають нижню та верхню порожнисті вени.
Кашель є частою ознакою захворювання органів кровообігу. Він може бути сухим (набряк слизової оболонки бронхів) або вологим. Мокротиння звичайно слизисте, іноді з домішкою крові (мітральний стеноз).
Для захворювань органів кровообігу характерний також рум'янець на щоках, ціаноз (блакитно-фіолетове забарвлення) губ, кінчика носа, вушних часточок. Таке обличчя називають faciиs mitralis, оскільки найчастіше воно таким буває при мітральному стенозі.
При огляді ділянки серця з'ясовують наявність серцевого горба, властивості серцевого та верхівкового поштовхів.
2. Методи обстеження пацієнтів з захворюванням внутрішніх органів
2.1 М етоди перкусії, пальпації та аускультації у визначенні діагнозу захворювання органів кровообігу
Перкусія серця. Серце – це безповітряний утвір, над яким при перкусії спостерігається тупий звук. Порівняльна перкусія для діагностики патологічних змін з боку серця непридатна. Враховуючи, що серце з усіх боків оточене легенями, в яких є повітря, велике значення має топографічна перкусія серця. Перкусії доступна лише передня поверхня серця, проте можна опосередковано судити про зміни всього органа.
Розрізняють абсолютну і відносну тупість серця при перкусії (табл. 1).
Притуплення перкуторного звуку при перкусії від ясного легеневого звуку до абсолютно тупого (де серце не прикрите легенями) вказує на справжні розміри серця.
Таблиця 1. Нормальні межі абсолютної та відносної тупості серця
| Локалізація меж | Абсолютна перкуторна тупість | Відносна перкуторна тупість |
| Ліва | 0,5 см до середини від верхівкового поштовху | На 0,5 см лівіше від верхівкового поштовху |
| Верхня | Нижній край хряща IV ребра у місці прикріплення його до краю груднини | Верхній край хряща лівого III ребра у місці прикріплення його до груднини |
| Права | Уздовж лівого краю груднини | Уздовж правого краю груднини або на 0,5 см праворуч від нього |
Ширина судинного пучка в нормі 4,5–5 см (вимірюється перкуторно у другому міжребровому проміжку – від ясного легеневого звуку до притуплення).
Зменшення площі абсолютної серцевої тупості відзначається при емфіземі легень, під час нападу бронхіальної астми, при пневмотораксі (справа), нагромадженні повітря в перикарді (pneumopericardium), сильному здутті шлунка.
Збільшення площі абсолютної тупості серця спостерігається при ексудативному перикардиті, гідроперикарді, гемоперикарді, хілоперикарді. При цьому площа серцевої тупості збільшується в усіх напрямках.
При ексудативному перикардиті площа тупості набуває форми даху з трубою, причому дах зумовлений тупістю внаслідок ексудату, а труба – тупістю внаслідок судинного пучка. При значній кількості рідини в перикарді передні краї легень цілком відходять від поверхні серця, і тоді вся тупість серця є абсолютною (у центрі вона зумовлена самим серцем, а по периферії – рідиною).
Аускультація серця. Періодичні рухи працюючого серця супроводяться напруженням і коливанням окремих його частин, які вловлюються вухом дослідника у вигляді певних звуків. Вислуховування серця (аускультація) має велике діагностичне значення.
У здорової людини при аускультації серця вислуховуються два короткі звуки (І і II тони серця), які чути один за одним і повторюються після короткої паузи (діастоли). Ці звуки можна зобразити складом: «там-та, там-та», при цьому є дві паузи – перша (коротка) між І і II тоном, друга (довша) – між II тоном і наступним І тоном.
Перший тон збігається з початком систоли, а другий – з початком діастоли серця, тому перший тон називається систолічним, а другий – діастолічним. Коротка пауза (між І і II тонами) називається систолічною, а довга (між II і І тонами) – діастолічною.
Систола шлуночків складається з двох фаз: напруження і вигнання. У першій фазі кров ще не може покинути шлуночки, оскільки закриті клапани аорти та легеневої артерії, лише з їх відкриттям починається вигнання крові. З моменту закриття клапанів аорти та легеневої артерії та відкриття дво- і тристулкового клапанів починається діастола шлуночків, і далі цикл повторюється.
У кожному шлуночку перший тон складається з трьох компонентів:
1) клапанного, зумовленого коливаннями стулок дво- і тристулкового клапанів;
2) судинного, зумовленого коливанням клапанів аорти та легеневої артерії і частково прилеглих ділянок стінки аорти та легеневої артерії;
3) м'язового, що спричинюється коливаннями напруженого м'яза шлуночка (лівого, правого).
Ці три компоненти виникають одночасно в обох шлуночках, оскільки збігаються в часі. Отже, І тон складається з 6 компонентів: двох клапанних, двох судинних і двох м'язових. Усі шість компонентів виникають одночасно. Проте найбільше значення для сили або гучності має клапанний компонент, потім м'язовий, а тоді – судинний.
II тон складається з двох компонентів: аортального і пульмонального. Механізм їх виникнення такий. Як тільки закінчується систола шлуночків і припиняється вигнання крові в аорту і легеневу артерію, клапани останніх закриваються. Тиск в аорті і легеневій артерії тепер вищий, ніж у шлуночках (там почалася діастола). Внаслідок градієнта тиску кров рухається назад до шлуночків, ударяється об стулки клапанів і приводить їх у коливання, що й зумовлює II тон. Діастоли обох шлуночків відбуваються одночасно, тому обидва компоненти сприймаються як єдиний II тон.
Місця вислуховування клапанів серця:
– для мітрального (двостулкового) клапана – ділянка верхівкового поштовху;
– для тристулкового клапана – ділянка мечоподібного відростка;
– для аортального клапана – другий міжребровий проміжок праворуч від груднини;
– для клапана легеневої артерії – місце його проекції на грудну клітку, тобто другого міжребрового проміжку ліворуч від груднини.
Найважливіше в аускультації серця – вміти відрізнити І тон від II. Тон І (0,10–0,11 с) трохи довший, ніж II (0,072 с). Він нижчий, ніж II. Між І і II тонами є коротка пауза, між II і наступним І вона триваліша.
У нормі І тон над верхівкою голосніший, ніж над основою серця і біля мечоподібного відростка; II тон найкраще чути над основою серця, де І тон слабший.
Посилений І тон над верхівкою серця звичайно при мітральному стенозі, а послаблений – при мітральній та аортальній недостатності. Голосний І тон біля мечоподібного відростка вказує на легеневу гіпертензію і гіпертрофію правого шлуночка. Посилений II тон над легеневою артерією вказує на легеневу гіпертензію (мітральна вада серця, гостре та хронічне легеневе серце). Посилений II тон над аортою свідчить про артеріальну гіпертензію, атеросклероз аорти. Послаблений II тон над аортою та легеневою артерією буває при недостатності цих клапанів.
Патологічне посилення II тону над аортою чи легеневою артерією трактують як акцент II тону. Цей акцент пізнають при порівнянні сили II тону над клапанами аорти та легеневої артерії.
Послаблення обох тонів серця може спостерігатись при міокардитах, кардіоміопатіях, кардіосклерозі, при тяжких анеміях, шоках, колапсах.
Посилення обох тонів серця спостерігається при дифузному токсичному зобі, гіпертрофії серця, іноді – нейроциркуляторній дистонії та в неврологічних хворих.
Посилений І тон над верхівкою часом буває клацаючим. Це спостерігається при мітральному стенозі і є результатом недостатнього наповнення лівого шлуночка та коливання стулок склерозованого мітрального клапана в умовах високого тиску в лівому передсерді та низького – у лівому шлуночку.
Посилений II тон з металічним відтінком над аортою вказує на виражений склероз аотрального клапана.
При вираженому збудженні діяльності серця (важка фізична праця, тахікардія на тлі неврологічної патології) І тон серця набуває характеру дзвона (до І тону додаються звуки сильного струсу грудної клітки).
При аускультації серця необхідно виділяти роздвоєння і розщеплення тонів серця.
Роздвоєння І тону. При цьому замість нормальної мелодії «там-та, там-та» вислуховують «тамта-та, тамта-та». Роздвоєння II тону характеризується мелодією «там-тата, там-тата».
Іноді обидві частини роздвоєного тону відділені один від одної настільки малим проміжком часу, що вони не вислуховуються як два самостійні звуки і складають враження неоднорідності тону. У таких випадках кажуть про розщеплення тону – його мелодія звучить як «тра-та, тра-та» при розщепленні І тону або як «там-тра, там-тра» при розщепленні II тону.
Фізіологічне роздвоєння І тону часто вислуховують над верхівкою серця як наслідок неодночасного закриття дво- і тристулкового клапанів.
Фізіологічне роздвоєння II тону вислуховують над основою серця – як наслідок артеріальної гіпертензії.
Роздвоєння або розщеплення II тону над основою серця може бути при мітральному стенозі. При цьому легеневий компонент II тону виникає пізніше, ніж аортальний. Це роздвоєння (розщеплення), на відміну від фізіологічного, не пов'язане з фазами дихання, воно постійне і супроводиться іншими ознаками мітрального стенозу. Рідше роздвоєння (розщеплення) II тону над основою серця спостерігається при мітральній недостатності.
Ритм галопу. Це тричленний ритм, який нагадує звук копит коня, який біжить галопом. Якщо додатковий III тон вислуховується перед І тоном, то такий ритм галопу називають пресистолічним. Якщо ж додатковий тон вислуховується після II тону, то такий ритм галопу називають протодіастолічним.
Пресистолічний ритм галопу, зумовлений додатковим скороченням лівого передсердя, може спостерігатись при мітральному стенозі, термінальних стадіях хронічного гломерулонефриту, артеріальній гіпертензії.
Протодіастолічний ритм галопу спостерігається при дегенеративних захворюваннях органів кровообігу, міокардитах, дифузному токсичному зобі, тяжких отруєннях, що супроводяться ураженням міокарда, у хворих з тривалою артеріальною гіпертензією, хронічному гломерулонефриті. Він має більше прогностичне значення, ніж пресистолічний галоп.
Серцеві шуми. Вони вислуховуються між І і II тонами серця. Різниця між тонами та шумами полягає в тому, що тони коротші, а шуми протяжні. Шум між І і II тонами називають систолічним, а між II і І – діастолічним. Шум, який починається відразу після І тону, називають протосистолічним, той, що виникає посередині систоли, – мезосистоліч-ним, а той, що виникає перед II тоном, – предіастолічним. Якщо шум займає всю систолу, то це пансистолічний шум. Відповідно класифікують і діастолічні шуми:
– протодіастолічний – відразу після II тону;
– мезодіастолічний – посередині діастоли;
– пресистолічний – перед І тоном;
– пандіастолічний – упродовж усієї діастоли.
Серцеві шуми можуть бути клапанного або м'язового походження. Шуми клапанного походження виникають при переході крові з одного відділу серця в інший або при виході із серця у великі судини (аорту, легеневу артерію) через отвір, який має просвіт вужчий, ніж у нормі. Перехід крові з передсердь у шлуночки здійснюється в час діастоли, тому при звуженні отвору мітрального і (або) тристулкового клапана шум буде діастолічним (протомезодіастолічним, пресистолічним, пандіастолічним). Перехід крові зі шлуночків у великі судини здійснюється під час систоли шлуночків, тому шум при звуженні отворів аортального і (або) пульмонального кла панів є систолічним (прото-, мезосистолічним, предіастолічним, пансисто-лічним). Проте серцеві шуми виникають не лише при звуженні отворів, крізь які крові доводиться протікати в середині серця, а й при недостатності клапанів, тобто у випадках, коли стулки клапанів (мітрального, тристулкового, аортального, легеневої артерії) недостатньо щільно змикаються і між ними залишається вузька щілина, крізь яку кров повертається у зворотному напрямку.
При недостатності мітрального клапана розвивається лівошлуночково-лівопередсердна регургітація (систолічний шум над верхівкою), при недостатності аортального клапана виникає аортально-лівошлуночкова регургітація (діастолічний шум над аортою), при недостатності тристулкового клапана має місце правошлуночково-правопередсердна регургітація (систолічний шум біля мечоподібного відростка), а при недостатності клапана легеневої артерії – це легенево-правошлуночкова регургітація (діастолічний шум у другому міжребровому проміжку ліворуч від груднини).
Серцеві шуми можуть бути органічного, неорганічного і позасерцевого походження.
Неорганічні шуми не мають ніякого відношення до функції клапанів серця. Вони можуть вислуховуватись у цілком здорових людей (при прискоренні кровообігу, нервовому збудженні, зниженому АТ). Неорганічні шуми є при анеміях (компенсаторному прискоренні кровообігу, зменшенні в'язкості крові), інфекційних захворюваннях, дифузному токсичному зобі. Усі неорганічні шуми є систолічними, частіше вислуховуються над легеневою артерією і верхівкою серця, характеризуються лабільністю (то з'являються, то зникають, виникають при зміні положення тіла, збудженні, фізичному навантаженні, зникають при глибокому вдиху, посилюються наприкінці видиху), не проводяться від місця свого вислуховування, не супроводяться котячим муркотінням, ніколи не займають усієї систоли, а вислуховуються лише на початку або наприкінці її. За силою і тембром неорганічні шуми можуть не відрізнятись від клапанних, однак голосні, грубі й особливо музикальні шуми найчастіше є клапанними.
Позасерцеві шуми. Це шуми, синхронні з діяльністю серця, але виникають поза ним. Звичайно це шум тертя перикарда і плевроперикардіаль-ний шум тертя.
Шум тертя перикарда (affrictus pericardiacus). Виникає тоді, коли поверхні перикардіальних листків стають нерівними, шорсткуватими або ненормально сухими. Це спостерігається при запаленні перикарда (перикардиті), утворенні ракових вузликів на їхній поверхні, висиханні листків перикарда (холера, виснажливі блювання при пілоростенозі), відкладанні на поверхні перикардіальної сумки азотистих шлаків при уремії – «похоронний дзвін нефритного хворого». Шум нагадує хрускіт снігу, скрип шкіри, шелестіння паперу, подряпування. Якщо шум тертя перикарда не заглушує тони серця, то вислуховується чотиричленний ритм, який нагадує звук поїзда, що поволі рухається, – шум локомотива. Якщо до шумівтертя листків перикарда під час систоли та діастоли долучається шум тертя, що виникає при скороченні передсердь, то вислуховується тричленний ритм, який нагадує пресистолічний ритм галопу.
Шум тертя перикарда звичайно збігається із систоло-діастолічною діяльністю серця. Однак часто такого точного збігання не буває. Часто шум, починаючись під час систоли, переходить без перерви в діастолу. В інших випадках він вислуховується безперервно, лише посилюючись під час систоли або діастоли (або в обох фазах). У частини хворих шум тертя спочатку вислуховується під час систоли і його чути під час діастоли, що нехарактерно для клапанних шумів.
Найкраще шум тертя перикарда чути в ділянці абсолютної серцевої тупості. Він посилюється, якщо нахилити тулуб хворого допереду, або якщо трохи сильніше притиснути стетоскоп до грудної стінки.
З накопиченням у порожнині перикардіальної сумки рідини (ексудату) місце вислуховування шуму тертя перикарда переміщується на основу серця. Шум тертя перикарда можна встановити, поклавши руку над ділянкою серця. При цьому з'являється відчуття, яке спостерігається, якщо покласти руку на спину кота, який муркоче. Звідси й назва цього пальпаторного відчуття – котяче муркотіння. Найчастіше симптом котячого муркотіння спостерігається при мітральному стенозі над верхівкою серця (пресистолічне котяче муркотіння), при аортальному стенозі його можна відчути на рукоятці груднини (систолічне котяче муркотіння). Пресистолічне котяче муркотіння при мітральному стенозі відчувається над верхівкою серця. Коротке дрижання грудної стінки, яке наростає (crescendo), завершується посиленим поштовхом, який відповідає клацаючому І тону. Систолічне котяче муркотіння при аортальному стенозі відчувається на ручці груднини як тривале й грубе дрижання.
Плевроперикардіальний шум тертя. Спостерігається при запаленні плеври, яка вкриває передній край верхньої частки лівої легені, що безпосередньо прилягає до серця або до плеври лівого переднього плеврального синуса. Синхронність із діяльністю серця зумовлена тим, що систолічне зменшення об'єму серця має присмоктувальний вплив на передній край лівої легені, який при цьому входить у плевральний синус. При діастолічному розширенні серця край легені повертається у вихідне положення. Власне вислуховується шум тертя плеври, синхронний з діяльністю серця.
Вимірювання АТ крові. Основні правила вимірювання АТ згідно з рекомендаціями Американської асоціації кардіологів:
1. АТ треба вимірювати після 5‑хвилинного відпочинку, пацієнт має сидіти на кріслі, рука повинна бути оголена і лежати на столі так, щоб середина плеча, де буде накладена манжетка, знаходилася на рівні серця, спина – паралельно до спинки крісла. Руку не повинно нічого стискувати.
2. При первинному вимірюванні АТ, особливо в осіб, старших за 65 років, і в тих, що отримують антигіпертензивну терапію або хворіють на цукровий діабет, спочатку слід оцінити постуральну (ортостатичну) реак цію вимірюванням AT лежачи після 5‑хвилинного перебування в горизонтальному положенні, а потім – негайно після переходу у вертикальне положення. В осіб похилого віку часто спостерігається суттєве зниження АТ, особливо в тих, у кого АТ в горизонтальному положенні був підвищений. Ортостатичною гіпотензією вважають зниження АТ при переході з горизонтального положення у вертикальне > 20 мм рт. ст.
3. Пацієнт не повинен палити або приймати каву впродовж не менше ніж ЗО хв перед вимірюванням АТ.
4. Слід виключити будь-яку екзогенну адренергічну стимуляцію (стрес, приймання адреноміметиків).
5. Важливе значення має манжетка: її ширина повинна дорівнювати 12–13 см, а довжина – 35 см, тобто ширина – не менше ніж 40% обводу руки, а довжина – не менше ніж 80% обводу руки. У людей з повними руками треба застосовувати широку стегнову манжетку або ж вимірювати тиск не на плечі, а на передпліччі. Надто велика манжетка занижує значення АТ, а мала – завищує. Манжетку накладають так, щоб її нижній край був на 2–2,5 см вище від ліктьової ямки.
6. Манометри: ртутний (тепер його майже не використовують через небезпеку токсичного впливу ртуті), добре відкалібрований анероїдний (використовують найбільше) або електронний.
7. Методика вимірювання АТ: спочатку треба нагнітати в манжетку повітря до тиску 70 мм рт. ст., нагнітати повітря треба повільно, пальпуючи пульс на а. radialis. Відзначають тиск, коли пальпаторно пульс зникає, а потім при випусканні повітря, коли він знову з'являється; після пальпаторного методу в манжетку знову нагнітають повітря до тиску, що на 20 – ЗО мм рт. ст. вищий від тиску, встановленого пальпаторно; випускають повітря зі швидкістю 2 мм рт. ст. за 1 с, аускультативно вловлюють І фазу тонів Короткова (їх появу) і V фазу, коли звуки повністю зникають.
8. Для того, щоб встановити діагноз артеріальної гіпертензії, необхідно провести не менше трьох вимірів АТ крові з інтервалом не менше 1 тиж, за винятком випадків дуже високого АТ (210/120 мм рт. ст.).
9. АТ слід вимірювати на обох руках; асиметрія АТ на руках більша як 10–20 мм рт. ст. вказує на патологію (обструкція підключичної артерії, природжена вада серця, м'язово-скелетна аномалія, однобічний стеноз ниркової артерії).
10. Якщо АТ на руках підвищений, слід виміряти його на обох ногах, особливо, якщо пацієнт молодший за ЗО років (для виключення коарктації аорти). При вимірюванні АТ на стегні пацієнт лежить униз головою. Тони вислуховують у підколінній ямці. У нормі на стегні систолічний АТ вищий, а діастолічний АТ нижчий, ніж на руці, що пояснюється різницею в контурі пульсової хвилі. Для коарктації аорти характерний нижчий систолічний АТ на стегні, ніж на руці.
Цілодобове моніторування АТ. У 80% хворих відзначаються закономірні коливання АТ упродовж 24 год (циркадний ритм АТ). Добовий ритм ха рактеризується двома денними піками: перший – з 9-ї до 11-ї години ранку, другий – з 18-ї до 19-ї години, плато – у проміжку від 11-ї до 18-ї години. Увечері АТ починає знижуватись і досягає мінімуму вночі, звичайно між 2‑ю і 4‑ю годинами. Потім АТ знову починає підвищуватись порівняно із нічним рівнем, при цьому швидкість його наростання максимальна з 6-ї до 8-ї години.
Отже, коливання АТ протягом доби в здорових людей і більшості хворих на артеріальну гіпертензію мають двофазний ритм, який характеризується зниженням АТ вночі на 10–20% порівняно з денними показниками. Вираженість двофазного ритму оцінюють за величиною добового індексу (ДІ), який вираховують за формулами:
ДІ систолічного АТ = (середньоденний систолічний АТ – середньонічний систолічний АТ): середньоденний систолічний AT х 100%;
ДІ діастолічного АТ = (середньоденний діастолічний АТ – середньонічний діастолічний АТ): середньоденний діастолічний AT х 100%.
За ступенем зниження АТ вночі, тобто за величиною ДІ, хворих з артеріальною гіпертензією поділяють на 4 групи. У більшості хворих з артеріальною гіпертензією ДІ варіює в межах 10–20%, крива АТ вночі має схоже на ківш заглиблення (англ. dip – заглиблення, занурення). Таких хворих відносять до категорії «dipper».
Хворих з недостатнім зниженням АТ у нічні години (ДІ < 10%) відносять до категорії «non-dipper». Такий профіль АТ характерний для хворих з тяжкою артеріальною гіпертензією, синдромом злоякісної артеріальної гіпертензії, реноваскулярною гіпертензією, первинним гіперальдостеронізмом, хворобою і синдромом Кушінга, феохромоцитомою. У жінок з профілем «non-dipper» частими є ІХС, інфаркт міокарда.
Пацієнтів зі значним зниженням АТ вночі, коли величина ДІ перевищує 20%, відносять до категорії «over dipper». У них дуже часто бувають гіпоперфузійні ішемічні ускладнення з боку судин серця і головного мозку.
До четвертої категорії хворих з артеріальною гіпертензією належать хворі з «нічною гіпертензією «(«night picker»), в яких показники АТ вночі перевищують рівень АТ вдень, ДІ має від'ємне значення. Це найтяжчий контингент хворих щодо розвитку ускладнень артеріальної гіпертензії і можливості медикаментозної корекції порушеного добового ритму АТ.
За допомогою цілодобового моніторування АТ визначають також тривалість антигіпертензивної дії фармакопрепаратів упродовж доби, особливо тих, що призначаються 1 раз на добу. З цією метою визначають коефіцієнт мінімум/максимум (trough/peak ratio) – Т/Р. Коефіцієнт Т/Р розраховують окремо для систолічного АТ і діастолічного АТ за формулою
Т/Р= ∆Т / ∆Р × 100%,
де ∆Т – різниця рівня АТ до приймання препарату і на фоні його дії через 24 год; ∆Р – різниця рівня АТ до приймання препарату і на піку його дії. Величина Т/Р, менша за 50%, свідчить про недостатній антигіпертензивний ефект препарату.
Цілодобове моніторування має велике значення для підбору правильного (оптимального) режиму антигіпертензивної терапії.
Електрокардіографія
Після запису електрокардіограми (ЕКГ) на стрічці зазначають прізвище, ім'я, по батькові пацієнта, його вік, дату і час обстеження, швидкість руху стрічки.
Кожна ЕКГ містить декілька зубців, сегментів та інтервалів, за якими можна виявити патологічні зміни.
Зубець Р дає інформацію про процеси деполяризації правого і лівого передсердь. У більшості відведень зубець Р позитивний з амплітудою 1,5–2,5 мм і тривалістю 0,1 с. Інтервал РS вимірюється від початку зубця Р до початку шлуночкового комплексу QRS . Він відображає тривалість атріовентрикулярної провідності, зокрема час проходження збудження по передсердях і крізь А К-вузол. Тривалість інтервалу PQ у нормі коливається в межах 0,12–0,20 с.
Шлуночковий комплекс QRS відображає поширення збудження по міокарду шлуночків. Зубець T завжди позитивний, зубці Q і S – негативні. Якщо на ЕКГ реєструються тільки негативні зубці, а зубець R відсутній, то шлуночковий комплекс верифікується як що характерно для інфаркту міокарда. Максимальна тривалість шлуночкового комплексу не перевищує 0,1 с. Амплітуда і співвідношення зубців залежать від положення серця і біоелектричної активності міокарда. Зубець Т у стандартних відведеннях має амплітуду 5‑б мм, у грудних – 15–17 мм. Тривалість зубця T 0,16 – 0,24 с. У нормі характерне таке співвідношення амплітуд зубця: T у V1 і V6 : TV6 > TV1 . При гіпертрофії і дистрофії лівого шлуночка TV1 > TV6 .
Інтервал Q – T вимірюється від початку комплексу QRS до кінця зубця Т і називається електричною систолою шлуночків. Тривалість інтервалу QT залежить від частоти серцевих скорочень і коливається в межах 0,37–0,40 с.
Аналіз ЕКГ доцільно розпочинати з перевірки правильності її реєстрації, відповідності амплітуді комплексу QRS і зубця Т контрольному мілівольту 10 мм, оцінювання швидкості запису.
Розшифровувати ЕКГ необхідно за такою схемою:
1) аналіз ритму серця і провідності: його регулярність, визначення частоти серцевих скорочень (60/RR ), оцінювання функцій збудливості та провідності;
2) визначення положення електричної осі серця і біоелектричної активності міокарда;
3) аналіз передсердного зубця Р, шлуночкового комплексу QRST; положення інтервалу ЄТ (зміщення догори, вниз або ж ізоелектрично);
4) інверсія (зубець T замість позитивного стає від'ємним) чи реверсія (зубець T звід'ємного перетворюється на позитивний) зубця T;
5) електрокардіографічний висновок.
Спочатку характеризують ритм серця: правильний (перед кожним комплексом QRS зубець Р, інтервал RR – однаковий) чи неправильний; при брадикардії є менше як 60 скорочень за 1 хв; при тахікардії – більше як 80 скорочень за 1 хв. При миготливій аритмії замість зубців Р є хвилі f (фібриляція передсердь) або хвилі FF (тріпотіння передсердь), інтервали RR при цьому різні.
Якщо на ЕКГ реєструються хвилі ff або FF, то їх частоту визначають за формулою 60: ff або 60: FF. Наприклад, інтервал FF дорівнює 0,2 с, тоді 60: 0,2 = 300 скорочень передсердь за 1 хв – тріпотіння передсердь. При фібриляції передсердь (хвилі її) частота посмикувань їх м'язів становить понад 350–500 за 1 хв і більше. В обох випадках частоту скорочень шлуночків визначають як 60: RR. При екстрасистолії є додаткове скорочення, після якого – комплементарна пауза.
Зубець охарактеризує час, потрібний для повного охоплення збудження обох передсердь. За нормальних умов він не перевищує 0,1 с. Висота зубця Р становить 0,5–2 мм. Широкий, плоский і двогорбий зубець Р уІ, II, аVL, V4-6 відведеннях вказує на гіпертрофію лівого передсердя, що найчастіше спостерігається при мітральному стенозі – Р-mitrale, Р-sinistrocardiale.
Високий, гострий зубець Р у III, II а VL, V1-2 відведеннях указує на гіпертрофію правого передсердя, що спостерігається при гострому і хронічному легеневому серці – Р-pulmonale, Р-dextracardiale.
Відтак аналізують проходження імпульсу через атріовентрикулярне з'єднання. Початок збудження шлуночків характеризується інтервалом PQ або PR (якщо відсутній зубець Q). Цей інтервал коливається в межах 0,12 – 0,20 с. Подовження інтервалу PQ вказує на наявність порушення провідності через атріовентрикулярне з'єднання.
Патологічним зубець Q є тоді, коли він ширший за 0,03 с, а глибокий – більший на 25% від зубця R. Такий зубець Q може бути ознакою гострого інфаркту міокарда (у такому разі він супроводиться підйомом сегмента ST, зубець Т або зливається з інтервалом ST (гостра фаза інфаркту міокарда), або реєструється у вигляді від'ємного зубця Т (підгостра фаза інфаркту міокарда). Отже, зубець Q є маркером або некрозу міокарда, або рубця після перенесеного інфаркту міокарда. У першому випадку, крім патологічного зубця вирізняється елевація сегмента ST, а в другому – нормальне положення інтервалу ST.
Час від початку зубця Q до кінця зубця S характеризується швидкістю поширення збудження по провідній системі шлуночків і по скоротливомуміокарду. Цей час звичайно дорівнює 0,06–0,1 с. Довша тривалість комплексу QRS є свідченням блокади однієї з ніжок пучка Пса. Потім настає інтервал ST. Він охоплює період від кінця комплексу QRS до кінця репо-ляризації шлуночків (*ST–>7). Інтервал ST збігається з нульовою лінією. Зміщення інтервалу ST догори від нульової лінії (елевація) вказує на суб-епікардіальне ушкодження, а донизу (під ізолінію) – на субендокардіаль-не ушкодження. Гострий, високий зубець Те свідченням гіпоксії міокарда, а від'ємний (симетричний і рівнобічний) – ішемії міокарда.
Інтервал QT називають електричною систолою серця (на відміну від механічної систоли серця, яку характеризує інтервал І–II тонів фонокардіограми). Тривалість електричної систоли в нормі 0,38–0,43 с. її подовження спостерігається при синдромі видовженого Q‑Т.
Електрокардіографічний висновок. Спочатку характеризують ритм серцевих скорочень: правильний (синусовий, вузловий, шлуночковий) чи неправильний (синусова аритмія, синусова тахікардія, синусова брадикардія, фібриляція і тріпотіння передсердь), із зазначенням виду, часу її виникнення. Потім характеризують тривалість електричної систоли (у нормі, подовжена, вкорочена), біоелектричну активність серця (для цього користуються формулою QT. RR х 100%, норма = 40–60%), положення електричної осі (найкраще це зробити з використанням таблиць Письменного).
Далі характеризують функцію провідності по передсердях, передсердно-шлуночковому з'єднанню, ніжках пучка Гіса і скоротливому міокарді шлуночків. Відтак описують стан вінцевого кровотоку.
Приклад. Хворий, 1941 року народження. AT 150/100 мм рт. ст., скаржиться на стискаючий біль за грудниною, який повторюється кожні 15 – 20 хв, локалізується в середній третині груднини. Електрокардіограма: ритм синусовий, правильний, 86 за 1 хв; електрична вісь серця відхилена вліво; блокада передсердно-шлуночкового з'єднання І ступеня. Субендо-кардіальне ушкодження передньо-бічної стінки лівого шлуночка.
Можливий клінічний діагноз: ІХС: нe-Q-інфаркт передньо-бічної стінки лівого шлуночка (дата).
Фонокардіографія (ФКГ). Як відомо, звуки утворюються внаслідок коливальних рухів матеріальних частинок серця. Кількість коливань за одиницю часу називають частотою звуку, її вимірюють у герцах (Гц). Усі звуки поділяють на тони і шуми залежно від частотного складу. У вітчизняних фонокардіографах використовують такі частоти: низькочастотну – Н (35 Гц), середньочастотні – С1 (70 Гц) і С2 (140 Гц), високочастотну – В (250 Гц).
При вислуховуванні серця фонендоскопом краще вловлюються звуки з частотою 35 Гц, а при вислуховуванні дерев'яним стетоскопом – з частотою 70 Гц. Сучасні фонокардіографи реєструють низькочастотні шуми серця, які вухо не чує, і допомагають виявити III і IV тони.
Приміщення, де реєструють ФКГ, повинно мати звуковбирне покриття (пористі стінні плити) або подвійні рами у вікнах і подвійні двері. Мікрофон щільно приставляють до поверхні тіла. Шкіру під мікрофоном треба змочитиводою. Дуже притискати мікрофон до тіла не слід, оскільки при цьому зменшується його чутливість. Звуки серця записують при затриманому диханні на видиху (рот має бути відкритий). Фельдшер має заздалегідь намітити, в яких точках буде робити запис, на якій частоті, в якому положенні хворого, в яких фазах дихання. При цьому треба пам'ятати, що пресистолічний шум, III і IV тони над верхівкою найкраще виявляються на частоті С1 , а тон відкриття мітрального клапана OS (opening shap) – на частоті С2 і В. Перед дослідженням хворий 15–20 хв повинен полежати у зручній позі. ФКГ записують не менше, ніж на двох частотах – Н і С2 або С1 та С2 і паралельно ЕКГ у 12 відведеннях. Найкраще записувати ФКГ на швидкості 100 мм/с.
Фонокардіограма в нормі складається з чотирьох тонів, при цьому III і IV тони трапляються не завжди, особливо останній.
І тон – максимальна амплітуда цього тону записується на частотах Н і С, найменша – на частоті В, вона максимальна над верхівкою серця.
I тон складається з трьох половинних частин. Перша частина утворена низькочастотними і низькоамплітудними коливаннями, що виникають внаслідок скорочення передсердь. Друга частина, яка складається з двох-трьох високоамплітудних і більш високочастотних коливань, утворюється внаслідок закриття двостулкового і тристулкового клапанів. Третя частина І тону складається з однієї-двох осциляцій, що виникають при відкритті півмісяцевих клапанів аорти та легеневої артерії.
Інтервал від початку зубця Q на ЕКГ до початку другої частини І тону над верхівкою дістав назву інтервалу Q – І тон. Його тривалість у нормі становить 0,02–0,05 с, він характеризує час, протягом якого електрична енергія трансформується в механічну. У хворих з мітральним стенозом інтервал Q – І тон видовжується (чим він довший, тим більше виражений мітральний стеноз).
II тон складається з двох компонентів: аортального і пульмонального. Амплітуда і частота першого компонента в нормі завжди більші від другого. При легеневій гіпертензії другий компонент більший від першого, а при системній гіпертензії – перший більший від другого. Початок II тону збігається з кінцем зубця Тиа ЕКГ або пізніше від нього на 0,03 – 0,04 с. Зменшення інтервалу Т – II тон вказує на енергетичну динамічну недостатність серця – синдром Хегліна (II тон реєструється раніше, ніж зубець Т наЕКГ).
Відстань між І і II тонами називається механічною систолою серця; вона коротша від електричної систоли (Q‑Т) на 0,04–0,05 с. Укорочення механічної систоли спостерігається при значному вкороченні інтервалу І – II тон (симптом дятла при аускультації серця).
У хворих з мітральним стенозом на ФКГ після II тону з'являються додаткові високочастотні (С2 ) дві-три осциляції – клацання відкривання мітрального клапана (opening shap), звичайно воно виникає через 0,07 – 0,12 с після II тону. Чим коротший інтервал «II тон – OS', тим більше виражений стеноз отвору мітрального клапана.
Серцеві шуми. За допомогою фонокардіограми можна ідентифікувати 8 видів шумів – 4 систолічних і 4 діастолічних. Систолічні шуми: протоси-столічний (початок систоли, одразу після І тону), мезосистолічний (середина систоли, не пов'язаний з І тоном), предіастолічний (наприкінці систоли, перед II тоном), пансистолічний (протягом усієї систоли). Діастолічні шуми: протодіастолічний (початок діастоли, одразу після II тону), мезоді-астолічний (середина діастоли), пресистолічний (перед І тоном), пандіасто-лічний (протягом усієї діастоли).
Ехокардіографія. Зображення структур серця за допомогою ультразвуку ґрунтується на відбитті ультразвукових хвиль на межі між двома речовинами з різними фізичними властивостями. – кров'ю і ендокардом. Ультразвукові хвилі генерують п'єзоелектричні кристали під впливом змінного електричного поля. Бхокардіографія дає змогу побачити розміщення і характер рухів різних структур серця (клапанів, стінок порожнин тощо).
Показання до ехокардіографії: шум у серці; патологічні зміни на рентгенограмі грудної клітки (збільшення серця або окремих його порожнин, зміни аорти, клапанів тощо); біль у грудній клітці; непритомності (умлівання); ознаки порушення мозкового кровотоку; порушення ритму і провідності; лихоманка; обтяжений родинний анамнез щодо раптової смерті; ІХС; ідіо-патична гіпертрофічна кардіоміопатія; спостереження за хворими на ІХС, артеріальні гіпертензії; вади серця; після кардіохірургічних операцій.
Розрізняють три основних варіанти ехокардіографії:
1) ехокардіографія в М-режимі, або одновимірна;
2) секторальне сканування, або двовимірна ехокардіографія;
3) допплєрехокардіографія.
Ехокардіографія в М-режимі (від англ. movement – рух). При цьому ультразвук сфокусований у вузький пучок, який, проходячи крізь різні структури серця, дозволяє отримувати зображення їх руху в часі в різних зрізах. При скануванні серця в М-режимі рух передньої стулки мітрального клапана нагадує букву М.
В основі двовимірної ехокардіографії 'лежать рухи ультразвукового променя назад і вперед у межах більш-менш вузького сектора (60–90°) з великою частотою – близько 30 разів за 1 с. При цьому ехозображення серця отримують через невелике ультразвукове віконечко (де немає легень, оскільки вони створюють непроникний бар'єр для ультразвуку). За допомогою двовимірної ехокардіографії оглядають усі клапани серця, розміри та вміст порожнин, товщини стінок, шлуночків, великих судин (аорти, легеневої артерії).
В основі допплєрехокардіографії лежить вимірювання частоти звукових хвиль. Під час руху крові до датчика частота відбитих хвиль збільшується, а під час руху її в протилежному напрямку – зменшується. Кровотік супроводиться звуковим ефектом. Кольорова допплєрехокардіографія підвищує точність визначення локалізації патологічних потоків крові, що важливо в діагностиці природжених і набутих вад серця. Основними показниками ехокардіограми (ЕхоКГ) є:
I. Показники насосної функції серця:
– поперечний розмір аорти й лівого передсердя (в діастолу та систолу) – 3,0–3,3 см;
– діаметр лівого шлуночка (в діастолу та систолу) – 4,9–5,5 см; 3,0–3,5 см;
– діаметр правого шлуночка (в діастолу та систолу) – 2,5–2,7 см.
II. Показники скоротливості серця у фазі вигнання:
Фракція викиду ![]() (норма 55–75%),
(норма 55–75%),
де УО – ударний об'єм, мл; КДО – кінцевий діастолічний об'єм, мл.
III. Показники товщини міжшлуночкової перегородки, задньої стінки лівого шлуночка і маси міокарда лівого шлуночка:
– товщина міжшлуночкової перегородки (в діастолу та систолу) – 0,86 – 0,94 см;
– товщина задньої стінки лівого шлуночка (в діастолу та систолу) – 0,86–0,94 см;
– маса міокарда лівого шлуночка (в діастолу та систолу) – 130–135 г.
Навантажувальна ехокардіографія. Навантаження може бути фізичним (субмаксимальним, максимальним) або фармакологічним (добутамін-ехокардіографічний тест). При субмаксимальному велоергометричному фізичному навантаженні приріст фракції викиду ЕхоКГ має становити 10% і більше. Недостатній приріст величини ФВ (0–10%) або від'ємна його динаміка є ознакою скритої серцевої недостатності, що важливо для експертизи допризовників.
Добутамін-ехокардіографію використовують, зокрема, для верифікації синдромів оглушення та гібернації міокарда (кровопостачання міокарда обмежене, на ЕхоКГ є ділянки гіпокінезії, але після внутрішньовенного введення добутаміну скоротливість поліпшується, ділянки гіпокінезії зникають).
З лабораторних досліджень при захворюваннях органів кровообігу найбільше значення мають дослідження рівня ліпідів крові (маркерів атерогене-зу), активності креатинфосфокінази та її МВ-фракції, серцевих тропонінів І, Т та С-реактивного протеїну (маркерів інфаркту міокарда).
У випадках гострих коронарних синдромів (нестабільна стенокардія, не-Q-інфаркт міокарда, Q-інфаркт міокарда) найбільше значення має дослідження наявності в периферійній крові підвищених рівнів креатинфосфокінази, тропонінів Т або І та С-реактивного протеїну. Тропоніни – це особливі скоротливі білки, без яких неможлива систоло-діастолічна діяльність серця. У здорових людей їх у крові немає або ж є не більше 0,1 нг/мл. Позитивний тест на тропоніни дає можливість заперечити діагноз стенокардії і майже із 100% впевненістю діагностувати гострий інфаркт міокарда. Діагноз підтверджує підвищення вмісту в крові креатин-фосфокінази (зокрема її МВ-фракції), міоглобіну, С-реактивного протеїну, фібриногену та продуктів його розпаду.
2.2 Методи обстеження хворих при захворюваннях органів дихання
Велике значення в діагностиці захворювання легень має топографічна і порівняльна перкусія та аускультація легень.
У діагностиці захворювань органів дихання важливе значення має визначення рухомості легеневих країв. Розрізняють активну й пасивну рухомість легеневих країв. Активна рухомість легеневих країв – це їх здатність змінювати своє положення залежно від фази дихання. Пасивна рухомість легеневих країв – це їх здатність зміщуватися залежно від положення тіла. Відстань між положенням нижньої межі легень при максимально глибокому вдиху і максимально глибокому видиху називається величиною дихальної екскурсії легень. Найбільша дихальна рухомість нижнього краю легень спостерігається по середній аксилярній лінії. По цій лінії в нормі нижній край легені опускається при глибокому вдиху на 4 см від того положення, яке він займав при середній глибині дихання. При глибокому видиху він піднімається на 4 см вище, ніж при середній глибині дихання. Таким чином, на рівні середньої аксилярної лінії величина дихальної екскурсії нижнього краю легень дорівнює 8 см, на рівні середньоключичної лінії – 4 см. Величину дихальної екскурсії нижнього легеневого краю визначають так. Спочатку перкуторно встановлюють положення нижнього краю легень при середній глибині дихання, потім просять хворого максимально глибоко вдихнути, затримати дихання і знову визначають місцеположення нижнього краю легень. Те саме повторюють на висоті глибокого видиху. Різниця між обома вимірами і є величиною дихальної екскурсії легень. її досліджують по всіх вертикальних лініях.
Пасивна рухомість легеневих країв пов'язана із зміною положення тіла. При переході з положення лежачи в положення стоячи нижній край легень зміщується на 1–2 см донизу.
Обмеження або повна відсутність активної екскурсії легеневих країв спостерігається при емфіземі легень, цирозі й набряку легень. При високому стоянні діафрагми (асцит, метеоризм), зрощенні вісцерального і парієнтального листків плевральної порожнини, паралічі діафрагми спостерігається повна відсутність активної і пасивної екскурсії нижніх легеневих країв.
У діагностиці захворювань легень найбільше значення має аускультація легень. При цьому насамперед установлюють тип дихання – везикулярне чи бронхіальне, а також наявність додаткових шумів, хрипів (сухих, вологих), крепітації, шуму тертя плеври.
При аускультації можуть бути наявні такі феномени:
1) шум плескоту Гіппократа (succusio Hyppocratis) – це звук, який вислуховується при гідропневмотораксі, тобто при одночасній наявності у плевральній порожнині газу і рідини. Він вислуховується, якщо захопити обома руками плечі хворого і енергійно струснути його;
2) шум краплі, що падає, вислуховується, якщо приставити стетоскоп до грудей хворого з гідропневмотораксом і швидко перевести його з положення лежачи у положення сидячи. При цьому рідина переміщується в нижню частину плевральної порожнини, а окремі краплі, стікаючи з поверхні плевральних листків і падаючи в ексудат, спричинюють звук краплин, що падають;
3) шум водяної сопілки – виникає, якщо при гідропневмотораксі плевральна порожнина сполучена через норицю з бронхом, причому отвір нориці нижчий від верхнього рівня рідини. При кожному вдиху пухирці повітря, входячи через отвір нориці з бронха в рідину, піднімаються на її поверхню, спричинюючи мелодію водяної сопілки. її чути лише на вдиху, вона нагадує великовогнищеві вологі хрипи, але відзначається вираженою звучністю.
Важливе значення в діагностиці захворювань легень має бронхофонія. Якщо прикласти стетоскоп до грудної клітки обстежуваного і запропонувати йому вимовляти якісь слова, то голос доноситься через стетоскоп у вигляді нечіткого бурмотіння. При цьому енергія коливань голосових зв'язок, поширюючись по легеневій тканині, постійно слабне. Зовсім інакше явище спостерігається при ущільненні легеневої тканини, наприклад при крупозному запаленні легень. У такому випадку слова, які вимовляє хворий, чути значно голосніше й чіткіше. Таке явище й називається бронхо-фонією. Цей симптом можна встановити й без стетоскопа, приклавши до грудної клітки вухо (друге вухо потрібно прикрити долонею). Хворого просять вимовити пошепки «раз-два-три». Позитивний синдром бронхофонії спостерігається у випадках ущільнення легеневої тканини або за наявності каверни в легені.
У диференційній діагностиці бронхообструктивного синдрому провідними методами його розпізнавання є пікфлоуметрія і спірометрія.
Пікфлоуметрія. Це визначення пікового об'єму швидкості видиху (у літрах за 1 хв.) – ПОШвид. Пікфлоуметр установлюють на відмітку «0». У положенні стоячи (тяжкі хворі – сидячи) пацієнт робить максимальний вдих, потім бере мундштук приладу в рот на язик, щільно охоплює його губами (не торкаючись шкали приладу пальцями руки) і робить максимально швидкий видих через мундштук приладу. Щоб зменшити суб'єктивний вплив, пацієнт повторює процедуру тричі. Показник ПОШвид за 1 хв у літрах визначають за шкалою приладу. Приймається до уваги найвища величина з трьох вимірювань. Нормальний показник пікфлоуметрії визначають за допомогою стандартної таблиці, в якій пікова швидкість видиху за 1 хв встановлюється з урахуванням статі, віку і зросту людини.
ПОШвид за 1 хв використовують для діагностики синдрому бронхіальної обструкції. Він може бути таким:
1)легко виражений – ПОШвид знижений від нормальних величин на 10–20%;
2)помірно виражений – ПОШвид знижений від нормальних величин на 21–40%;
3)виражений – ПОШвид знижений від нормальних величин на 41% і більше.
4)Таке дослідження проводять як з діагностичною метою (синдром бронхіальної обструкції), так і з лікувальною (для контролю за станом бронхіальної прохідності та ефективності лікувальних засобів, рекомендованих хворому).
5)Спірометрія. У нормі при спокійному диханні в час одного дихального руху людина вдихає і видихає звичайно 500 см3 повітря – це дихальний об'єм повітря. Якщо після звичайного вдиху зробити максимально глибокий вдих, то можна ввести в легені ще 1500 см3 повітря – це додатковий об'єм повітря. Якщо після звичайного видиху зробити максимально глибокий видих, то можна видихнути ще 1500 см3 повітря – це запасний об'єм повітря. Сума дихального, додаткового і запасного об'ємів повітря складає життєву ємність легень (ЖЄЛ).
Більше практичне значення, ніж ЖЄЛ, має об'єм форсованого видиху за 1 с (ОФВх ). Він разом з ПОШвид використовується для діагностики ступеня тяжкості бронхіальної астми. При легкій астмі ОФВ1 > 80% належної величини, при помірній становить 60–80%, а при тяжкій астмі – < 60% належної величини.
Не менш важлива в диференціальній діагностиці органів дихання рентгеноскопія (рентгенографія) органів грудної клітки. Ці методи дають можливість виявити в легенях безповітряні ущільнення (у випадку туберкульозу, раку, пневмонії), установити наявність каверни, розростань сполучної тканини (пневмосклероз), нагромаджень рідини або газу у плевральній порожнині, стороннього тіла (кулі, осколка бомби) у грудній клітці, прозорість легень.
Значно поширений метод флюорографії, завдяки якому на невеликій рентгенофлюорограмі отримують зображення легень. Метод дає можливість за короткий термін обстежити велику кількість людей.
Бронхографія – метод, при якому рентгенографію виконують за умови введення в бронхи рентгеноконтрастних речовин. Цей метод дає можливість діагностувати бронхоектази, викривлення бронхів, звуження їх просвіту тощо.
Комп'ютерна томографія грудної клітки. Це метод пошарового фотографування рентгенівським промінням органів грудної клітки, при якому досить чітко видно структура легень, середостіння, плевральної та перикардіальної порожнин, серця тощо.
Магнітно-резонансна томографія – ще більш точний метод діагностики, за якого всі структури, що є в грудній клітці, видно на моніторі та на папері.
З метою огляду трахеобронхіального дерева зсередини тепер широко застосовують метод фібробронхоскопії. Такий прилад має світловолокнисту оптичну систему, що дає можливість детально оглянути трахею, головні, часткові і навіть сегментарні бронхи й узяти клаптик підозрілої ділянки на морфологічне дослідження.
Пункція плевральної порожнини (торакоцентез). Отримавши рідину з плевральної порожнини, насамперед вирішують її характер – транссудат чи ексудат.
Транссудат – це цілком прозора, трохи жовта рідина. Серозний і сероз-нофібринозний ексудат має інтенсивний лимонно-жовтий колір, він менш прозорий, ніж транссудат. У ексудаті при стоянні утворюються частинки фібрину, транссудат звичайно залишається прозорим.
Серозно-гнійний ексудат каламутний, біло-жовтого кольору, при стоянні поділяється на два пласти: верхній – серозний і нижній – гнійний. Гнійний ексудат – густий, зеленуватого кольору, непрозорий. Геморагічний ексудат червоного, часом червоно-бурого кольору, непрозорий. Гнильний ексудат брудно-бурого кольору, з надто неприємним запахом. В ексудаті багато білка (> 4%), у транссудаті його мало (< 2%). Питома маса ексудату понад 1016, а транссудату – менша ніж 1014. Проба Рівольта (у підкислену 2–3 краплями міцної оцтової кислоти воду піпеткою накапують декілька крапель добутої з плевральної порожнини рідини) позитивна (є осад) у випадку ексудату і негативна, якщо рідина є транссудатом (осаду немає).
У подальшому проводиться мікроскопічне дослідження отриманої рідини. За наявності ексудату в мазках знаходять багато лейкоцитів (лімфоцитів), еритроцитів тощо. Знаходження в мазку атипових клітин характерне для раку легень і плеври, а мікобактерій Коха – для туберкульозу.
Для підтвердження діагнозу пневмонії велике значення має виявлення збудника захворювання в матеріалі, отриманому з вогнищ інфекції, – бактеріологічне дослідження.
2.3 Методи обстеження при захворюваннях стравоходу, шлунка і дванадцятипалої кишки
Основні скарги та клінічні симптоми. Головними скаргами при захворюваннях стравоходу є утруднене ковтання їжі (дисфагія), біль та блювання.
Причиною дисфагії є функціональне або органічне звуження (стеноз) стравоходу.
Функціональне звуження стравоходу спричинюється спазмом його м'язів. Спазм частіше локалізується у верхній або нижній (кардіальній) частині стравоходу.
Причинами органічного звуження стравоходу є рак, рубець після колишньої виразки, сифілітичної гуми, термічного або хімічного опіку слизової оболонки стравоходу кислотою чи основою, дивертикул стравоходу, гастроезофагеальна рефлюксна хвороба.
Звуження стравоходу може бути спричинене потраплянням у нього стороннього тіла, стисненням аневризмою, пухлиною або лімфатичними вузлами середостіння, або перикардіальним ексудатом.
При органічному звуженні стравоходу спочатку, поки звуження ще невелике, хворий скаржиться на утруднене приймання твердої їжі. Потім стає важко ковтати й рідку їжу, а в подальшому – навіть воду. При спазмі стравоходу тверду їжу хворий ковтає краще, ніж рідку, оскільки тверда грудка їжі спроможна подолати спазм.
Рідше при захворюванні стравоходу спостерігається біль і блювання.
Біль у ділянці стравоходу виникає при запаленні його слизової оболонки (гастроезофагеальній рефлюксній хворобі, опіках, раку стравоходу). Біль відчувається по всьому стравоходу як під час ковтання їжі, так і поза цим актом.
Блювання з'являється тоді, коли звуження стравоходу досягає значного ступеня. їжа, затримуючись у розширеній частині стравоходу, розташованій над місцем звуження, зригується антиперистальтичними скороченнями стравоходу. Звичайно вона настає без попередньої нудоти, проте їй передує відчуття затримки їжі за грудниною. Таке блювання виникає через кілька хвилин після приймання їжі. Блювотні маси складаються з щойно спожитої їжі, не мають кислого запаху (бо в них немає соляної кислоти і пепсину, що характерно для блювотних мас при захворюваннях шлунка).
За наявності великого дивертикулу стравоходу, в якому їжа може затримуватися довго, блювотні маси мають гнилісний запах, у них є залишки давно спожитої їжі.
При виразках стравоходу або розпаді ракової пухлини в блювотних масах може бути кров. Масивна кровотеча спостерігається при розриві варикозно-розширених вен нижньої частини стравоходу.
З допоміжних методів діагностики захворювання стравоходу мають значення зондування, внутрішньостравохідна рН-метрія, рентгеноскопія та фіброезофагоскопія.
Зондування стравоходу тонким зондом тепер практично не застосовують, а використовують рН-зонд. Варіантом рН-метрії стравоходу є цілодобове моніторування. При цьому враховують тривалість періоду, коли рН у стравоході менша від 4. У нормі рН у стравоході становить 6–7, тривалість закислення – не довша як 5 хв за добу моніторування.
Рентгенологічне дослідження стравоходу (рентгеноскопія, рентгенографія) – безпечний і досить інформативний метод діагностики.
Езофагоскопія (фіброезофагоскопія) – найбільш інформативний метод діагностики захворювання стравоходу.
Головними скаргами при захворюваннях шлунка є біль, порушення апетиту, неприємний присмак у роті, відрижка, печія, нудота, блювання, відчуття повноти, розпирання або тиснення «під ложечкою». Усі ці скарги, за винятком болю, об'єднуються в групу диспепсичних скарг (диспепсія – розлад травлення).
Біль.Ніколи не слід покладатися на скаргу хворого на біль у шлунку, треба запропонувати хворому вказати рукою місце болю.
Біль шлункового походження звичайно локалізується під ложечкою – біля мечоподібного відростка.
При цьому необхідно попросити хворого дати відповідь на такі запитання:
Куди проводиться біль з місця свого виникнення?
Біль постійний чи настає періодично?
• Що сприяє болю: приймання їжі, важка фізична праця, натуження, біг, душевні переживання?
• Якщо біль постійний, то що його посилює або зменшує?
• Який характер болю (пекучий, ниючий, розриваючий, стріляючий тощо)?
Для виразкової хвороби характерні такі властивості болю:
• періодичність (є світлі проміжки, які тривають навіть місяцями) і сезонність (з'являється в холодні пори року);
• типова локалізація: при дуоденальній виразці – у надчеревній ділянці праворуч від серединної лінії, при шлунковій – ліворуч від цієї лінії;
• зв'язок з прийманням їжі: при виразці кардіального відділу шлунка біль виникає відразу після приймання їжі, при локалізації її по малій кривині шлунка – через 1–2 год, при локалізації виразки у воротарній частині шлунка – через 1,5–3 год, а при локалізації у дванадцятипалій кишці – через 2–3 год після приймання їжі; голодний, нічний біль, а також біль натще й такий, що зменшується після приймання їжі (молока) характерний для дуоденальної виразки.
Характерним є біль при прориві виразки в черевну порожнину (перфоративний біль): він настає раптово і настільки сильний, що хворий часто втрачає свідомість. Цей біль нагадує удар кинджалом у живіт».
Порушення апетиту звичайно спостерігається при раку шлунка, хронічному гастриті з секреторною недостатністю. Для раку шлунка характерна відраза до м'ясної їжі, а згодом і повна втрата апетиту, що називається анорексією. При підвищенні шлункової секреції апетит може буди підвищеним.
Неприємний присмак у роті. Спостерігається при наявності каріозних зубів, хронічного запалення зіва, розпаді їжі в шлунку, послабленій моторно-евакуаторній функції шлунка.
Відрижка. Це раптове закидання вмісту шлунка в ротову порожнину, яке супроводиться своєрідним звуком, котрий чути на відстані. Якщо в рот потрапляє газоподібний вміст шлунка, то кажуть про відрижку повітрям або порожню відрижку (eructatio), що спостерігається при неврозі та звичному заковтуванні повітря. Цей симптом називається аерофагією. Така нервова відрижка дуже голосна, часом вона повторюється багато разів.
Якщо разом з газом у рот потрапляють і частинки їжі, то тоді кажуть про відрижку їжею (requrqitatio). Відрижка може бути без запаху (вона спостерігається і в здорових людей після споживання газованої води, пеп-си-коли, кока-коли, фанти, а також після приймання поташу). Якщо внаслідок посиленого бродіння утворюються органічні кислоти (масляна, молочна), то відрижка набуває запаху прогірклого масла.
При посиленому розпаді в шлунку білків за умови секреторної недостатності шлунка (хронічний гастрит, рак шлунка) відрижка має запах тухлих яєць (запах сірководню).
Відрижка із запахом з'їденої їжі вказує на затримання залишків їжі в шлунку. Кисла відрижка спостерігається при підвищеній кислототворній функції шлунка.
Причиною відрижки є недостатність воротарного м'яза-замикача (внаслідок недостатнього утворення гормону гастрину – регулятора діяльностішлунка), тому при перистальтичних скороченнях шлунка його вміст потрапляє не лише в дванадцятипалу кишку, а й у стравохід (гастроезофагеальний рефлюкс).
Печія (pyrosis). Це відчуття сильного печіння (паління, жару) у стравоході, яке локалізується за грудниною. Вона спостерігається при підвищеній кислотності шлунка, рідше – при зниженій шлунковій секреції. Причиною її є також недостатність воротарного м'яза-замикача і гастроезофагеальний рефлюкс (гастроезофагеальна рефлюксна хвороба).
Нудота (nausea). Вона звичайно передує блюванню, але може бути і без нього. Нудота супроводиться блідістю обличчя, слинотечею. Такий симптом є не лише при захворюванні шлунка (гастрит із секреторною недостатністю, рак шлунка), а й, наприклад, при гестозах, хронічній нирковій недостатності, розладах мозкового кровообігу або може виникати внаслідок впливу неприємних запахів.
Блювання (vomitus). Це дуже важливий симптом для захворювання шлунка, хоч воно може спостерігатись і при інших захворюваннях – крововиливу в мозок, уремії, туберкульозі легень, коклюші, пухлинах мозку, менінгіті, перитоніті, апендициті, холециститі, сечокам'яній хворобі.
Блювання характерне для виразкової хвороби шлунка, дванадцятипалої кишки, аспірин-глюкокортикоїд та нестероїдіндукованих гастропатій.
Блювання натще з виділенням великої кількості шлункового і стравохідного слизу спостерігається при хронічному гастриті, особливо в алкоголіків (ранкове блювання). Швидко після приймання їжі настає блювання у випадку виразки кардіального відділу шлунка (через 15–20 хв після їди).
При хронічному гастриті та виразковій хворобі блювання спостерігається в розпал травлення – через 2–3 год після приймання їжі.
У випадку неускладненої виразки блювання дає оскомину. При застої їжі в шлунку (пілоростеноз) або в разі раку шлунка виникає застійне блювання, причому кількість блювотних мас більша, ніж спожито за добу їжі (блювання давно з'їденою їжею).
Різкий кислий запах блювотних мас та їх пінистий вигляд вказує на бродильну диспепсію. Неприємний, гнилісний запах блювотних мас свідчить про рак шлунка з розпадом, спиртний запах блювотних мас – на отруєння алкоголем. Аміачний запах блювотних мас є ознакою хронічної ниркової недостатності. Калові блювотні маси характерні для кишкової непрохідності.
З домішок до блювотних мас діагностичне значення має слиз, жовч, гній, кров. Особливо багато жовчі домішується до блювотних мас при пілоростенозі, нападах печінкової (жовчної) коліки, жовтяницях (гемолітичній, паренхіматозній, але не механічній).
Домішка в блювотних масах крові або блювання чистою кров'ю (haema-temesis) спостерігається при кровоточивих виразках гастродуоденальної системи, розриві варикозних вузлів стравоходу, при цирозі печінки, раку шлунка, септицемії, тромбозі селезінкової вени.
Якщо кровотеча з ураженої судини при виразці або раку шлунка не-інтенсивна, то блювання настає не відразу, і кров поступово нагромаджується в шлунку. Гемоглобін крові під впливом шлункового соку встигає змінитись, і блювотні маси набувають кольору кавової гущі.
Огляд. У здорової людини шлунка при огляді не видно. Лише при значному схудненні й при дуже кволій передній черевній стінці можна побачити контури шлунка.
За патологічних умов його можна побачити при пілоростенозі. У таких хворих видно перистальтику шлунка – з-під лівого підребер'я випинається круглий валик, який, протримавшись кілька секунд, дає місце наступному. Зміна випинання і спадіння направляється вправо і губиться біля пупка.
При огляді можна помітити велику пухлину в надчеревній ділянці (рак передньої стінки шлунка).
Перкусія шлунка. Нижня межа шлункового тимпаніту при тихій перкусії шлунка в нормі на 1–3 см вище від пупка по серединній лінії, ліва – по лівій передній аксилярній лінії, а права – по правій парастернальній лінії. При розширенні шлунка права межа шлункового тимпаніту зміщується вправо – поза праву середньоключичну лінію (симптом Зіверта). Часто права межа шлункового тимпаніту зміщується не лише вправо, а й догори, на 4–5 см вище від ребрової дуги (симптом М.Д. Стражеска). Якщо тимпанічний звук з'являється над ділянкою печінки (симптом зникнення печінкової тупості), то це вказує на перфорацію виразки шлунка або дванадцятипалої кишки з виходом газу із шлунка в черевну порожнину і розташуванням повітря над печінкою.
Аускультація. Йдеться про симптом шуму плескоту. Його спричинюють у положенні хворого лежачи за допомогою енергійних коротких ударів чотирма напівзігнутими пальцями правої руки по надчеревній ділянці. Шум плескоту з'являється, якщо в шлунку є газ і рідина. Він має діагностичне значення, якщо виявляється через 7–8 год після приймання їжі або натще. Найчастіше цей симптом спостерігається при пілоростенозі, зниженому тонусі шлунка.
Пальпація. Для цього застосовують методику глибокої ковзної методичної пальпації за В.П. Образцовим‑М.Д. Стражеском. Притискуючи шлунок пальцями того, хто пальпує, до задньої стінки черевної порожнини хворого, ковзають по його поверхні. Велику кривину шлунка шукають по обидва боки від середньої лінії на 2–3 см вище від пупка. Для цього на видиху занурюють кінці напівзігнутих пальців правої руки вглиб черевної порожнини в напрямку до хребта і ковзають по ньому то догори, то вниз. Велика кривина пальпується у вигляді поперечного валика. Воротар пальпують праворуч від серединної лінії на 3–4 см вище від пупка. При пальпації шлунка часом можна діагностувати пухлину передньої стінки, великої кривини, воротаря тощо. Важливо знайти больові точки:
– Боаса – ліворуч від X–XII грудних хребців при виразці шлунка і праворуч – при виразці дванадцятипалої кишки;
– Опенховського – у ділянці остистих відростків VII–X грудних хребців (виразка шлунка);
– Гербста – у ділянці поперечних відростків III поперекового хребця (виразка шлунка).
Якщо легенько постукувати подушечками кінцевих фланг по передній черевній стінці, то можна встановити місцезнаходження виразки шлунка або дванадцятипалої кишки. Це симптом Менделя. Він указує на наявність перигастриту, перидуоденіту, перихолециститу, перигепатиту.
Методи додаткового обстеження шлунка зазвичай передбачають інтрагастральну рН-метрію, беззондове дослідження кислототворної функції шлунка, фіброгастродуоденоскопію (з біопсією або без неї), рентгеноскопію і рентгенографію.
Інтрагастральна рН-метрія. В основі методу лежить визначення концентрації вільних іонів водню на поверхні слизової оболонки шлунка. Моніторування рН може бути обмеженим (по годині до і після стимуляції шлункової секреції) або цілодобовим. Звичайно рН вимірюють у тілі та печерній частині шлунка (антральному відділі – за старою термінологією). За допомогою сучасного мікро-рН-зонда В.М. Чорнобрового рН у шлунку вимірюють від кардіального відділу до печерної частини кожні 10 см при вході в шлунок і виході з нього. У нормі кислотоутворення в тілі шлунка (рН) становить 1,3–1,7, а в печерній частині – 4–6. Якщо рН в печерній частині знижується до 1,1–0,9, то таке явище називається синдромом кислого шлунка. Це характерно для виразки дванадцятипалої кишки.
Найбільше значення має цілодобове моніторування рН шлунка та дванадцятипалої кишки. Такий метод дає можливість діагностувати дуодено-гастральний та гастроезофагеальний рефлюкси, оцінити ступінь їх вира-женості, контролювати рівень рН у стравохідно-шлунково-дуоденальній системі після операції на цих органах, індивідуально підбирати антисекре-торні препарати, їх дози, встановлювати найоптимальніший час застосування противиразкових засобів.
Метод інтрагастральної рН-метрії дає можливість уникнути малоінформативного аспіраційно-титраційного методу оцінювання секреторної функції шлунка.
Беззондові методи дослідження шлункової секреції. При цьому функціональний стан шлунка досліджують у міжтравний базальний період та в період після приймання пробного сніданку (наприклад 100 г. білого хліба з 10 г. вершкового масла і 200 мл солодкого чаю) – період стимульованої шлункової секреції.
Базальну кислотну продукцію досліджують так. Спочатку хворий звільняє сечовий міхур після ночі й зазначає час. Потім приймає 3 драже – індикатори кислотності, через 10 хв випиває 200 мл теплої перевареної води і точно через 1 год 30 хв після приймання драже-індикатора збирає 1‑шу порцію сечі, а потім ще через 1 год ЗО хв – 2‑гу порцію сечі.
Стимульовану кислотну продукцію досліджують так. Після звільнення сечового міхура від сечі хворий приймає пробний сніданок. Через 1 год ЗО хв пацієнт, який обстежується, збирає контрольну порцію сечі й приймає З драже–індикатори кислотності і через 1 год ЗО хв збирає 1‑шу, а ще через 1 год ЗО хв – 2‑гу порцію сечі.
У лабораторії колориметричним методом за інтенсивністю забарвлення сечі барвником-індикатором установлюють стан шлункової секреції і кислотоутворення в період базальної і стимульованої діяльності шлунка.
Фіброгастродуоденоскопія. Застосовується при шлунковій диспепсії, особливо в осіб, старших за 40 років, кривавому блюванні (гематемезисі), схудненні, залізодефіцитній анемії, проносі. При клінічних ознаках синдрому мальабсорбції проводиться біопсія слизової оболонки дистальних відділів дванадцятипалої кишки – для виключення целіакії.
З лікувальною метою фіброезофагогастродуоденоскопія проводиться для дилатації стриктури стравоходу і пілоруса, паліативного лікування раку стравоходу, склеротерапії кровоточивих варикозно розширених вен стравоходу і кардіального відділу шлунка, діатермо – та лазерокоагуляції кровоточивих виразок стравоходу, шлунка, дванадцятипалої кишки.
Дослідження проводиться натще або не раніше ніж через 4 год після приймання їжі, а за підозри на пілоростеноз – не раніше ніж через 8 год. Після рентгенівського дослідження з використанням барію ендоскопія може бути застосована не раніше ніж через 24 год.
Рентгенологічне дослідження шлунка і дванадцятипалої кишки. Це дуже важливий метод діагностики, він використовується в усіх лікарнях. За цим методом можна з максимальною точністю визначити положення шлунка, його величину, рухомість, установити наявність виразки та пухлини, їх локалізацію, розміри тощо.
Рентгендослідження треба проводити натще; напередодні хворому слід призначити очисну клізму.
Прямою ознакою виразки шлунка чи дванадцятипалої кишки є симптом ніші, тобто «плюс-наповнення» і «мінус-тканини».
Прямою ознакою пухлини шлунка є симптом дефекту наповнення, тобто «плюс-тканини» і «мінус-наповнення».
При відсутності симптому ніші діагноз виразки підтверджують: деформація, подразливість, болісність цибулини дванадцятипалої кишки, відцентровий характер складок, контрлатеральний спазм при виразці шлунка.
Для діагностики Helicobacter pylorci – асоційованих захворювань шлунка і дванадцятипалої кишки використовують уреазний або кампі-тест, прискорений де-нол-тест фірми Яманучі, CLO‑тест (Австралія), дихальний тест, мікробіологічний, гістологічний, імунологічний методи. Найбільш поширений дихальний тест (В.Г. Передерій, 2005), він досить специфічний і дуже чутливий.
2.3 Методи обстеження при захворюваннях печінки і жовчних шляхів
Основні скарги та клінічні симптоми. Головні скарги хворих при захворюваннях печінки і жовчних шляхів – біль у правому підребер'ї, диспепсичні явища (поганий апетит, гіркий присмак у роті, відрижка, нудота, блювання, закреп або пронос), порушення загального стану, свербіж шкіри.
Біль. Це необов'язкова ознака всякого захворювання печінки або жовчних шляхів. Наприклад, такі тяжкі захворювання, як рак, сифіліс або ехінококоз печінки, рак жовчного міхура, закупорка загальної жовчної протоки можуть перебігати без болю.
Біль виникає при:
– перигепатиті й перихолециститі – запаленні очеревини, яка вкриває печінку або жовчний міхур;
– швидкому збільшенні розмірів печінки, що спричинює перерозтяг-нення її капсули (Гліссона);
– спастичних скороченнях жовчного міхура (гіперкінетично-гіперто-нічна дискінезія, печінкова коліка);
– значному переростягненні жовчного міхура (гіпокінетично-гіпотонічна дискінезія).
Перигепатит і перихолецистит виникають при переході запалення на очеревину, яка вкриває печінку і жовчний міхур. Цей біль досить інтенсивний, часом має характер пострілів і віддає в праве плече, лопатку (при перихолециститі). Він посилюється при диханні, постукуванні по правій ребровій дузі (симптом Ортнера).
Біль при печінковій коліці виникає й локалізується у правому підребер'ї раптово, частіше вночі, після приймання смаженої їжі, гострих приправ, солінь, після фізичних навантажень, перед або після менструації, під час вагітності. Звичайно він триває від кількох годин до кількох днів.
Якщо біль у правому підребер'ї за типом коліки супроводиться ознобом, підвищенням температури тіла, то це вказує на гострий калькульозний холецистит. Такий біль іррадіює в праве плече, лопатку, праву частину міжлопаткового простору. При пальпації знаходять так звану міхурову точку – у куті між правою ребровою дугою і зовнішнім краєм прямого м'яза живота. Біль також відчувається хворим у точці діафрагмального нерва, яка розташована праворуч на шиї між обома ніжками m. sterno-cleidomastoideus (симптом Георгієвського). Пальпаторно знаходять больові точки також у холедохопанкреатичній зоні Шоффара, розташованій праворуч від серединної лінії, трохи вище від пупка. Ззаду больові точки знаходяться нижче від кута правої лопатки, у ділянці правого надпліччя та остистих відростків VIII–XI грудних хребців.
Біль при перерозтягненні жовчного міхура (застій жовчі в жовчному міхурі при закупорці міхурової протоки каменем) менш інтенсивний, ніж під час печінкової коліки, і частіше він тупий, ниючий.
Диспепсичні явища (біліарна диспепсія, біліарна недостатність) характеризуються рядом скарг: зниження апетиту, гіркий присмак у роті, особливо вранці після сну, неприємна відрижка, нудота, блювання, що полегшує стан хворого при гіпокінетично-гіпотонічній і, навпаки, погіршує – при гіпер-кінетично-гіпертонічній дискінезіях жовчних шляхів, закрепи, проноси, які звичайно зумовлюються супутнім синдромом подразненої товстої кишки.
Порушення загального стану виникає при порушенні дезінтоксикацій-ної функції печінки, виникненні синдрому печінково-клітинної недостатності (печінкової енцефалопатії). Крайньою ознакою печінкової енцефалопатії є гепатаргія, яка характеризується тривалим головним болем, безсонням уночі та сонливістю вдень, неспокоєм, маячінням, судомами, печінковим запахом з рота хворого (foetor hepaticus).
Насамкінець виникає печінкова кома (coma hepaticus) – втрата свідомості, жовтяниця, судоми.
Енцефалопатія може бути портосистемною, коли ще немає розпаду печінкової паренхіми, але включаються портокавальні, портопульмональні, каво-кавальні анастомози. Це спостерігається при цирозах печінки. У таких хворих азотисті шлаки, насамперед аміак, не знешкоджуються в печінці і крізь названі анастомози надходять у системний кровообіг, у тому числі в мозок, отруюючи його.
Справжня печінкова енцефалопатія є результатом деструкції паренхіми печінки та втрати нею детоксикаційної функції.
Свербіж шкіри. Звичайно спостерігається при внутрішньопечінковому холестазі, холестатичному гепатиті та при обструкції позапечінкових жовчних шляхів каменями, пухлиною (холелітіаз, холедохолітіаз).
Часто свербіж шкіри передує жовтяниці. Поступово, але вперто свербіж шкіри посилюється, унеможливлює сон, призводить до розчухування шкіри, її інфікування. Причиною свербежу шкіри є надходження в кровообіг жовчних кислот (регургітація в кров внаслідок холестазу) та продуктів обміну речовин, які подразнюють нервові закінчення шкіри.
Огляд. У нормі печінки та жовчного міхура при огляді не видно. Збільшення печінки можна побачити при раку, сифілісі, ехінококозі, абсцесі печінки, гіпертрофічному цирозі печінки, застої венозної крові при вираженій серцевій недостатності. При цьому випинання займає надчеревну ділянку (ліва частка печінки) та праве підребер'я (права частка печінки).
Про збільшення жовчного міхура можна здогадуватись, якщо в правому підребер'ї виділяється грушоподібне випинання. Така ознака є й при раку головки підшлункової залози, а також при раку в ділянці ampulla Vateri – симптом Терьє–Курвуазьє. Він позитивний також при водянці жовчного міхура.
Перкусію печінки починають нижче від краю ребрової дуги, поступово пересувають палець-плесиметр догори й доходять до місця, де тимпанічний звук черевної порожнини переходить у тупий перкуторний звук. У нормі нижню межу абсолютної тупості печінки знаходять:
• по linea axillaries anterius dextra – на X ребрі;
• no linea mediolavicularis dexra – по нижньому краю правої ребрової дуги;
• по linea parasternalis dextra – на 2 см.нижче від нижнього краю правої ребрової дуги;
• по linea mediana-anterior – на межі між верхньою і середньою третинами лінії, яка сполучає нижній край мечоподібного відростка з пупком;
• по linea parasternalis sinistra – по нижньому краю лівої ребрової дуги.
Пальпація печінки та жовчного міхура проводиться за методикою В.П. 06‑разцова та М.Д. Стражеска.
Збільшення печінки спостерігається при застої венозної крові в ній (застійна печінка), застої жовчі в печінці (камінь або рак печінкової чи загальної жовчної протоки, рак головки підшлункової залози), цирозах печінки, раку печінки, жировому гепатозі, амілоїдозі, сифілісі печінки тощо.
Найчастіше причинами збільшення печінки є застій венозної крові при серцевій недостатності, констриктивний перикардит та цирози печінки. При цирозі печінки, у тому числі при псевдокардіальному цирозі ПІКА, у хворих на констриктивний перикардит край її гострий, щільний, не болісний, поверхня печінки частіше гладенька. При застої край печінки заокруглений, болісний. Пальпаторна болісність краю печінки та її поверхні спостерігається також при гепатитах, абсцесі печінки, холангіті. При амілоїдозі та жировому гепатозі печінка при пальпації нечутлива.
Зменшується печінка при атрофічному цирозі печінки, гострій дистрофії печінки, старечій атрофії її.
Важливим симптомом захворювання печінки є жовте забарвлення шкіри – жовтяниця (icterus). Вона є наслідком відкладення в шкірі жовчного пігменту білірубіну.
Розрізняють такі її клінічні форми:
1. Механічна, або резорбційна, жовтяниця, при якій переважає пряма гіпербілірубінемія. При цьому білірубін жовчі за наявності перешкоди до надходження її в кишки піддається зворотному всмоктуванню у кров.
2. Паренхіматозна, або ретенційна, жовтяниця, яка є наслідком ураження паренхіми печінки (вірусний гепатит, лептоспіроз, малярія, отруєння грибами, сепсис, венозний застій при серцевій недостатності).
3. Гемолітична жовтяниця – наслідок гемолізу еритроцитів і вивільнення великої кількості непрямого білірубіну. Причинами її є аутоімунна гемолітична анемія, В12 -дефіцитна анемія, сепсис, отруєння гемолітичними отрутами (миш'яком, фенілгідразином), деякі випадки крупозної пневмонії, інфаркту легень, внутрішніх кровотеч тощо.
При механічній жовтяниці інтенсивність жовтяничного забарвлення шкіри й слизових оболонок більша, ніж за інших форм, особливо якщо вона триває довго. У таких випадках посилюється жовтувато-зелене забарвлення шкіри, яке набуває чорнуватого відтінку. Така жовтяниця називається melasicterus, вона спостерігається при раку головки підшлункової залози. Характерним для механічної жовтяниці є виражений свербіж шкіри (він менщ виражений при паренхіматозній жовтяниці і не спостерігається при гемолітичній жовтяниці), брадикардія. При механічній жовтяниці, на відміну від паренхіматозної і особливо гемолітичної, не збільшується селезінка.
У сечі при механічній жовтяниці, на відміну від гемолітичної, знаходять білірубін (білірубінурія). За цією ознакою неможливо відрізнити механічну жовтяницю від паренхіматозної.
Дуже важливою ознакою механічної жовтяниці є ахолічне випорожнення (нагадує колір віконної замазки), причина якого полягає в неутворенні з білірубіну стеркобіліну. Не утворюється в кишках при механічній жовтяниці й уробілін, тому його немає в сечі.
Якщо механічна жовтяниця не зникає і прогресує, то частіше це вказує на стиснення ductus choledochus пухлиною. Якщо вона то з'являється, то зникає, то це, очевидно, є наслідком наявності в ductus choledochus каменя – «поплавка» або вентильного каменя, діаметром меншим ніж 1 см (внаслідок усунення спазму загальної жовчної протоки чи замикача Одді жовтяниця зменшується).
Гемолітична жовтяниця менше виражена, ніж механічна і паренхіматозна, проте вона стає інтенсивнішою в разі гемолітичного кризу на тлі аутоімунної анемії, інфекційних хвороб, перевтоми. При гемолітичній жовтяниці значно збільшена селезінка. Брадикардія та свербіж шкіри не спостерігаються, проте дуже інтенсивно забарвлюються калові маси (плей-охромія випорожнень), колір яких звичайно цегляно-червоний. Це наслідок виділення з крові у жовч значної кількості білірубіну нормально функціонуючими печінковими клітинами та посиленого утворення в кишках стеркобіліну. У сечі при гемолітичній жовтяниці дуже багато уробіліну, але мало білірубіну, оскільки зв'язаний з білком непрямий білірубін (не зв'язаний з глюкуроновою кислотою) погано фільтрується нирками. При цьому в кишках утворюється дуже багато уробіліну, оскільки багато надходить з печінки в кишки білірубіну. Печінка неспроможна перетворити велику кількість уробіліну, який повертається з кишок, на білірубін. Тому уробілін надходить у великій кількості в системний кровообіг і виводиться із сечею. Для підтвердження діагнозу гемолітичної жовтяниці досліджують рівень білірубіну в крові (непряма гіпербілірубінемія) і ставлять тест на осмотичну резистентність еритроцитів. У випадку гемолітичної жовтяниці цей тест вказує на зниження осмотичної резистентності еритроцитів.
При огляді пацієнта із захворюванням печінки звертають увагу й на симптоми портальної гіпертензії. Так називається підвищення тиску в системі ворітної вени внаслідок застою крові у v. porta, венах шлунка, підшлункової залози, селезінки, брижі. Найчастіше причиною застою крові у воротарній системі є мікронодулярний цироз печінки – портальний, алкогольний, атрофічний, асцитичний або цироз Laeneca, рак печінки, тромбофлебіт селезінкової та ворітної вен тощо.
Ознаками портальної гіпертензії є колатеральна венозна мережа на передній черевній стінці, асцит та збільшення селезінки.
Колатеральна мережа виникає внаслідок намагання крові потрапити з портальної системи в порожнисті вени в обхід печінки. Найголовніші з колатеральних шляхів:
1) між системою v. porta і верхньою порожнистою веною:
– з вен шлунка кров потрапляє у венозну мережу стравоходу, а звідти через анастомози в міжреброві вени і v. azyqos – у верхню порожнисту вену (при цьому рентгенологічно та ендоскопічно знаходять варикозні вузли в нижній третині стравоходу);
2) між системою v. porta і нижньою порожнистою веною:
– з нижньобрижових вен кров надходить у гемороїдальні вени, а звідти, минаючи печінку, через верхньогемороїдальні, статеві та нижньочеревні – у v. cava inferior (при цьому варикозні вузли утворюються в прямій кишці);
3) між системою v. portae і vv. cavae superior et inferior:
– з v. portae кров через vv. paraumbilicalis, xyphoidea mediana et transversa, mammaria interna потрапляє у v. cava superior;
– з v. portae кров через vv. paraumbilicalis або umbilicalis (якщо вона не облітерована), v. epiqastrica inferior superficialis, v. femoralis, v. iliaca – у v. cava inferior.
Венозний малюнок колатерального кровоплину між v. portae і vv. cava superior et inferior нагадує голову міфічної медузи, звідки й назви цієї мережі – caput medusae. Симптом голови медузи в поєднанні із сильним венозним шумом у ділянці пупка та портальною гіпертензією спостерігається при синдромі Крювельє–Баумгартена (незарощення, або рекана-лізація, пупкової вени);
4) між системою v. portae і vv. pulmonales:
– з v. portae через кров vv. coronariae ventricularis, oesophaqea superior, intercostaes – у v. pulmonales dextra et sinistra (внаслідок цього розвивається венозний застій у легенях) – портопульмональний шунт (Калаб-резі–Абельмана).
Асцит. Це ознака цирозу печінки, венозного застою в печінці. Розвивається тоді, коли описані вище колатеральні шляхи виявляються недостатніми для усунення застою в системі ворітної вени. Звичайно асцит розвивається повільно. Лише при тромбозі v. porta або стисненні її пухлиною він розвивається швидко. Появі асциту часто передує метеоризм. Більшість причин асциту несерцевого походження, пов'язані з хронічними захворюваннями печінки, метастазами раку в очеревину, нефротичним синдромом. Швидкість накопичення рідини в черевній порожнині залежить від етіології цирозу (швидше декомпенсують вірусні цирози), ступеня компенсації, вираженості мезен-хімозапальної реакції, колатерального кровообігу, раку печінки, тромбозу ворітної або селезінкової вен, синдрому Бадда–Кіарі тощо. Синдром Бадда – Шарі виникає при обструкції печінкової вени, що призводить до порушення відтоку крові з печінки. Характерними ознаками його є біль у верхній частині живота, велика, м'яка, болісна при пальпації печінка, асцит.
Збільшення селезінки. Є однією з постійних ознак портальної гіпертензії. Причина – застій крові у селезінковій вені.
Методи додаткового обстеження печінки та жовчних шляхів. Найбільш поширені з них лабораторні, функціональні (зондові), ультразвукові, рентгенологічні, радіоізотопні та морфологічні, а також біохімічне і мікроскопічне дослідження жовчі.
Лабораторні методи. Головними показниками функціонального стану печінки є пігментний, вуглеводний, білковий, ферментний та ліпідний обміни.
Дослідження пігментного обміну передбачає визначення в сироватці крові загального, прямого та непрямого білірубіну. За методом Ієндрашека в нормі рівень загального білірубіну сироватки крові становить 8,5–20,5 мкмоль/л, у тому числі 0–5,1 мкмоль/л прямого і до 16,5 мкмоль/л непрямого білірубіну. (Клінічні ознаки порушення пігментного обміну див. вище – жовтяниці.)
Про стан вуглеводного обміну свідчать рівень глюкози в крові, результати глюкозотолерантного тесту, кількість сіалових кислот, серомукоїду та молочної кислоти в сироватці крові.
Вміст глюкози в плазмі крові (його визначають глюкозооксидазним методом) у здорових людей становить 4,22–6,11 ммоль/л у плазмі і 3,55 – 5,55 ммоль/л – у цільній капілярній крові.
Глюкозотолерантний тест у здорових людей (цільна капілярна кров): глюкози в крові натще не більше як 5,55 ммоль/л, а через 120 хв після приймання 100 г. глюкози – не більше як 7,8 ммоль/л.
Сіалові кислоти в сироватці крові здорових людей: 2,0–2,33 ммоль/л, або 0,18–0,23 од.
Порушення обміну вуглеводів характерне для цукрового діабету (гіперглікемія, повернення рівня глюкози в крові до вихідного настає через 2 – 2,5 год після навантаження глюкозою). Підтвердження наявності цукрового діабету – поява глюкози в сечі (глюкозурія).
Кількість молочної кислоти в крові: 0,99–1,75 ммоль/л.
Білковий обмін характеризують: загальний білок сироватки крові та його фракції, у тому числі альбуміни, α1 -, α2 -, β-, γ-глобуліни при електрофорезі на папері і 22–27 фракцій – при диск-електрофорезі в поліакрила-мідному гелі за методом М.Д. Василюка (2000), серомукоїд, сечовина, кре-атинін, сечова кислота, тести на диспротеїнемію (проби Вельтманна, сулемова, тимолова).
Загальний білок сироватки крові в нормі становить 65–85 г./л. Білкові фракції методом електрофорезу на папері у здорових:
• альбуміни – 52,9–62,4%;
• глобуліни – 37,6–47,1%:
– α1 -глобуліни – 3,9–6,9%;
– α2 -глобуліни – 4,1–8,5%;
– β – глобуліни 7,5–14,7%;
— γ – глобуліни – 14,6–19,8%.
Правило «четвірки» щодо розподілу глобулінів:
– α1 -глобуліни – 4%;
– α2 -глобуліни – 8%;
– β-глобуліни – 12%;
— γ-глобуліни – 16%.
Рівень серомукоїду в нормі становить 0,13–0,2 од.; креатиніну – 44 – 115 мкмоль/л у чоловіків і 53–97 мкмоль/л у жінок; сечовини – 4,2–8,3 ммоль/л; сечової кислоти у чоловіків – 0,24–0,42 ммоль/л, 0,16–0,4 ммоль/л у жінок.
Диспротеїнемічні тести:
– проба Вельтманна – 0,4–0,5 мл розчину кальцію (V–VII пробірки);
– сулемова проба – 1,6–2,2 мл ртуті дихлориду;
– тимолова проба – 0–4 од.
Зменшення в крові вмісту альбумінів, загального білка, протромбіну, церулоплазміну вказують на синдром печінково-клітинної недостатності.
Збільшення в крові кількості у-глобулінів (імуноглобулінів) є ознакою активної мезенхімно-запальної реакції печінки.
Для характеристики цілості гепатоцитів (синдром цитолізу) досліджують активність ферментів аланінамінотрансферази (АлАТ), гаммаглютаміл-транспептидази (уГТП). На синдром холестазу вказують гіпербілірубіне-мія, гіперхолестеринемія, підвищена активність лейцинамінопептидази (ЛАП) та лужної фосфатази (ЛФ).
Показники нормальної активності ферментів, що характеризують функціональний стан печінки:
– АлАТ (метод Райтмана–Френкеля) – 0,1–0,68 мкмоль/(год/л);
– АсАТ (метод Райтмана–Френкеля) – 0,1–0,5 мкмоль/(год/л);
– у-ТП – у жінок до 35 МО (370), або 167–110 нмоль/(л/с), у чоловіків – до 48 МО (370), або 2500–1767 нмоль /(л/с).
Серед функціональних проб печінки важливе місце займають також показники ліпідного обміну. Найбільше практичне значення мають такі показники:
– загальні ліпіди – норма 4–8 г./л;
– загальний холестерин (атерогенний ліпід) – норма 2,9–5,2 ммоль/л;
– ліпопротеїни високої густини – ЛПВГ (антиатерогенні ліпіди) – норма 0,9–1,9 ммоль/л;
– ліпопротеїни низької густини ЛПНГ (атерогенні ліпіди) – норма 2,2 ммоль/л;
– холестерин-ліпопротеїнів високої густини (антиатерогенний ліпід) – норма 0,9 ммоль/л;
– холестерин-ліпопротеїнів низької густини (атерогенний ліпід) – норма 4,9 ммоль/л;
– Р-ліпопротеїни – норма 2000–3000 мг/л;
– триацилгліцерини – норма 0,5–2,10 ммоль/л.
Підвищення рівня ліпідів у сироватці крові (гіперліпідемія або дисліпі-демія) вказує на наявність атеросклерозу, ІХС, гіпертензивної хвороби, хвороб нирок. Зниження рівня ліпідів у крові спостерігається при голодуванні, виснаженнях, хворобі Альцгеймера, цирозах печінки тощо.
При запальних захворюваннях жовчного міхура (холецистит) у жовчі В збільшується кількість епітеліальних клітин, лейкоцитів, слизу. Такісамі зміни відбуваються у жовчі С при запаленні внутрішньопечінкових жовчних шляхів. У випадку жовчнокам'яної хвороби в жовчі В багато кристалів холестерину і кальцію білірубінату, мало жовчних кислот (хо-лато-холестериновий індекс знижується до 3–5 і менше проти 15 в нормі), що є свідченням утворення каменів у жовчному міхурі.
Діагностичне значення має не лише класичне дуоденальне зондування, а й фракційне дуоденальне зондування («уругвайська методика»).
Установивши оливу дуоденального зонда у дванадцятипалій кишці орієнтовно в ділянці papilla Vateri (під рентгенівським або ультразвуковим контролем), починають фіксувати фази (фракції) багатомоментного дуоденального зондування.
I фаза – загальної жовчної протоки (холедохус-фаза); характеризується виділенням жовчі А, триває 10–20 хв, кількість 15–20 мл.
II фаза – закритого сфінктера Одді; при цьому із зовнішнього кінця зонда, який не зав'язаний і опущений у пробірку, жовч не виділяється упродовж 2–6 хв. Якщо тривалість цієї фази довша як 6 хв, то це вказує на гіпертонію, а якщо коротша за 2 хв – на гіпотонію сфінктера Одді.
III фаза – жовч А із дистального відділу загальної жовчної протоки; триває 3–5 хв, кількість 3–5 мл.
IV фаза – жовч В (міхурова фаза); триває 20‑ЗО хв, кількість ЗО‑50 мл. Тривалість виділення жовчі В менша як 20 хв вказує на гіперкінезію, а довша як ЗО хв – на гіпокінезію жовчного міхура. Якщо кількість жовчі В менша як ЗО мл, то це вказує на гіпертонію, а більша як 50 мл – на гіпотонію жовчного міхура. Ця фаза залежить не лише від скоротливої здатності жовчного міхура, а й від тонусу сфінктера Люткенса–Мартинова, що знаходиться в місці впадіння міхурової протоки в загальну жовчну протоку.
V фаза – жовч С (печінкова фаза); триває 20‑ЗО хв, кількість 30–60 мл. Ця фаза характеризує зовнішньосекреторну функцію печінки, а також стан сфінктера Міріцці (знаходиться в місці злиття правої та лівої печінкових проток).
Ультразвукова діагностика захворювань печінки і жовчних шляхів. Це неінвазивний і достатньо інформативний метод діагностики. Підготовка хворих полягає в забороні приймати їжу за 4 год до дослідження печінки та жовчних шляхів. При цьому з'ясовують структуру печінки, наявність ущільнень, ширину просвіту внутрішньопечінкових жовчних проток, портальної вени, вимірюють товщину стінок жовчного міхура, його об'єм, рухову активність, наявність у ньому каменів, їх розміри. Визначають також ширину загальної жовчної протоки (норма 5–7 мм).
Рентгенологічні методи застосовують у випадку недостатньої інформативності ультразвукової діагностики, найчастіше використовують оральну і внутрішньовенну холецистографію.
При застосуванні оральної холецистографії таблетки з контрастними компонентами (холевід, білітраст) хворий приймає напередодні, за 12 год до холецистографії (кількість таблеток визначається згідно з інструкцією до препарату, їх хворий має приймати по одній кожні 10–15 хв протягом години).
Внутрішньовенну холецистографію проводять у рентгенівському кабінеті за допомогою рентгеноконтрастних речовин, які вводять внутрішньовенно краплинно (білігност – 20 мл 20% розчину в 200 мл ізотонічного розчину натрію хлориду).
За холецистограмою можна виявити камінь, невидимий при ультразвуковому дослідженні, установити прохідність позапечінкових шляхів, наявність повітря в біліарному тракті (жовчноентеральна нориця), холангіту тощо.
З ендоскопічних методів найбільше значення має ендоскопічна ретроградна панкреатохолангіографія та холедохоскопія. Ці методики застосовують при рецидивуючій жовтяниці неясної етіології, підозрі на холедохо-літіаз, стенозування жовчних і панкреатичних проток, захворювання підшлункової залози (якщо діагноз не вдається встановити в інший спосіб).
За добу до цього дослідження і протягом двох діб після нього хворому слід уводити внутрішньом'язово ампіцилін по 1,0 г через кожні 6 год або гентаміцин по 80 мг через кожні 8 год.
Комп'ютерна томографія печінки і жовчних шляхів. Застосовується в разі неможливості встановити діагноз в інший спосіб, а також при нагромадженні в животі газу, ожирінні. Ця методика необхідна для візуалізації підшлункової залози і каменів у загальній жовчній та панкреатичній протоках.
Магнітно-резонансна томографія печінки і жовчних шляхів надійна в діагностиці вогнищевих процесів у печінці та підшлунковій залозі. Вона не застосовується щодо хворих із штучними водіями ритму серця, за наявності протезів з магнітноактивних матеріалів.
Рідше в загальній практиці застосовують радіоізотопні методи.
Біопсія печінки. Дає можливість установити морфологічний, а часто й етіологічний діагноз, активність запального процесу. Показання: первинний і метастатичний рак печінки, гострі й хронічні гепатити, гепатози, цирозипечінки. Протипоказання: немає згоди хворого, геморагічний синдром, тромбоцитопенія (< 80 000/мм3 ), виражений асцит, розширені внутрішньопечін-кові та позапечінкові протоки, правосторонній плеврит, пневмонія тощо.
Лапароскопія. Проводиться тоді, коли інші методи неінформативні. Дає змогу візуально оцінити стан печінки, жовчного міхура, селезінки, брижі, серозних поверхонь, провести прицільну біопсію печінки або й підшлункової залози, виконати холецистектомію, апендектомію тощо.
2.5 Методи обстеження при захворюванні підшлункової залози
Основні скарги при захворюваннях підшлункової залози: біль, блювання, проноси, схуднення.
Гострий біль, що нагадує цей симптом при нападах жовчної коліки або перфорації виразки шлунка, спостерігається при гострому панкреатиті, наявності каменів у підшлунковій залозі (панкреатолітіаз). Він локалізується під ложечкою, але може захоплювати і всю верхню частину живота від правого до лівого підребер'я або ж бути оперізуючим. Часто біль локалізується в панкреатичній точці і холедохопанкреатичній зоні. Панкреатична точка Дежардена відповідає місцю впадіння вивідної протоки підшлункової залози (ductus Wirsungianus) у дванадцятипалу кишку. Вона знаходиться на лінії, що з'єднує пупок із серединою пахвинної ямки на відстані 6 см від пупка. Трохи лівіше від місця перехрестя цієї лінії з правою ребровою дугою лежить точка, що відповідає дну жовчного міхура. Панкреатодуоденальна зона відповідає місцеположенню головки підшлункової залози. Якщо провести бісектрису кута, утвореного 1. mediana anterior і горизонтальною лінією на рівні пупка, то ця зона знаходиться між бісектрисою і 1. mediana anterior, поширюючись на 5 см вгору від пупка. Це і є зона Шоффара. Аналогічна ділянка зліва називається зоною Губергріца – Скульського.
З інших скарг слід назвати блювання. При гострому панкреатиті воно невпинне, багаторазове, не приносить ніякого полегшення хворому. Скаржаться хворі й на відрижку та проноси. Це означає, що прогресує зовніш-ньосекреторна панкреатична недостатність. Характерне також виражене схуднення, особливо при тяжких панкреатитах і пухлинах підшлункової залози.
Якщо пухлина головки підшлункової залози стискує ductus chodedochus, то виникає механічна жовтяниця, при якій шкіра набуває темно-бурого за барвлення. Іноді пухлина підшлункової залози стискує шлунок, дванадцятипалу кишку, ворітну вену (в останньому випадку може розвинутись асцит).
У нормі підшлункова залоза недоступна для основних методів об'єктивного дослідження, лише при її захворюваннях вона може бути доступною.
При значному збільшенні об'єму підшлункової залози (пухлини, кісти) можна помітити випинання живота у верхній його частині (надчеревній ділянці), у ділянці пупка (середня черевна ділянка), іноді воно опускається й нижче від пупка (підчеревна ділянка). У випадку дуже великої кісти випинання нагадує збільшення живота при асциті або кісті яєчника.
Над ділянкою кісти можна перкуторно спричинити тупий звук (звичайно над проекцією підшлункової залози звук притуплено-тимпанічний, оскільки перед нею знаходиться шлунок і товста кишка).
Пальпація підшлункової залози дає позитивні результати лише при значному її збільшенні та ущільненні. Звичайно цей орган знаходиться на З‑4 см вище від пупка.
Краще пальпуються пухлини головки підшлункової залози (у зоні Шоффара). Особливістю пухлин тіла підшлункової залози є те, що вони передають руці того, хто пальпує, відчуття пульсації черевної аорти, попереду якої вони розташовані.
Лабораторні методи. Насамперед це дослідження активності амілази сироватки крові та сечі. її активність значно підвищується у хворих на гострий панкреатит або в разі загострення хронічного панкреатиту.
При дослідженні сироваткового альбуміну, факторів згортання крові та функціональних печінкових проб можна виявити порушення, зумовлені супутньою патологією печінки. Підвищення активності лужної фосфатази сироватки крові підтверджує наявність біліарної обструкції, якщо одночасно підвищені рівні холестерину та прямого білірубіну.
Інформативним є глюкозо-толерантний тест. Якщо через 2 год після приймання 75 г. глюкози рівень її в крові становить 8–11 ммоль/л, то це свідчить про порушення толерантності до глюкози, а якщо він перевищує 11 ммоль/л, то верифікується діагноз цукрового діабету.
Досить поширені в діагностиці захворювання підшлункової залози дослідження а-амілази в сироватці крові та калі і діастази в сечі. Вміст а-амілази (діастази) в сироватці крові становить 12–32 г./(год/л) (метод Сміта–Роя). У сечі кількість діастази не перевищує 64 г./(год/мл).
Для оцінки екзокринної (зовнішньосекреторної) функції підшлункової залози використовують тест на стеаторею, харчовий Лунд-тест, прямий і непрямий інтубаційні тести.
Наявність краплин жиру у випорожненнях вказує на синдроми зовнішньосекреторної недостатності та мальабсорбції. Кількість жиру в калі при споживанні хворим щоденно не менше 100 г. жиру, що є нормою, не перевищує 5 г/добу. При зовнішньосекреторній недостатності кількість жиру в калі збільшується до 50 г./добу і більше. Недоліком тесту є те, що з його допомогою не можна розмежувати панкреатичну і кишкову стеатореї.
Харчовий Лунд-тест з дуоденальним зондуванням (визначення активності трипсину в дуоденальному аспіраті після стандартного сніданку) точніший, але й більш трудомісткий.
Прямий інтубаційний тест. Дослідження починають з введення натще подвійного зонда, який має отвори на рівні шлунка і дванадцятипалої кишки. Положення зонда контролюють за допомогою променів Пулюя – Рентгена. Вміст дванадцятипалої кишки забирають шляхом аспірації. Базальна і стимульована секретином (1 ОД на 1 кг маси тіла вводиться внутрішньовенно краплинно протягом 1 год) секреція бікарбонатів, трипсину, ліпази, амілази визначається через кожні 15 хв протягом 2 год.
Значення дуоденального рН у дванадцятипалій кишці в нормі вище від 6. Нижчі показники рН вказують на пригнічення гідрокінетичної функції підшлункової залози або на прискорене спорожнення шлунка з високою кислототвірною функцією.
У деяких лікарнях застосовують не лише секретиновий, а й панкреози-міновий тест (секретин стимулює гідрокінетичну, а панкреозимін – екболічну, тобто ферментотвірну функцію підшлункової залози). Він найбільш інформативний щодо оцінювання функціонального стану підшлункової залози.
«Золотим стандартом» діагностики захворювань підшлункової залози вважають дослідження еластази в крові та у випорожненнях (В.Г. Передерій, 2004).
Серед інструментальних методів діагностики захворювань підшлункової залози мають значення рентгенологічний, ультразвуковий та ендоскопічний.
Оглядовий рентгенівський знімок живота в ЗО% хворих на хронічний панкреатит виявляє кальцифікати в підшлунковій залозі. Комп'ютерна рентгенографія дає змогу діагностувати більшість захворювань підшлункової залози (вогнища звапніння і некрозу, кісти, фіброз залози).
Ультразвукове дослідження може допомогти виявити в підшлункові залозі кісти, кальцинати, пухлинні утворення, ущільнення її паренхіми тощо.
«Золотим стандартом» для виявлення деформації протоки підшлункової залози, її балонної дилатації і літотрипсії є ендоскопічна ретроградна панкреатохол ангіографія.
2.6 Методи обстеження хворих із захворюваннями кишок
Основні скарги. Найголовніші скарги при захворюваннях кишок: біль, відчуття повноти в животі, пронос / закреп, затримання відходження газів (метеоризм) або надмірне газовиділення (флатуленція), бурчання в животі, кишкова кровотеча.
Ознаками болю кишкового походження є відсутність суворої залежності його від часу приймання їжі, хронологічний зв'язок з актом дефекації (до, під час або після дефекації), зменшення болю після дефекації та відходження газів.
Біль у кишках – наслідок спазму кишкових м'язів (спастичний біль) або розтягнення кишкової стінки (дистензійний біль). Спастичний більспостерігається при гострому запаленні слизової оболонки тонкої (ентерит) або товстої (коліт) кишок, при отруєннях свинцем, нікотином, після приймання великої кількості їжі, холодної води, глистній інвазії тощо. Напади кишкової коліки (свинцевої, слизистої – colica mucosa) характеризуються дуже сильним болем у животі, відчуттям судомного стягування в ньому; при слизистій коліці з прямої кишки виділяється слиз. Дистензійний біль виникає внаслідок перерозтягнення кишок газами (кишкова непрохідність). Біль у животі може бути й наслідком подразнення нервових закінчень у стінці кишок (виразкова хвороба, пухлини кишок, ентероптоз). Біль у животі, зумовлений спайками, характеризується посиленням при повертанні з боку на бік, згинанні тулуба, плаванні.
Важливою ознакою патології кишок є так звані тенезми – надзвичайно болісні і до того ж часті позиви на випорожнення, як правило, безрезультатні («несправжні позиви»). Вони часто супроводяться судомними скороченнями в ділянці прямої кишки. Тенезми типові для дизентерії.
Біль у лівій частині живота перед дефекацією свідчить про наявність проктосигмоїдиту. Біль у відхіднику під час дефекації вказує на геморой, рак, проктит, перипроктит, тріщину відхідника.
Біль у правій здухвинній ділянці, особливо в точці Мак-Бурнея (місце перехрестя прямої лінії, яка сполучає верхню передню клубову ость з пупком та зовнішнім краєм правого прямого м'яза живота) вказує на ураження червоподібного відростка (апендицит).
Фракційну дефекацію з болем і виділенням спочатку щільного, а з кожною дефекацією все рідшого калу, причому наприкінці зі слизом, називають дебаклами. Вони звичайно супроводжують хворого по дорозі до місця роботи. Дебакли характеризуються вираженим здуттям живота, виділенням великої кількості неприємних газів (флатуленція). Цей симптомоком-плекс характерний для синдрому подразненої товстої кишки.
Основними синдромами захворювання тонкої кишки є пронос, дисахаридазна недостатність (масдигестія), мальабсорбція, целіакія, тропічна спру, надмірний бактеріальний ріст тощо.
Діарея (пронос). Під діареєю розуміють збільшення в калі води. При цьому маса випорожнень переважає 200 г., що спричинює збільшення частоти дефекації.
Розрізняють осмотичну, секреторну, моторну і комбіновану діарею.
Їжа, рідина і кишковий сік за добу утворюють об'єм, що дорівнює 7 л, з яких абсорбується назад в організм 5 л у тонкій і 1,5–2 л у товстій кишках. При цьому утворюється 100–200 г. випорожнень. Зниження абсорбції рідини на 10% подвоює об'єм випорожнень.
Осмотична діарея зумовлена порушенням усмоктування вуглеводів, пептидів, затримкою води в просвіті тонкої кишки. Така діарея припиняється після 48–72‑годинного голодування.
Секреторна діарея пов'язана з надмірною кишковою секрецією під впливом токсинів (холерний вібріон) або вазоактивного інтестинального по ліпетиду. Діарея «мандрівника» звичайно спричинюється ентеротоксином Е. соїі. Для останнього характерний об'єм випорожнень понад 400 мл/добу при голодуванні.
Моторна діарея зумовлена надмірною рухливою активністю кишок.
Діарея при синдромі мікробної контамінації тонкої кишки. У 1 мл соку тонкої кишки утримується не більше як 104 грампозитивних мікроорганізми, їх склад відносно постійний. Для мікробної контамінації тонкої кишки (кишкового дисбіозу) характерне збільшення в ній мікробів з домінуванням ешерихій, бактерій роду клебсієли, лактобацил, ентерококів, причинами чого є постхірургічні кишкові анастомози, хвороба Крона, обструкції кишок внаслідок пухлин, спайок, а також системна склеродермія, тропічна спру, цукровий діабет, амілоїдоз, стан після ваготомії, резекції шлунка, аутоімунний гастрит.
Діагноз підтверджують посівом кишкового вмісту. Якщо при цьому бактеріологічна лабораторія вказує, що в 1 мл кишкового вмісту утримується понад 104 мікроорганізми з переважанням ешерихій, клебсієл, лактобацил, ентерококів, то діагноз кишкового дисбіозу вважають верифікованим.
Ранкова діарея характерна для синдрому подразненої товстої кишки, а нічна вказує на органічну причину (особливо якщо втрачається маса тіла). Наявність у калі свіжої або зміненої крові є ознакою ураження товстої кишки. Жирний кал указує на стеаторею. Рідкий, пінистий з кислим запахом кал свідчить про бродильну диспепсію (амілорею). Смердючий кал (у поєднанні з переймоподібним болем у животі, здуттям його і флатулен-цією) – ознака гнильної диспепсії (креатореї).
Діарея при синдромі недостатності всмоктування (мальабсорбції). Характеризується змішаною диспепсією з переважанням стеатореї (кал світлий, блискучий, без запаху, з краплинами жиру при змиванні його в унітазі) і креатореї (неприємний запах, лужна рН, неперетравлені м'язові волокна в калі).
Діарея при недостатності порожнинного та пристінкового травлення (дисахаридазній недостатності). Найбільш часто виникає внаслідок дефіциту лактази. Такі хворі не переносять молока, цукру. їх приймання спричинює діарею; у калі підвищений вміст органічних кислот, рН < 5,0.
Закрепи. Це хронічне затримання випорожнення кишок більше як на 48 годин, що супроводиться відходженням малої кількості калу (< 100 г.), підвищеною щільністю його, відчуттям неповного випорожнення кишок.
Найчастіше трапляються функціональні закрепи та синдром інертної товстої кишки.
Функціональний закреп спостерігається в осіб, що споживають мало харчових волокон або приймають опіати, антацити, атропін, препарати заліза.
Для синдрому інертної товстої кишки характерне зниження пропуль-сивної активності кишкової стінки зі сповільненням «кишкового транзиту» хімусу, підвищення резорбції води, зменшення об'єму калу і підвищення його щільності. Випорожнення стають подібними до олівця або до випорожнень вівці (симптом овечого калу).
При впертих закрепах треба виключити синдром Гіршпрунга – природжене спадкове захворювання, що характеризується відсутністю нервових гангліїв у прямій кишці і зовнішньому м'язі – замикачі відхідника. У таких осіб з дитинства вперті закрепи, кал у вигляді корків.
Огляд живота. Дає можливість виявити насамперед метеоризм. Він спостерігається безпосередньо вище від місця звуження або закупорки кишки.
Загальний метеоризм спостерігається при паралічі кишкових м'язів (ileus paralyticus).
Видима на око перистальтика тонких кишок спостерігається при звуженні нижньої частини порожнистої або сліпої кишки. При цьому в ділянці пупка видно невелике випинання, яке то з'являється, то зникає, нагадуючи рух картоплин у мішку при стріпуванні його. Перистальтичні хвилі короткі й спрямовані в різні боки, супроводяться голосним бурчанням та переливанням.
Перистальтику відрізків товстої кишки можна побачити у фланках (colon ascendens et descendens), а також вище від пупка (colon transversum).
При огляді живота можна встановити також симптом закляклості кишок – кишкові петлі вище від місця непрохідності тривалий час перебувають у стані тонічного скорочення.
Перкусія. Найбільше значення має ненормально голосний тимпанічний звук у ділянці нижньої частки лівої легені при діафрагмальній грижі, в якій є петлі кишки. Цей метод має значення також для диференціальної діагностики запального збільшення живота, визначення пухлин, інфільтратів.
Аускультація живота дає можливість верифікувати наявність чи відсутність кишкової перистальтики, що важливо в діагностиці перитоніту, тромбозу мезентеріальних судин тощо.
Пальпація. Це найцінніший метод дослідження фізичних властивостей кишок. її проводять за методом глибокої ковзної методичної пальпації, розробленої В.П. Образцовим і М.Д. Стражеском.
Пальпація сигмоподібної кишки. Здійснюють способом навскісної пальпації, тобто ліктьовим краєм мізинця разом з краєм нігтьової фаланги IV пальця правої руки. її кладуть лівіше від очікуваного місця положення S-romanum. Зануривши краї пальців углиб живота на 1–1,5 см, спрямовують їх під час вдиху праворуч і догори, доки пальці не стануть праворуч S-romanum, відтак, користуючись розслабленням передньої черевної стінки під час видиху, поступово занурюють пальці аж до задньої клубової ямки і ковзають разом зі шкірою назовні, у напрямку пупартової зв'язки.
Більша, ніж у нормі, товщина S-romanum спостерігається при хронічному сигмоїдиті, застою в ній газів, крові, гною, при раковому звуженні.
Нерівна поверхня S-romanum буває при раковому процесі, перисигмої-диті, переповненні її каловим камінням.
Сліпа кишка (coecum) 'пальпується у правій здухвинній ділянці. її знаходять чотирма напівзігнутими пальцями правої руки. Руку кладуть правіше від орієнтованого місцезнаходження сліпої кишки. Поступово занурюючи пальці під час видиху вглиб живота, доходять до дна правої клубової ямки і ковзають кінчиками пальців разом зі шкірою досередини, а відтак назад.
Збільшення об'єму сліпої кишки спостерігається при переповненні її каловими масами (хронічні закрепи), обмежена рухомість її спостерігається при тифліті та перитифліті. Голосне бурчання і шум плескоту вказує на наявність у кишці газів і рідини. Надмірно рухома ця кишка (coecum mobile) за наявності брижі, спільної з брижею нижнього відрізка порожнистої кишки або при сильному перерозтягненні клітковини позаду сліпої кишки.
Висхідна кишка та низхідна кишка (colon ascendens et colon descendens) пальпуються бімануально, підклавши долоню лівої руки ззаду відповідного фланку (ці відрізки товстої кишки лежать на м'яких підкладках, тому й необхідна додаткова опора). їх пальпують кінчиками чотирьох напівзігнутих пальців правої руки за методом В.Х. Василенка.
Поперечна ободова кишка (colon transversum). Знайшовши велику кривину шлунка, чотирма напівзігнутими, дещо розведеними вбік пальцями правої руки ковзають по ободовій кишці зверху вниз і навпаки.
Кривини товстої кишки (flexura coli hepatica et flexura coli lienalis) пальпують одночасно двома руками. У цих ділянках товстої кишки часто знаходять новоутворення, ознаки запального процесу.
Пальпація тонкої кишки. Звичайно пальпують pars coecalis ilei – кінцеву частину порожньої кишки. Цю частину кишок пальпують чотирма напівзігнутими пальцями правої руки у правій клубовій ділянці за правилами глибокої ковзної методичної пальпації, розробленої В.П. Образцовим і М.Д. Стражеском.
Пальпацію прямої кишки проводять через відхідник вказівним пальцем правої руки в положенні лежачи на спині із сильно розведеними ногами і подушечкою під крижами або в положенні лежачи на боці з підтягнутими до живота ногами.
У прямій кишці можна пропальпувати ракову пухлину, поліпи, рубці, набряк слизової, внутрішні гемороїдальні вузли (зовнішні, доступні огляду). У чоловіків при пальпації прямої кишки знаходять також передміхурову залозу. Вона гіпертрофована, горбиста і дуже болісна при простатиті.
Пальпація прямої кишки per rectum має значення для діагностики захворювань матки, її придатків, нагромадження ексудатів у малому тазі (перитоніт, пельвіоперитоніт), параметриту, парапроктиту тощо.
До додаткових методів обстеження кишок відносять функціональні тести, копроскопію, ректороманоскопію, іригоскопію (графію), фіброколо-носкопію.
З функціональних тестів найбільше значення має тест з D‑ксилозою. Вона є мономером, тобто кінцевою речовиною розщеплення вуглеводів. Використовується для характеристики розладів усмоктування.
Хворому натще визначають рівень D‑ксилози в крові або сечі, відтак він приймає 5 г D‑ксилози всередину і впродовж 5 год збирає сечу або ж через 60 хв здає кров для дослідження рівня її в крові.
Якщо із сечею екскретується менше ніж 22% D‑ксилози або коли на 60‑й хвилині після споживання всередину 5 г цього моносахариду рівень її у крові менший ніж 0,56 ммоль/л, то це вказує на патологію всмоктування (синдром мальабсорбції).
Для дослідження пристінкового травлення застосовують лактозотолерантний тест. Визначають рівень глюкози натще і після приймання всередину 50 г. молочного цукру (лактози). При недостатності лактази рівень глюкози в крові не збільшується, оскільки для цього необхідна лактаза (фермент слизової оболонки тонкої кишки, який розщеплює лактозу до глюкози та галактози).
Копроскопія – рутинний метод, проте він дає можливість запідозрити синдроми амілореї (крохмальні зерна в калі), стеатореї (краплі жиру в калі), креатореї (м'язові волокна в калі), виявити наявність у випорожненнях слизу, лейкоцитів, еритроцитів. За підозри на приховану кровотечу ставлять реакцію Грегерсена.
Поширений метод ректороманоскопії. Для її застосування хворому потрібно поставити хоч би дві очисні клізми (увечері та вранці за 1,5–2 год до обстеження).
Колоноскопія – метод, за допомогою якого проводять тотальний огляд усієї товстої кишки. Після старанної підготовки (очисні клізми, приймання рицинової олії, голод упродовж 8–12 год) у відхідник уводять гнучкий ендоскоп. Поступово оглядають усі відрізки товстої кишки.
Колоноскопія дає можливість діагностувати наявність геморою, поліпів, колоректального раку, неспецифічного виразкового коліту. Метод дає можливість провести прицільну біопсію з підозрілої ділянки слизової оболонки тощо.
Іригоскопію (іригографію) застосовують для з'ясування природи звужень певних відрізків товстої кишки, причина яких неясна для вибору способу хірургічного втручання тощо.
2.7 Методи обстеження пацієнтів із захворюванням нирок
Суб'єктивне обстеження. Найхарактерніші скарги хворих із захворюванням нирок – біль у попереку, набряки, порушення сечоутворення і сечовиділення, головний біль, лихоманка, спрага.
Напад гострого болю в попереку з іррадіацією донизу (у статеві органи, пах) називають нирковою колікою. Звичайно вона є наслідком закупорки сечоводу каменем, згустком крові або внаслідок перерозтягнення ниркової капсули (гострий пієлонефрит). Постійний тупий біль спостерігається при загостреннях хронічного пієлонефриту і гломерулонефриту, мієломній нефропатії, пухлинах нирок.
Набряки. Звичайно це пастозність обличчя і нижніх кінцівок, проте може бути й анасарка (тотальний набряк шкіри тіла людини). Набряки можуть бути прихованими (їх виявляють при зіставленні кількостей випитої і виділеної рідини), періодичними та постійними.
У хворих з набряковим синдромом на шкірі живота, стегон, спини спостерігаються розтягнення, особливо якщо набряки утворилися за короткий час.
Порушення сечоутворення і сечовиділення проявляються такими синдромами, як анурія, олігурія, поліурія, ніктурія, полакіурія, дизурія.
Анурія – припинення сечоутворення. Цей симптом може виникнути у разі гострої ниркової недостатності, у термінальній стадії хронічної ниркової недостатності, а також у випадках закупорки сечових шляхів каменем, пухлиною.
Олігурія – зменшення добової кількості сечі до 300 мл. Виникає при швидкому збільшенні набряків, багаторазовому блюванні, проносі, про-фузному потовиділенні тощо.
Поліурія – збільшення добового діурезу понад 2 л. Спостерігається у випадку спадіння набряків, початкових стадій хронічної ниркової недостатності або в період видужування при гострій нирковій недостатності.
Ніктурія – збільшення нічного діурезу. Звичайно спостерігається при хронічній нирковій недостатності
Полакіурія – синдром, для якого характерне збільшення кількості сечовипускань понад 7 разів на добу.
Дизурія – порушення сечовипускання, яке супроводиться болем, різзю, утрудненням, несправжніми позивами до сечовипускання; спостерігаєтьсяпри запальних процесах сечівника і сечового міхура, при проходженні каменя, кристалів солей, згустків крові.
Часто хворі скаржаться на зміну забарвлення сечі. Наприклад, сеча кольору м'ясних помиїв спостерігається при гострому гломерулонефриті, хронічному гломерулонефриті з гематуричним компонентом. Подібна сеча при сечокам'яній хворобі, травмах, пухлинах нирок, геморагічних діатезах, інфаркті нирок. Каламутна сеча може бути при хронічному пієлонефриті.
Головний біль при захворюванні нирок пов'язаний з артеріальною гіпертензією та інтоксикацією (гостра та хронічна ниркова недостатність). Дуже інтенсивний головний біль, що супроводиться запамороченням, порушенням зору, характерний для синдрому злоякісної артеріальної гіпертензії.
Лихоманка. За рівнем температури тіла вона може бути різною – від субфебрильної (37,7–37,9 °С) до гіперпіретичної (> 41°), а за коливаннями впродовж доби – від постійної (febris continua – добові коливання не > 1°) до гектичної (febris hectica – добові коливання температури тіла 3–5 °С).
Лихоманка характерна для гострого і загострень хронічного пієлонефриту, апостематозного (гнійного) нефриту, паранефриту, пухлин нирок, ускладнень імуносупресивної терапії. Вона потребує диференціальної діагностики з інфекційним ендокардитом, дифузними захворюваннями сполучної тканини тощо.
Спрага – це ознака, характерна для гострої і хронічної ниркової недостатності, діабетичного гломерулосклерозу, вона може бути при вживанні сечогінних засобів.
Об'єктивне обстеження. Найтиповіші об'єктивні ознаки при захворюванні нирок: порушення свідомості, блідість шкіри, набряки, зміни пульсу, AT, патологічні зміни, виявлені при дослідженні серця, легень, живота, позитивний симптом Пастернацького.
Порушення свідомості. Характерні для термінальної стадії хронічної ниркової недостатності. Поступово і послідовно розвиваються сомнолен-ція, ступор, сопор, кома.
Блідість шкіри зумовлена анемією, набряком підшкірної жирової клітковини, спазмом артеріол. На фоні блідості у деяких хворих шкіра має жовтуватий відтінок (хронічна ниркова недостатність) внаслідок затримання урохромів. Часто на шкірі знаходять ознаки геморагічного синдрому – петехіально-плямистий висип, гематоми. Шкіра звичайно суха із слідами розчухів. Свербіж є одним із проявів уремічної інтоксикації.
Набряки. Невеликі набряки локалізуються в місцях розміщення гідрофільної пухкої підшкірної жирової клітковини – на обличчі (повіках), у ділянці гребеня великої гомілкової кістки (периферійні набряки). Вони поступово охоплюють стопи, гомілки, стегна, сідниці, крижі, передню черевну стінку і врешті-решт грудну клітку. Таке явище має назву анасарки. У деяких хворих виникають порожнинні набряки. У таких випадках рідину знаходять у черевній (асцит), плевральній (гідроторакс), перикардіальній (гідроперикард) порожнинах.
Пульс при захворюванні нирок напружений, сповільнений, AT підвищений, причому характерною є вперта діастолічна гіпертензія.
З боку серця виявляють резистентний верхівковий поштовх, акцент II тону над аортою, послаблення І тону і систолічний шум над верхівкою та в точці Боткіна (симптоми відносної недостатності мітрального клапана). Часто вислуховують також протодіастолічний ритм галопу й ослабленість тонів (дегенерація міокарда лівого шлуночка), у ділянці абсолютної тупості серця знаходять шум тертя перикарда (симптом похоронного дзвону нефритного хворого). За наявності анемії над усією поверхнею серця і яремними венами вислуховують м'які систолічні шуми – симптом шум дзиґи.
З боку легень знаходять симптом водянки легень (поширення зони притуплення в ділянці коренів легень, жорстке дихання, сухі або й вологі хрипи).
Інформативним є дослідження живота. У положенні стоячи часто знаходять асцит, опущення нирки, її патологічну рухливість.
Пальпувати нирки треба в положенні хворого стоячи і лежачи. Пальпація нирок проводиться бімануально: долоню лівої руки кладуть під відповідну половину попереку, трохи зігнуті пальці правої руки під час видиху занурюють у відповідне підребер'я доти, доки не з'явиться відчуття дотику обох рук через черевний покрив, після чого пропонують хворому зробити глибокий вдих животом. Прощупане тіло і є ниркою. При цьому в сечі, яка до дослідження була нормальною, з'являється білок (симптом Жеб-ровського) і (або) еритроцити (симптом Пастернацького). У деяких лікарнях досліджують симптом Пастернацького постукуванням ребром долоні по поперековій ділянці справа і зліва. Поява болю трактується як позитивний симптом Пастернацького, що не є повною ознакою цього симптому, оскільки потрібне ще й мікроскопічне дослідження сечі на наявність еритроцитів до і після постукування по попереку.
При пальпації нирок виявляють таку патологію. Збільшення нирки характерне для гідронефрозу (нагромадження в нирці застійної сечі), піонефрозу (нагромадження в нирці гною). При цьому нирка болісна при пальпації, має заокруглену форму. Значно збільшені нирки при полікістозі. При пухлинах нирка збільшена, горбиста, болісна. У випадках ниркової коліки або гострого пієліту бімануальна пальпація нирок дуже болісна.
При гнійному паранефриті в підребер'ях знаходять значної величини щільну, нерухому, болісну масу без ясних контурів.
За наявності артеріальної гіпертензії слід обов'язково прослухати навколопупкову та підреброві ділянки для виявлення стенотичних шумів (реноваскулярна гіпертензія). Діагностичне значення мають ті шуми, які вислуховуються як у горизонтальному, так і вертикальному положеннях хворого.
Додаткові методи дослідження. На першому етапі обстеження хворого з підозрінням на захворювання нирок використовують скринінгові методи: роблять загальний аналіз сечі та крові і досліджують вміст креатиніну й сечовини в крові.
Другий етап обстеження необхідний для уточнення головного синдрому або сукупності синдромів та встановлення нозологічної форми й функціо нального стану нирок. Цей етап включає методи мікроскопічного кількісного дослідження осаду сечі, біохімічні методи дослідження крові та сечі, бактеріологічні та імунологічні методи. На цьому ж етапі проводяться інструментальні дослідження (ультразвукові, рентгенологічні, радіонуклідні) та біопсія нирки.
Загальний аналіз сечі. Ґрунтується на дослідженні фізичних властивостей сечі (кольору, мутності, характеру осаду, відносної густини), її хімічних ознак (рН, наявності білка, глюкози, кетонових тіл, жовчних пігментів, уробіліну тощо), кристалів сечової кислоти, фосфатів, цистину, уратів, оксалату кальцію, гіпурової кислоти (мал. 5).
Дослідженню підлягає вся виділена вранці сеча. її збирають у чисто вимитий сухий посуд. Не слід розводити сечу, збирати не пізніше як за 5 днів до і через 5 днів після менструації. Мікроскопію сечі треба проводити не пізніше ніж через 2 год після збирання її.
Нормальна сеча має солом'яно-жовтий колір. При хронічній нирковій недостатності вона дуже світла. Брунатного кольору сеча набуває при хоманці, дифузному токсичному зобі, раку, інфекційних захворюваннях. Мутна сеча вказує на наявність у ній великої кількості лейкоцитів, слизу, жиру, лімфи. Піниста сеча є свідченням наявності в ній білка, а жовта – жовчних пігментів. Колір сечі змінюється після споживання деяких продуктів (буряка, моркви, ревеню) і ліків. Похідні нітрофурану і рифампіци-ну забарвлюють сечу у жовто-багряний колір, нітроксолін – у яскраво-жовтий, метронізадол – у темно-брунастий, снодійні з порфіриновим кільцем – у червонуватий. Сеча кольору м'ясних помиїв спостерігається в разі гострого гломерулонефриту, гострої ниркової недостатності.
рН сечі в нормі становить 5,5–6,5. Лужна сеча спостерігається при рослинному харчуванні, споживанні лужних мінеральних вод, фосфатурії, дихальному алкалозі, невгамовному блюванні. Кисла сеча буває при білковому харчуванні, цукровому діабеті, голодуванні і лихоманці.
Відносна густина сечі (норма 1,015–1,025) знижується (гіпостенурія) у випадку хронічної ниркової недостатності, у період спадання набряків, при пієлонефриті. Ізостенурія спостерігається тоді, коли коливання відносної густини менше ніж 5 (наприклад 1,010–1,012). Це спостерігається при хронічній нирковій недостатності.
Підвищення відносної густини (гіперстенурія) спостерігається в разі глюкозурії, значної протеїнурії, лихоманки, блювання, проносу.
Здорова людина може за добу виділити 50 мг білка, а за значної фізичної активності – і 100 мг. Виділення із сечею більшої кількості білка – це патологія, і називається вона протеїнурією. Поєднання протеїнурії з еритро-цитурією, лейкоцитурією і циліндрурією має назву сечового синдрому.
Протеїнурія клубочкового походження спостерігається при гострому гломерулонефриті, діабетичному гломерулосклерозі, амілоїдозі нирок, нефроан-гіосклерозі на тлі гіпертензивної хвороби, при нефропатіях у хворих на дифузні захворювання сполучної тканини, лихоманках. Стінка ниркових капілярів виконує роль сита – «просіває» білки плазми в капілярний фільтрат. Порушення структури «сита» й спричинює клубочкову протеїнурію.
Канальцева протеїнурія зумовлена порушенням здатності канальців нирок реабсорбувати плазмові низькомолекулярні білки, що профільтровані нормальними клубочками. Вона спостерігається при гострому каналь-цевому некрозі, пієлонефритах, інтерстиціальному нефриті, природженій тубулопатії (синдром Фанконі), гіпокаліємічній нирці, синдромі відторгнення трансплантата.
Третій механізм протеїнурії полягає в підвищенні фільтрації низькомолекулярних білків (імуноглобулінів, гемоглобіну, міоглобіну) і накопиченні їх у гломерулярному фільтраті в концентрації, що перевищує здатність ниркових канальців до реабсорбції. Такий механізм протеїнурії характерний для мієломної хвороби, лейкемій, гемолітичних кризів, міоглобінурії.
Окремо виділяють функціональні протеїнурії, точні механізми яких повністю не з'ясовані: ортостатичну, транзиторну, ідіопатичну, лихоманкову та протеїнурію напруження.
Гематурія – підвищене виділення із сечею еритроцитів, це часта ознака запального захворювання нирок. Інші причини гематурії – це геморагічні діатези, передозування антикоагулянтів, значне фізичне навантаження або гематурія марафонців та велосипедистів.
Розрізняють макро – та мікрогематурію. Макрогематурія визначається візуально: сеча кольору м'ясних помиїв або червоного серпанку.
Мікрогематурію виявляють лише при мікроскопічному дослідженні. Для кількісного оцінювання мікрогематурії досліджують осад сечі за методом Нечипоренка.
Умовно розрізняють поняття «еритроцитурія» (< 5 х 104 еритроцитів у 1 мл сечі) і «гематурія» (> 5 х 104 еритроцитів у 1 мл сечі, але не стільки, щоб говорити про макрогематурію).
За джерелом виникнення гематурія може бути ренопаренхімною, із сечових шляхів і внаслідок системних захворювань.
Нефротичний синдром – симптомокомплекс, що характеризується високою протеїнурією (> 3,5 г білка за добу), гіпопротеїнемією (загальний білок сироватки крові < 60 г./л), диспротеїнемією (зменшення кількості альбумінів і підвищення глобулінів), гіперліпідемією і набряками. Відсутність 1–2 з наведених ознак кваліфікується як неповний або редукований нефротичний синдром. Єдиною обов'язковою лабораторною ознакою є висока протеїнурія. Найчастіше набряковий синдром розвивається у хворих на гострий, підгострий злоякісний і хронічний гломерулонефрит, системний червоний вовчак, геморагічний васкуліт, системну склеродермію, вузликовий періартеріїт, синдроми Гудпасчера, гранулематоз Вегенера, амілоїдоз. Патогенез набрякового синдрому до кінця не з'ясований, однак загальновизнаним є імунозапальна концепція його розвитку.
Оцінку функціонального стану нирок дають насамперед за здатністю концентрувати й розводити сечу. Про концентраційну функцію нирок орієнтовно судять по відносній густині ранкової сечі. У нормі вона не нижча за 1,018. Якщо відносна густина ранкової сечі становить 1,018–1,020 і в ній немає глюкози і значної кількості білка, концентраційна функція нирок збережена. Якщо відносна густина ранкової сечі менша за 1,018, то для оцінювання концентраційної функції нирок необхідна проба за методом С.С. Зимницького (1924). Вона є фізіологічною, добре переноситься хворими. Хворий збирає 8 тригодинних порцій сечі за добу. У кожній порції визначають кількість і відносну густину, розраховують денний (6.00 – 18.00), нічний (18.00 – 6.00) і добовий діурез. У здорової людини співвідношення денний–нічний діурез щонайменше 3: 2. Якщо воно з 18.00 до 6.00 менше ніж 3: 2, то роблять висновок про наявність ніктурії. Максимальна відносна густина сечі, зібраної за методом С.С. Зимницького, у нормі 1,020 з діапазоном коливань 0,010 (не менше ніж 0,005). Зниження максимальної густини до 1,012 (гіпостенурія) і зменшення добових коливань менше ніж 0,005 (ізостенурія) свідчать про виражене порушення функції нирок.
Про стан азотвидільної функції нирок судять за рівнем креатиніну і сечовини у крові. У нормі вміст креатиніну в сироватці крові становить 0,08–0,132 ммоль/л, а сечовини – 3,3–8,3 ммоль/л.
Парціальні функції нирок, зокрема клубочкову фільтрацію і реабсорбцію, визначають за кліренсом креатиніну (проба Реберга–Тареєва).
Методика її така. О 7.00 ранку хворий спорожнює сечовий міхур (сечу не збирають), після чого він випиває 500 мл води кімнатної температури і лягає в ліжко; о 8.00 і 9.00 годині хворий збирає дві годинні порції сечі. Кров для визначення креатиніну набирають з вени о 8.00 годині один раз. Кожну порцію сечі вимірюють і визначають хвилинний діурез. В обох порціях сечі й у плазмі крові визначають вміст креатиніну. У нормі показник клубочкової фільтрації становить 80–120 мл/хв.
При захворюванні нирок показник клубочкової фільтрації знижується. Особливо це важливо для гострого і загострення хронічного гломерулонефриту, системного червоного вовчака, хронічної ниркової недостатності. Показник канальцевої реабсорбції в нормі становить 97–99%.
Ультразвукове дослідження нирок ґрунтується на реєстрації відбитих сигналів імпульсного ультразвуку. Метод застосовують для діагностики аномалій нирок, об'ємних утворів, сечокам'яної хвороби, гідронефрозу, нефункціонуючої нирки, хронічної ниркової недостатності, ренопаренхі-матозної і реноваскулярної гіпертензії, гематурії, травми нирок, а також для контролю за станом трансплантованої нирки.
Екскреторна урографія . Ґрунтується на здатності нирок виділяти контрастну речовину, уведену внутрішньовенно. За три години до обстеження визначають чутливість хворого до йоду (він є у рентгенконтрастних препаратах – сергозині, урографіні, уротрасті, кардіотрасті). Для цього внутрішньовенно вводять 1 мл контрастної речовини. За відсутності алергійної реакції вводять струминно 20 мл цього препарату (доза може бути подвійною і потрійною – це визначає лікар). Цей метод використовують для діагностики пієлонефриту, полікістозу нирок, пухлин нирок (мал. 6).
Інфузійна урографія . Проводиться шляхом внутрішньовенного введення 60 мл контраст ної речовини у 120 мл 5% розчину глюкози. Дає змогу отримати чітку тінь нирок та верхніх сечових шляхів і сечового міхура. Використовується для діагностики пухлин нирок, мисок, сечоводів, сечового міхура, а також гідронефрозу та гідроуретеронефрозу.
Ретроградна (висхідна) пієлографія. При цьому крізь катетер у ниркові миски вводять не більше як 3–5 мл 20–40% контрастної речовини. Застосовується, якщо дані, отримані при екскреторній урографії, недостатні для діагностики ниркових мисок. Складність і небезпечність методу (уро-сепсис, ниркова коліка, макрогематурія, серцева недостатність) обмежують показання до його застосування.
Ниркова ангіографія – рентгеноконтрастне дослідження судинної системи нирок. Має значення в діагностиці реноваскулярної артеріальної гіпертензії, пухлин, туберкульозу, пієлонефриту, аномалій нирок. При цьому контрастну речовину вводять за допомогою катетера через стегнову артерію в аорту на рівні відходження ниркових артерій.
Інформативна також методика рентгенографії нирок на тлі уведення газу (вуглекислого) у позаочеревинний простір. При цьому отримують досить чітке зображення нирок.
Комп'ютернарентгенотомографія. Дає змогу діагностувати захворювання нирок на ранніх етапах.
Ізотопна ренографія іг застосуванням 131 І-гіпурану використовується для точної діагностики функціонального стану нирок.
Сканування нирок. Проводиться із застосуванням радіоактивної ртуті 203 Hg. Показане для виключення вогнищевих процесів у нирках (пухлини, кісти, туберкульозної каверни).
2.8 Методи обстеження пацієнтів із захворюванням крові
Залежно від мети дослідження крові поділяється на морфологічне, фізико-хімічне, хімічне, бактеріологічне і серологічне. Останні два застосовують в основному для розпізнавання різних інфекційних хвороб.
Морфологічне дослідження крові. Складається з підрахунку кількості формених елементів крові – еритроцитів, лейкоцитів, тромбоцитів. Визначення кількості гемоглобіну – це хімічне дослідження, яке проводиться одночасно з морфологічним дослідженням.
Діагностичне значення має визначення числа еритроцитів (норма: 4,0 х 1012 –5,6 х 1012 /л для чоловіків і 3,4 х 1012 –5,0 х 1012 /л для жінок), рівня гемоглобіну (норма: 130–160 г./л для чоловіків і 120–140 г./л для жінок) і кольорового показника крові (норма 0,86–1,05).
Еритроцит – це клітина крові округлої форми, увігнута в центрі (схожа на диск), розмірами 7–8 мкм.
Підвищення кількості еритроцитів крові називається еритроцитозом. Еритроцитоз спостерігається при втраті рідини та згущенні крові (у випад ку холери, гострих гастроентеритів), перебуванні в горах, набряку легень, нефротичному синдромі, стенозі стравоходу, природжених вадах серця (стеноз клапана легеневої артерії), мітральному стенозі, констриктивному перикардиті та хронічних обструктивних захворюваннях легень. Причиною еритроцитозу є посилення еритропоетичної функції кісткового мозку.
Окремо слід виділити справжню еритремію (хворобу Вакеза), за якої, крім еритроцитозу (еритроцитів 7,0 х 1012 –10,0 х 1012 /л, рівень гемоглобіну вищий від 150–160 г./л), спостерігаються й клінічні ознаки пухлинного захворювання крові: інтоксикація, головний біль, схуднення, гіперемія обличчя і кон'юнктив, збільшення селезінки, артеріальна гіпертензія, схильність до кровотеч.
Зниження рівня гемоглобіну в крові і зменшення кількості еритроцитів називається недокрів'ям, або анемією.
Кольоровий показник – це число, яке вказує на насичення еритроцитів гемоглобіном (нормальне його значення 0,86–1,05).
Залежно від ступеня насиченості еритроцитів гемоглобіном та розміру клітин виділяють такі морфологічні типи анемії:
– нормоцитарно-нормохромну, яка характеризується нормальною величиною еритроцитів і нормальним їх забарвленням з кольоровим показником 0,86–1,05;
– мікроцитарну анемію, яка характеризується як гіпохромна (недо-фарбовані еритроцити), з мікроцитозом, гіпохромією, зниженням кольорового показника нижче від 0,7, анізопойкілоцитозом або як нормохромна анемія (мікроцитоз, нормохромія без змін форми еритроцитів);
– макроцитарну анемію, яка характеризується збільшенням розмірів ериторцитів з макроцитозом, гіперхромією (еритроцити перефарбовані) і підвищенням кольорового показника, та поліхроматофілією.
До гіпохромних анемій відносять постгеморагічну анемію (внаслідок крововтрат), анемію при хронічних інфекційних захворюваннях (туберкульоз, сифіліс), злоякісних новоутвореннях, гіповітамінозах, ендокринних захворюваннях (гіпотиреоз, хвороба Аддісона), при гострих і хронічних лейкеміях, а також гемолітичну анемію (поза гемолітичним кризом), анемію при хронічному гломерулонефриті в стадії уремії, при отруєннях кров'яними токсинами (бензолом і його похідними, препаратами миш'яку).
Кількість еритроцитів при гіпохромних анеміях зменшується до 2,0 х х 1012 –2,5 х 1012 /л, гемоглобіну – до 30–40 г./л, кольоровий показник падає до 0,4–0,6.
До гіперхромних анемій відносять мегалобластну анемію, зумовлену дефіцитом вітаміну В12 і (або) фолієвої кислоти. її ще називають злоякісною анемією, перніціозною анемією або анемією Аддісона–Бірмера. Кількість еритроцитів зменшується до 1,0 х 1012 /л і менше, а кількість гемоглобіну – до 10–15 г./л. Кольоровий показник при цьому підвищується до 1,2–1,7 і більше.
Нормохромна анемія. Частіше це одна із стадій гіпер – або гіпохромної анемії. Проте є анемії, для яких нормальний кольоровий показник є характерною ознакою. Це анемія в перші дні після значних крововтрат, ане мія у разі гемолітичного кризу у хворого на гемолітичну жовтяницю, анемія в деяких випадках гострої лейкемії, анемії при злоякісних пухлинах кісткового мозку.
Кількість тромбоцитів (клітин, що беруть участь у згортанні крові) у нормі 180 х 109 –320 х 109 /л.
Діагностичне значення числа лейкоцитів. У нормі кількість лейкоцитів становить 4,0 х 109 –9,0 х 109 /л. Вміст лейкоцитів у крові менше ніж 4,0 х 109 /л розцінюється як лейкопенія, а понад 9,0 х 109 /л – як лейкоцитоз.
Лейкоцитоз може бути реактивним (відносним) і абсолютним. Реактивний лейкоцитоз – це реакція організму на вплив інфекції, токсичних речовин, запалення тощо. Є й фізіологічний лейкоцитоз – варіант реактивного. Він спостерігається після вживання білкової їжі (харчовий лейкоцитоз), при постійних фізичних навантаженнях, після приймання гарячої або холодної ванни, у другій половині вагітності тощо.
Абсолютний (патологічний) лейкоцитоз спостерігається при лейкеміях (500,0 х 109 –600,0 х 109 /л). Проте є лейкемії з нормальною або зменшеною кількістю лейкоцитів: сублейкемічні та алейкемічні форми.
Лейкопенія може бути відносною (функціональною) й абсолютною (органічною). Відносна лейкопенія виникає внаслідок впливу вірусів, малярійного плазмодія, збудників черевного тифу, бруцельозу, а також внаслідок дії іонізуючого випромінювання, контакту з бензолом, миш'яком, хлорорганічними сполуками, ДДТ тощо. Абсолютна лейкопенія є наслідком гіпо-або аплазії кісткового мозку або виникає при заміщенні кістково-мозкової тканини пухлинною.
Усі лейкоцити поділяються на гранулоцити – клітини, у цитоплазмі яких є специфічна зернистість, та агранулоцити – клітини, що не мають у цитоплазмі специфічної зернистості.
До гранулоцитів відносять такі різновиди лейкоцитів – еозинофіли, базофіли, нейтрофіли (юні, паличкоядерні, сегментоядерні), до агранулоцитів – лімфоцити, моноцити.
Найважливіша функція нейтрофільних лейкоцитів – здатність до фагоцитозу (поглинання мікробних збудників, сторонніх тіл, клітинного детриту). Цей феномен відкрив у 1892–1908 pp. 1.1. Мечніков (у молоді роки жив і працював в Одесі). Основні етапи фагоцитозу: зближення фагоцита (нейтрофіла, моноцита) з мікрооб'єктом, прилипання (атракція), поглинання і перетравлювання.
У реакціях фагоцитозу беруть участь і лімфоцити. Крім клітинних механізмів захисту організму від сторонніх білків, функціонують і гуморальні механізми (В-лімфоцити, антитіла, імуноглобуліни А, М, G, неспецифічні фактори – лізоцим, беталізини тощо).
При змінах у крові з відносним або абсолютним збільшенням гранулоцитів необхідно мати на увазі лейкемоїдну реакцію нейтрофільного типу, її причинами можуть бути:
1) гострі запальні та інфекційні захворювання, збудниками яких є стафілокок, стрептокок, менінгокок, гонокок, найпростіші, віруси, гриби, паразити. При цьому в лейкоцитарній формулі, крім збільшення відсоткового вмісту нейтрофілів, з'являються молоді форми – юні нейтрофіли (ме-тамієлоцити), мієлоцити, зростає кількість паличкоядерних нейтрофілів;
2) гостра крововтрата (нейтрофільний лейкоцитоз може досягати 15,0 х 109 –20,0 х 109 /л, а в лейкограмі – зсув до мієлоцитів;
3) злоякісні новоутворення з метастазами в кістковий мозок;
4) іонізуюча радіація;
5) лікування глюкокортикоїдами;
6) після операцій, переломів, опіків, а також у випадках інфаркту міокарда, шоку.
Лейкемоїдна реакція нагадує лейкемію, але при спостереженні в динаміці насправді не трансформується в лейкемію, на яку схожа. Аналіз крові нормалізується при лікуванні основного захворювання, яке спричинило такі зміни.
Нейтропенія – це стан, коли в периферійній крові зменшується кількість нейтрофільних лейкоцитів. Причини її – вірусна інфекція, дія рентгенівських променів та радіонуклідів, агранулоцитоз, гіпо – та аплазія кісткового мозку.
Базофіли. На поверхні базофілів знаходяться рецептори до антитіл класу імуноглобуліну Е. Базофіли беруть участь в алергійних реакціях негайного та уповільненого типів. Збільшення кількості базофілів (лейкемоїдна реакція базофільного типу) у крові (базофілія) спостерігається при хронічній мієлоїдній лейкемії, лімфогранулематозі, гіпотиреозі (мікседемі), неспецифічному виразковому коліті, віспі, гемолітичній анемії. Зменшення кількості базофілів у крові (базофілопенія) спостерігається у разі стресу, гострої інфекції, гіпертиреозу.
Еозинофіли. На своїй поверхні мають рецептори до антитіл класу імуноглобуліну G, деяких фракцій (С4 – С3 ) – комплементу.
Причини еозинофілії (лейкемоїдної реакції еозинофільного типу):
1) паразитарні хвороби – трихінельоз, ехінококоз, нематодоз, тремато-доз, цистодоз, токсоплазмоз, амебіаз, лямбліоз, малярія;
2) алергійні хвороби: бронхіальна астма, кропив'янка, сінна лихоманка, ангіоневротичний набряк, сироваткова хвороба, алергійний васкуліт, реакція гіперчутливості (на медикаменти, харчові продукти тощо);
3) системні захворювання сполучної тканини: вузликовий поліартеріїт, ревматизм, дерматоміозит, системна склеродермія;
4) захворювання легень: еозинофільний інфільтрат легень, синдром Леффлера‑1, хронічна легенева еозинофілія;
5) лімфогранулематоз після спленектоміїї;
6) шкірні хвороби: пухирчатка, екзема, псоріаз, сверблячий дерматоз, іхтіоз;
7) злоякісні новоутворення, опромінення;
8) природжена (сімейна) еозинофілія.
Зменшення кількості еозинофілів (еозинопенія) спостерігається при аплазії кісткового мозку, гіперпродукції глюкокортикоїдів, унаслідок травми, хірургічного втручання, токсикаційного синдрому, впливу холоду або фізичного навантаження, а також при лікуванні глюкокортикоїдами.
Моноцити та макрофаги є основними клітинами системи фагоцитозу. Моноцити – це мононуклеари, що циркулюють у крові, а макрофаги – це ті клітини, які надходять з кров'яного русла в тканини. На поверхні моноцитів/макрофагів є рецептори до антитіл класу G, С3 компонента комплементу.
Підвищення у периферійній крові відсоткового вмісту моноцитів (лейкемоїдна реакція моноцитарного типу) можливе за будь-якої інфекції, але найчастіше це спостерігається при інфекційному мононуклеозі (збудник – вірус Епстейна–Барр), туберкульозі, саркоїдозі (хвороба Беньє–Бека – Шаумана), рідше – у випадку бруцельозу, черевного тифу, інфекційного ендокардиту, сифілісу, малярії. Тривалий моноцитоз характерний для сепсису, злоякісних новоутворень. Навантажені жирами макрофаги (пінисті клітини) знаходяться в атеросклеротичних бляшках. Зменшення кількості моноцитів характерне для кістково-мозкової недостатності, їх поява в периферійній крові при агранулоцитозі є позитивним явищем.
Лімфоцити. За походженням і функціональними властивостями розрізняють тимусзалежні лімфоцити (Т-лімфоцити), диференціювання яких відбувається під впливом гормону тимуса – тимозину, і В-лімфоцити, що розвиваються під впливом активаторів, не пов'язаних з тимусом. Серед лімфоцитів периферійної крові виділяють ще й третю групу, що не має ознак Т- і В-лімфоцитів; вона позначається «О-лімфоцити». Є й четверта група лімфоцитів – це такі, що мають ознаки і Т-, і В-лімфоцитів; їх називають лімфоцитами з подвійними маркерами (D‑лімфоцити).
Функціонально активні Т-лімфоцити є клітинами, що розпізнають сторонній субстрат білкової природи і специфічно на них реагують. Лімфоцити Т-хелпери 1 типу відповідальні за синтез антитіл-імуноглобулінів А, М,G, E, D. Лімфоцити Т-хелпери 2 типу контролюють продукцію антитіл-імуноглобулінів. При їх нестачі або малій активності контроль за функціональною активністю В-лімфоцитів падає, виникає гіперфункція всієї В-системи імунітету з утворенням надміру антитіл (аутоімунні захворювання). У випадках збільшення кількості або вираженої активності лімфоцитів Т-супресорів гальмується активність В-системи з розвитком імунологічної недостатності за В-типом.
Т-лімфоцити та їхні субпопуляції (Т-кілери, Т-хелпери 1 типу, Т-хелпери 2 типу, Т-супресори) та В-лімфоцити ідентифікують за допомогою відповідних антитіл-маркерів рецепторів на лімфоцитах (CD).
Збільшення лімфатичних вузлів (локальне, регіональне, генералізова-не) називається лімфаденопатією, сутність якої може бути окреслена двома механізмами: 1) наслідком антигенної стимуляції імунокомпетентних клітин з розвитком реактивної гіперплазії лімфатичних вузлів; 2) пухлинним ураженням (первинним або метастатичним).
Розглянемо методи дослідження лімфатичних вузлів. Фізикальні методи», огляд, пальпація, вимірювання розмірів лімфатичних вузлів голови та шиї, пахвинних та пахвових лімфатичних вузлів (нормальні лімфатичні вузли мають такі розміри: 1,5–2 см шийні, підщелепні, аксилярні; до 3 см – пахвові).
Ультразвукове дослідження лімфатичних вузлів – периферійних, черевної порожнини, заочеревинних.
Конвенційна рентгенографія лімфатичних вузлів грудної клітки (аор-топульномарне вікно, трахеобронхіальний кут, верхні паратрахеальні ділянки, параспінальна складка, правий кардіотрахеальний кут).
Лімфоангіографія використовується для оцінювання лімфатичних вузлів нижніх кінцівок та черевної порожнини.
Комп'ютерна томографія не дає можливості розрізнити злоякісно перероджені лімфатичні вузли від реактивно збільшених.
Магнітно-резонансна томографія також не дозволяє розрізняти злоякісно перероджені лімфатичні вузли і реактивно збільшені вузли, хоч і є найточнішим на сьогодні методом діагностики.
Радіонуклідні методи – застосування мічених моноклональних антитіл до рецепторів на лімфоцитах застосовуються рідко (висока вартість, небезпека опромінення).
Цитоморфологічний метод дослідження біоптату лімфатичного вузла (доцільний, але при цьому необхідно декілька експертів).
Метод імунофенотипування – найбільш інформативний спосіб, оскільки фенотип лімфоцитів, що циркулюють у крові, збігається з клітинами пухлинної тканини.
Цитогенетичний аналіз (електрофорез ДНК-лімфоцитів) має переваги при з'ясуванні генезу захворювань.
У випадках проліферації клітин лімфоїдної тканини (імунної системи) розвивається лімфопроліферативний синдром. Розрізняють:
– В-лімфопроліферативні процеси (хронічна лімфоїдна лейкемія, мієломна хвороба, макроглобулінемія Вальденстрема, деякі варіанти гострої лейкемії);
– Т-лімфопроліферативні процеси (Т-клітинний варіант хронічної лімфо-лейкемії, лімфогранулематоз, дифузна лімфосаркома, гостра Т-лімфоблас-тна лейкемія, грибоподібний мікоз);
– О-лімфопроліферативні процеси (гостра 0‑лімфобластна лейкемія, дифузна лімфосаркома);
– D‑лімфопроліферативні процеси (злоякісна лімфома). Швидкість осідання еритроцитів (ШОЕ). У нормі вона становить 1–10 мм/год у чоловіків і 2–15 мм/год у жінок. На величину ШОЕ впливають кількість та об'єм еритроцитів, зміни в складі білків крові, тонус вегетативної нервової системи (при підвищенні тонусу вегетативної нервової системи ШОЕ зменшується).
При запальних захворюваннях причиною збільшення ШОЕ є зміни білкового складу крові (збільшення кількості глобулінів, фібриногену). Причиною збільшення ШОЕ може бути всмоктування некротизованої тканини (резорбційно-некротичний синдром у разі інфаркту міокарда, аутоімунних захворювань). Виражене збільшення ШОЕ характерне для захворювань крові, особливо для лімфогранулематозу, мієломної хвороби, лейкемій. Суттєве збільшення ШОЕ є при інфекційному ендокардиті, яке поєднується з лейкопенією або з лейкоцитозом.
Збільшення ШОЕ характерне для раку, набрякового синдрому, амілоїдозу нирок, пієлонефриту, абсцесу легень, гнійного холециститу, вагітності, пневмоній, плевритів, міокардитів, перикардитів.
Зменшення ШОЕ відзначається при тих процесах, коли збільшується об'єм еритроцитів – еритроцитозах, зниженні об'єму плазми внаслідок втрати рідини (ниркові та серцеві набряки), вірусних гепатитах, незапаль-них захворюваннях печінки.
Осмотична резистентність еритроцитів. Якщо помістити еритроцити в розчин кухонної солі з концентрацією менше 0,85%, то відбувається їх гемоліз, тобто перехід води з розчину в еритроцити. Найбільш стійкі еритроцити витримують концентрацію 0,34–0,32% (максимальна осмотична резистентність еритроцитів), деякі ж починають розчинятись при концентрації 0,48–0,46% (мінімальна осмотична резистентність еритроцитів).
Зниження осмотичної резистентності еритроцитів характерно для гемолітичних жовтяниць.
Стернальна пункція. Проводиться з метою мікроскопічного дослідження клітин кісткового мозку.
Висновки за результатами стернальної пункції робить кваліфікований лікар-гематолог. У випадках неможливості диференціювання бластів (мієло-, лімфобластів) застосовують цитохімічні методи.
2.9 Методи обстеження пацієнтів із захворюванням ендокринної системи
Ендокринні органи розташовані в різних місцях, вони виробляють специфічні продукти – гормони. До ендокринних органів відносять щитоподібну і прищитоподібну залози, тимус, гіпофіз, епіфіз, надниркові залози, острівці Лангерганса підшлункової залози, статеві залози – яєчка (testes) у чоловіків і яєчники (ovaris) – у жінок. До гормонів слід долучити також гормони слизової оболонки дванадцятипалої кишки – секретин (регулює секреторну гідрокінетичну функцію підшлункової залози), панкреозимін (регулює ферментотвірну функцію підшлункової залози) та холецистокінін (зумовлює скорочення жовчного міхура, стимулює жовчовиділення), а також гормон слизової оболонки жовчного міхура – антихолецистокінін. До ендокринної відносять також APUD‑систему, клітини якої є в слизових оболонках органів дихання, травного тракту, статевих органів тощо.
Щитоподібна залоза. Продукує гормон тироксин, який є стимулятором усіх видів обміну речовин, росту тканин, регулятором обміну рідини між кровоносною системою і тканинами, є терморегулятором, агоністом симпа-тико-адреналової системи.
Характерним клінічним симптомокомплексом гіперфункції щитоподібної залози (гіпертиреозу, тиреотоксикозу) є тахіпсихізм: блиск широко відкритих очей (витрішкуватість), воло (збільшення щитоподібної залози), позитивні симптоми Грефе (смужка між верхньою повікою і рогівкою при фіксованому погляді вниз), тахікардія. Власне витрішкуватість, воло і тахікардія становлять тиреотоксичну тріаду. Деякі лікарі кажуть про тирео-токсичну тетраду, долучаючи до цього комплексу дрібне тремтіння пальців витягнутих рук (іноді й ніг).
Гіпофункція щитоподібної залози (гіпотиреоз) характеризується фізичною і розумовою загальмованістю (брадипсихізм), сонливістю, мерзлякуватістю, сухою шкірою, набряком шкіри та підшкірної жирової клітковини, симптомом брудних ліктів.
Функціональний стан щитоподібної залози уточнюють за рівнем у крові тиреотропного гормону (норма 0,6–3,8 мк/МОмл), загального тироксину – Т4 (норма 50–120 нг/мл), загального трийодтироніну – Т3 (норма 0,7–2,0 нг/мл), титру антитіл до мікросомального антигену щитоподібної залози.
Прищитоподібні залози. Гормон цих залоз підтримує іонний склад крові і насамперед нормальний рівень кальцію в ній. У нормі рівень паратиреоїдного гормону становить 20–90 нг/мл, рівень кальцію плазми – 2,25–2,65 ммоль/ л, а кальцію іонізованого – 1,0–1,15 ммоль/л. Гіпофункція прищитоподіб-них залоз небезпечна в плані розвитку остеопорозу та остеопенії, а гіперфункція – артеріальної гіпертензії, каменів нирок, жовчного міхура.
Гіпофіз. У ньому розрізняють передню (залозисту) і задню (нервову) частки. Гормони передньої частки: росту, гонадотропні, тиреотропні (стимулюють функцію щитоподібної залози), паратиреотропні (стимулюють функцію прищитоподібної залози), регулятори функції надниркових залоз (АКТГ) іострівців Лангерганса підшлункової залози. Гормони задньої частки гіпофіза: антидіуретичний, вазопресин (підвищує AT крові), окситоцин (посилює скорочення непосмугованих м'язових волокон, особливо матки та жовчного міхура). Проявом гіперфункції гіпофіза є акромегалія (еозинофільна аденома передньої частки гіпофіза) і гігантизм. Характерними ознаками підвищеної продукції соматотропного гормону еозинофільними клітинами передньої частки гіпофіза є великий непропорційний череп, нерівномірно збільшені надбрівні дуги, скули, ніс, вуха, язик, грубий голос, посилений ріст волосся. Діагноз акромегалії підтверджують рентгенографією черепа (збільшення і розширення турецького сідла, остеопороз задньої його стінки), кісток кінцівок, особливо рук і стіп (вони збільшуються у поперечнику). У крові підвищується рівень соматотропного гормону (норма – 0–10 нг/мл), неорганічного фосфору плазми крові (норма – 0,91–1,45 ммоль/л).
Синдром Кушінга. Це клінічний симптомокомплекс, зумовлений ендогенною гіперпродукцією або тривалим екзогенним уведенням кортикостероїдів. Розрізняють дві форми цього синдрому: хворобу Кушінга (пухлина гіпофізу) і власне синдром Кушінга (пухлина надниркових залоз або їх гіперплазія, або тривале приймання глюкокортикоїдів). Основним для синдрому і хвороби Кушінга є надмір кортизолу, який може залежати від адренокор-тикотропного гормону (АКТГ) гіпофізу або подібного гормону, синтезованого ектопічно (поза гіпофізом) розташованими клітинами APUD‑системи, і не залежати від АКТГ (пухлини або гіперплазії надниркових залоз).
Про надмір кортизолу свідчать такі ознаки:
– артеріальна гіпертензія;
– виражена м'язова слабкість, порушення менструального циклу;
– ожиріння за центральним типом (повні плечі та стегна і худі передпліччя і гомілки);
– місяцеподібне червоне обличчя, гірсутизм;
– бичачий загривок;
– червоні стрії, синяки та крововиливи в шкірі.
Лабораторна діагностика полягає у визначенні кількості кортизолу, АКТГ, глюкози в крові. Хворому проводиться рентгенографія черепа з орієнтацією на турецьке сідло (місце знаходження гіпофіза). Діагноз стає зрозумілим після комп'ютерної томографії та магнітно-резонансної томографії надниркових залоз, черепа.
2.10 Методи обстеження пацієнтів із захворюванням опорно-рухового апарату
Серед захворювань опорно-рухового апарату найпоширеніші ревматичні хвороби.
У разі ревматичних хвороб найпоширеніша ознака – суглобовий синдром, який характеризується болем, почервонінням шкіри в ділянці суглоба, набряком, локальною гіпертермією та обмеженням рухів у ньому.
Біль (dolor) зумовлений наявністю патологічного процесу в суглобі або в навколосуглобових тканинах, який посилюється при навантаженні на суглоб. При цьому слід бути уважним, оскільки біль може не відповідати ураженому суглобу. Наприклад, біль у колінному суглобі може бути при ураженні кульшового суглоба або біль у попереку – при ураженні грудного відділу хребта. Біль у лівому плечовому або ліктьовому суглобах може бути при інфаркті міокарда, біль у попереку – при захворюванні органів малого таза.
Велике значення має специфічність болю. У разі ревматизму біль мігрує, то посилюється, то послаблюється, проявляється парним ураженням (наприклад, обох колінних, відтак обох ліктьових, а потім обох плечових суглобів тощо), має нападоподібний характер, може бути різко вираженим або терпимим.
Біль у суглобах при ревматоїдному артриті посилюється в ранковий час – симптом ранкової скутості. Він є критерієм активності ревматоїдного артриту: скутість зранку впродовж ЗО хв оцінюється в 1 бал, до 12 год – 2 бали, протягом усього дня – 3 бали. Для ревматоїдного артриту парність та летучість уражень не характерна.
Почервоніння шкіри (rubor) частіше вказує на наявність ексудативних змін у суглобі, хоч може бути і над суглобами без запальних явищ. Забарвлення шкіри може змінюватися від червоного до синюшного або малинового кольору.
Гіперемія шкіри (calor) поєднується з місцевим підвищенням температури тіла.
Припухлість суглоба (tumor) – важлива ознака ураження опорно-рухового апарату. При цьому треба вміти розрізняти дефігурацію і деформацію суглоба.
Дефігурація суглоба – це зворотна зміна форми суглоба внаслідок ураження м'яких тканин (ревматизм).
Деформація суглоба – це стійка, незворотна зміна суглоба, зумовлена кістковими розростаннями, деструкцією кісток суглоба, ураженням м'язів і зв'язок, утворенням підвивихів та анкілозів (ревматоїдний артрит).
Порушення функції суглоба (functio laese) характерне для всіх захворювань суглобів, де є запалення синовіальної оболонки.
При ревматизмі ураження суглобів зворотні, а при ревматоїдному артриті – незворотні, прогресуючі. У разі остеоартрозу суглоби деформуються повільно.
Для ревматоїдного артриту найбільш характерні такі ознаки:
– ульнарна девіація пальців та кистей у вигляді плавців моржа;
– деформація пальців рук у вигляді шиї лебедя;
– згинальна контрактура великих та малих суглобів у вигляді лорнетки;
– вальгусна або рідше – варусна деформація колінних суглобів;
– послаблення капсульно-зв'язкового апарату – симптом висувної шухляди;
– деформація дрібних суглобів плесни за типом halux valgus (викривлення назовні);
– ревматоїдні вузлики (щільні утворення розміром від 2–3 мм до 2– З см, сполучені або несполучені з прилеглими тканинами, локалізовані на розгинальній поверхні передпліч або в ділянці суглобів кистей чи колін).
У хворих із суглобовим синдромом можуть бути ураження сухожилків, зв'язок, суглобових капсул, апоневрозів, фасцій, слизових сумок. Часто такі ураження розглядаються як самостійні хвороби – бурсити, лігамен-тити, тендовагініти тощо.
Досить характерними є ураження опорно-рухового апарату при хворобі Бехтерева (анкілозуючий спондилоартрит). Насамперед це кіфоз або кіфос-коліоз грудного, гіперлордоз шийного відділу хребта і згладження поперекового лордозу (поза прохача). В інших випадках спина хворого пряма, як дошка (ригідний тип хвороби Бехтерева). При цьому захворюванні навко-лохребтові м'язи часто напружені з боку нахилу тулуба – симптом натягнутої тятиви. Важливий і симптом Кушелевського: біль при натискуванні ривком на гребені клубових кісток хворого, який лежить на спині на твердому ліжку (вказує на наявність саркоілеїту). Позитивний також і симптом Ласе-га: біль при підніманні вгору розігнутої в колінному суглобі ноги хворого (ураження сідничного нерва). Для виявлення симптому нитки на висоті видиху хворого затягують нитку довкола грудної клітки на рівні грудних сосків. У нормі під час вдиху вона обривається (негативний симптом). У хворого на хворобу Бехтерева нитка залишається цілою (позитивний симптом).
Для хвороби Бехтерева характерна наявність у крові генетичного маркера – антигену HLA В‑27.
Запальні (ревматичні) захворювання органів опори та руху підтверджують знаходження в крові у високих титрах ревматоїдного фактора, С-реак-тивного протеїну, серомукоїду, протистрептококових антитіл, а також збільшеної ШОЕ, лейкоцитозу, диспротеїнемії, гіпергаммаглобулінемії.
Ураження органів опори та руху при системному червоному вовчаку характеризується артритом двох і більше периферійних суглобів з припухлістю, болем, локальною гіпертермією, обмеженням функції. Характерним є почервоніння шкіри в ділянці вилиць за типом метелика, фотосенсибілізація (висип на шкірі після перебування на сонці).
Специфічними тестами на системний червоний вовчак є тести на LE‑клітини (lupus erytematodes cells), антитіла до нативної ДНК (у високому титрі), антифосфоліпідні антитіла та антиядерні антитіла.
При системній склеродермії хворі мають характерний вигляд: ходять зігнувшись, руки злегка зігнуті в ліктях, пальці напівзігнуті (подібно до пальців птахів), обличчя втратило міміку (амімічне обличчя, вигляд маски), ніс загострений, ротовий отвір звужений, губи стягнуті з радіальними складками (симптом гаманця), рот відкривається важко, ковтання утруднене (дисфагія). Шкіра шиї, пліч, тулуба, проксимальних відділів кінцівок суха, блискуча, з ділянками гіперпігментації, натягнута, без волосся, практично не береться в складку (склеродактилія), виражений синдром Рейно. Хворий майже не користується пальцями рук: зігнуті пальці майже не рухаються (ні активно, ні пасивно), вони поступово витончуються, нігті деформуються, випадають. На пальцях утворюються трофічні виразки, а відтак і гангрена. Поступово формується анкілоз дистальних суглобів. Ураження суглобів нагадує ревматоїдний артрит, однак характерне пошкодження шкіри допомагає в діагностиці. Для системної склеродермії типовими є тести на антинуклеарні антитіла [анти-БМ8‑топоізомераза, анти-Centromer, анти-Fibrillarin, анти-Th (Т0) тощо]. Характерним для системної склеродермії є CREST‑синдром [С – кальциноз, R – феномен Рейно, Е – порушення прохідності стравоходу, S – склеродактилія (неможливість взяти шкіру в складку), Т – телеангіоектазії].
Ураження органів опори й руху при дерматополіміозиті характеризується вираженим болем у м'язах плечового пояса, шиї, грудної клітки. Хворий не може підняти руки до горизонтального положення, приймає нахилене допереду положення, стає малорухомим або й нерухомим. При цьому шкіра повік набуває червоно-фіолетового забарвлення – симптом окулярів. Повіки припухають, спричинюють значне звуження очної щілини. Характерна також еритема шкіри розгинальної поверхні суглобів кінцівок. Часто розвивається твердий блідий набряк великих ділянок шкіри, особливо на уражених міозитом групах м'язів. З лабораторних критеріїв у діагностиці дерматоміозитів.
2.11 Методи обстеження пацієнтів із захворюванням обміну речовин
Найчастішими захворюваннями, зумовленими порушенням обміну речовин, є мікрокристалеві (сольові) артропатії, серед яких найбільше значення має подагра.
Ураження суглобів при подагрі (захворювання, що характеризується порушенням обміну пуринових основ) може проявитися гострим подагрич ним артритом або ревматоїдноподібним варіантом, чи перебігати за типом інфекційно-алергійного поліартриту.
Гострий подагричний артрит виникає зазвичай на тлі повного здоров'я раптово, часто посеред ночі. Напад починається з появи різкого болю у І плесно-фаланговому суглобі, який швидко набрякає, шкіра над ним червоніє, а відтак стає синьо-багряною, гарячою, блискучою. Хворий втрачає здатність рухатись. Напад триває 3–10 днів.
Ревматоїдноподібний варіант характеризується ураженням дрібних суглобів кистей, променевозап'ясткових суглобів.
Подагра, що перебігає за типом інфекційно-алергійного поліартриту, може починатися як мігруючий поліартрит із швидким зворотним розвитком запальних явищ.
Іншою характерною ознакою подагри є відкладення уратів (солей сечової кислоти) під шкірою у вигляді тофусів. Найчастіше ці вузлики локалізуються на вушних раковинах, ліктях, стопах, пальцях кистей, розгинальній поверхні передпліч, стегон, гомілок, на лобі. Вони сполучені з підшкірною жировою клітковиною, рухливі, малоболісні, розміром від просяної зернини до курячого яйця.
Основна лабораторна ознака подагри – збільшення у крові сечової кислоти: норма для чоловіків понад 0,24–0,42 ммоль/л; для жінок – понад 0,16–0,40 ммоль/л.
Дуже часто при подагрі розвивається сечокам'яна хвороба, подагрична нефропатія. Такі хворі посилаються на біль у попереку, часте болюче сечовипускання. У сечі знаходять протеїнурію, мікрогематурію. Часто подагра поєднується з цукровим діабетом, і тоді діагностичний пошук ведуть у напрямі виявлення гіперглікемії, глюкозурії, інсулінорезистентності.
Рентгенографічно картина подагри характеризується розвитком остео-порозу епіфізів та мікрокіст. Мікрокісти на рентгенограмі мають округлу форму – симптом пробійника. Кісти можуть бути дрібними або великими, розташованими поруч із суглобом. Відтак виникають ерозії розміром не менше як 1 / суглобової поверхні, остеоліз епіфіза, значне ущільнення м'яких тканин з накопиченням вапна.
Діагноз подагри підтверджують знаходженням (хімічним шляхом або при мікроскопії) у синовіальній рідині кристалів сечової кислоти та сечокислих солей у тканинах.
Висновок
В своїй роботі ми висвітили методи клінічного обстеження пацієнтів та показали діагностичну цінність різних суб’єктивних, та об’єктивних методів дослідження для оцінювання стану здоров'я пацієнта, та ступеню патологічних змін у його організмі. Більша частина дослідження була присвячена виявленню синдромів, які розвиваються в разі захворювання внутрішніх органів, на прикладах найпоширеніших патологічних станів та захворювань, які потребують екстреної та планової діагностики.
Роль медичної сестри-бакалавра в обстеженні хворого набуває особливого значення в умовах сімейної медицини. Медична сестра-бакалавр лише тоді матимуть чітке уявлення про хворобу обстежуючої ним людини, коли детально ознайомиться з життям хворого від раннього дитинства до даного моменту.
Ми навчились в деталях опитувати хворого, цікавились здоров’ям усіх членів сім’ї та записували цю інформацію щоб нею зміг скористатися й сімейний лікар.
Навчилися підсумовувати отримані результати, згруповувати їх у порядку значущості для даного хворого. Ланцюг з цих логічних операцій і становить сутність медичного мислення, для чого медичній сестрі-бакалавру необхідно мати великий запас знань, добру пам'ять, тонку спостережливість і великий, усвідомлений та критично осмислений практичний досвід, знання комп’ютерних технологій.
Медична сестра-бакалавр повинна вміти пов’язати інформацію про хворобу отриману за допомогою своїх органів чуття, з показанням допоміжних та лабораторних досліджень.
Таким чином, роль медичної сестри-бакалавра в діагностичному процесі не обмежується паспортною частиною, коротким опитуванням та з’ясуванням основних скарг хворого. Інформація, зібрана медичною сестрою-бакалавром про хворого та його хворобу, – важливе підґрунтя для лікарів, при чому не лише для встановлення діагнозу, а й організації лікування.
Використана література
1. Внутрішня медицина: Терапія: Підручник/ Н.М. Середюк, В81 І. П. Вакалюк, О.С. Стасимин та інші. – К.: Медицина, 2007 – 688 с.
2. Андрущенко Е.В. Дифференціально – діагностичний довідник терапевта. – К.: Здоров'я, 1985.
3. Левченко В.А., Середюк Н.М. Внутрішні хвороби. – Львів: Світ, 1995.
4. Пропедевтика внутрішніх хвороб з доглядом за терапевтичними хворими / За заг. ред. А.В. Єпішина. – Тернопіль: Укрмедкнига, 2001. – 768 с.
5. Регеда М.С., Фрайт В.М. та інші. Невідкладна допомога в терапії. – Львів: Сполом, 2002.
6. Сестринська справа /За ред. проф. М.Г. Шевчука. – К.: Здоров'я, 1994.
Похожие рефераты:
Структурно-функціональна характеристика тонкої кишки
Запобігання виразковій хворобі та її рецидивам
Фізична реабілітація хворих на гіпертонічну хворобу
Методи фізичної реабілітація у жінок, хворих на виразкову хворобу 12-палої кишки під час вагітності
Психологічні особливості людей, які страждають гіпертонічною хворобою
Діагностика та хірургічне лікування вродженої непрохідності шлунку у дітей
Невротичні розлади у хворих соматичного профілю
Литература - Пропедевтика (книга)
Фізична реабілітація хворих після операцій на органах черевної порожнини
Діагностика захворювання коня із синдромом колік
Печінка. Її будова, функції та хвороби
Алкоголізм і наркоманія як соціально-педагогічна проблема
Структурно-функціональні особливості легень у людини на етапах онтогенезу